 去看看
去看看


新近,美国高血压协会(ASH)与国际高血压协会(ISH)联合颁布了社区高血压管理临床实践指南(以下简称ASH/ISH指南)。该指南旨在为美国初级保健医师以及其他医务人员提供简便实用的高血压管理模板,以期进一步规范高血压诊断与治疗的临床实践。全文共分15部分,包括引言、流行病学、黑人高血压患者的特殊性、高血压的定义、高血压的分类、高血压的病因、高血压的诊断、患者的评估、体格检查、辅助检查、降压治疗目标、高血压的非药物治疗、降压药物治疗、常用降压药物评价以及顽固性高血压的处理。与同期颁布的美国心脏协会(AHA)、美国心脏病学会(ACC)和疾病控制中心(CDC)共同颁发的降压治疗科学建议以及国家联合委员会第8版指南(JNC 8)相比,ASH/ISH指南主要针对基层医务人员所制定,因而其形式与所做出的推荐建议均有所不同。现将该指南的要点介绍如下:
一、高血压的定义与分类
与JNC 8指南相同,ASH/ISH指南将收缩压≥140mmHg和(或)舒张压≥90mmHg(非同日重复测量证实)作为所有18岁以上成人高血压的诊断标准。该指南指出,虽然一些学术机构(如美国糖尿病协会)建议将血压≥130/80mmHg作为糖尿病患者的高血压诊断界值,但目前缺乏证据支持这一标准的合理性,因此本指南未予采纳。
关于血压的分类,ASH/ISH指南采用了与JNC 8指南相同的方式,即将收缩压120~139mmHg和(或)舒张压80~89mmHg定义为高血压前期,收缩压140~159mmHg和(或)舒张压90~99mmHg定义为1期高血压,收缩压≥160mmHg和(或)舒张压≥100mmHg定义为2期高血压。
二、高血压的诊断与患者评估
ASH/ISH指南认为,汞柱血压计与经过认证的电子自动血压计均可用于高血压的测量与诊断。该指南再次强调规范化测量血压的重要性,并建议充分重视动态血压监测与家庭自测血压的重要作用。高血压是心血管疾病重要的危险因素之一,但高血压患者常常同时存在多种危险因素,因此对于初诊患者,应通过询问其病史、体格检查以及必要的辅助检查,全面筛查患者可能存在的各种危险因素,为制订治疗方案提供依据。该指南特别强调对于卒中/短暂性脑缺血、冠心病、心功能不全、慢性肾脏病、外周动脉疾病以及糖尿病的筛查,因为这些疾病存在与否是决定启动治疗的时机、治疗的强度以及治疗方案选择的重要因素。在实验室检查方面,指南建议所有初诊患者进行血常规、血糖、电解质、肌酐、血脂、肝功能以及尿液分析等指标的检验。心电图也是高血压患者的常规检查内容之一。
三、降压治疗目标
高血压患者的治疗目标是在降低血压的同时,综合干预患者可能存在的其他疾患与危险因素,如血脂异常、高血糖、肥胖与吸烟等,以最大限度地降低患者心血管风险水平。由于相关证据不足,本指南不建议糖尿病、冠心病、慢性肾脏病等患者采用更低的血压目标值(即<130/80mmHg),而推荐将<140/90mmHg作为所有成年高血压患者的降压治疗目标。但本指南也认为,对于具体情况不同的患者采用个体化的目标值是合理的。如高龄患者可以适度放松对血压的控制(<150/90mmHg),而无并发症的年轻患者可以将血压控制在<130/80mmHg。
四、高血压的治疗
4.1 非药物治疗
新指南认为,以生活方式干预为主要内容的非药物治疗是高血压管理的基石。这些措施不仅有助于患者降低血压,减少降压药物的用量,还有助于控制血糖、血脂、肥胖等其他多种心血管危险因素,是改善患者预后的重要且有效的措施。无论是否应用降压药物治疗,均应为患者做出个体化的生活方式干预方案并督导其实施。生活方式干预的内容包括控制体重、限盐、运动、限酒与戒烟。对于不伴有心血管并发症或其他靶器官损害以及并存疾病的1期高血压患者,应进行为期6~12个月的生活方式干预,然后根据血压情况决定是否需要药物治疗。很多轻度高血压患者经过严格的生活方式调整,可以避免或推迟药物治疗。
4.2 药物治疗
虽然对于高血压的防控而言生活方式干预至关重要,但随着患者病情不断进展,多数患者需要进行药物治疗。对于1期高血压患者,若经过生活方式干预后其血压仍≥140/90mmHg,即应启动药物治疗。对于2期高血压(血压≥160/100mmHg)患者,应在改善生活方式的同时启动药物治疗,且多数患者需要联合应用两种降压药物。≥80岁的高龄老年患者当血压超过150/90mmHg时方启动药物治疗,并将其血压降至此值以下。若高龄患者伴有糖尿病或慢性肾脏病,可考虑将其血压控制在<140/90mmHg。
关于降压药物的选择,该指南建议黑人1期高血压患者应首选钙拮抗剂(CCB)或噻嗪类利尿剂,血压不能达标时可加用血管紧张素转换酶抑制剂(ACEI)、血管紧张素受体拮抗剂(ARB)或联合应用CCB与噻嗪类利尿剂;非黑人的1期高血压年龄<60岁者首选ACEI或ARB,必要时可加用CCB或噻嗪类利尿剂;≥60岁者首选CCB或噻嗪类利尿剂,必要时可加用ACEI或ARB。2期高血压患者需直接启动2种药物联合治疗,联合方案包括CCB或利尿剂联合ACEI或ARB。不达标时可上述3药联合(不建议联用ACEI与ARB)。若经上述治疗后患者血压仍不达标,可考虑加用其他降压药物(如醛固酮受体拮抗剂或β受体阻滞剂)(图1)。为使患者血压得到持久平稳的控制并改善患者治疗依从性,指南建议优先选择长效降压药物。
在选择降压药物时,除考虑上述人口学与年龄等因素外,还要考虑患者所并存的临床疾病、亚临床靶器官损害等因素。ASH/ISH指南建议,若高血压伴糖尿病或慢性肾脏病,应首选ACEI或ARB;伴冠心病时首选β受体阻滞剂和ACEI或ARB;高血压伴卒中者首选ACEI或ARB。经上述一线药物治疗仍不达标时可加用其他种类药物(表1)。
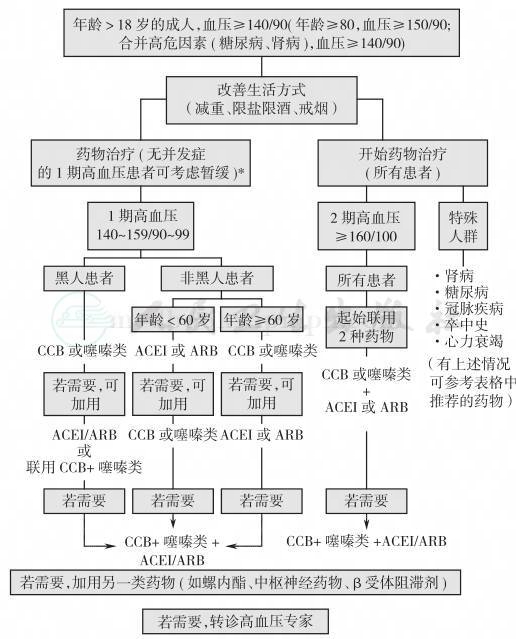
图1 ASH/ISH社区高血压管理临床实践指南流程图
注:*1期高血压患者若不合并其他心血管危险因素或异常,可以暂缓药物治疗而在监测下进行数月的生活方式干预;ACEI:血管紧张素转换酶抑制剂;ARB:血管紧张素受体拮抗剂;CCB:钙拮抗剂

表1 合并或不合并其他临床情况的高血压患者的药物选择

续表
ASH/ISH指南对临床常用降压药物作了简要评价。与美国同期颁布的另外2项指南相同,该指南认为虽然β受体阻滞剂的降压作用与其他类药物相似,但其在预防高血压患者心血管事件与卒中发生方面的疗效较差,因而不再继续推荐此类药物作为一线降压药物。但指南同时指出,对于伴心肌梗死病史或慢性心力衰竭的高血压患者仍可首选β受体阻滞剂治疗。关于噻嗪类利尿剂,该指南继续作出重要推荐。该指南认为噻嗪类利尿剂是一类重要的降压药物,具有可靠的降压效果和靶器官保护证据(特别是氯噻酮、吲达帕胺与氢氯噻嗪)。尽管大剂量应用利尿剂时可能会引起低血钾、高血糖和高尿酸血症,但应用12.5~25mg的氢氯噻嗪,特别是联合应用利尿剂与ACEI或ARB时,可以显著减少上述不良反应的发生。与此同时,联合应用噻嗪类利尿剂与ACEI、ARB或CCB时可以显著增进降压效果。故应充分重视此类药物在降压治疗中的优势作用。本指南对于ACEI、ARB、CCB的评价与其他相关指南基本相同,不再赘述。
4.3 顽固性高血压的治疗
通过足量的噻嗪类利尿剂、CCB与ACEI/ARB 3种药物联合治疗,80%的高血压患者的血压可以达标。若血压仍不达标,需注意除外假性高血压、诊室高血压等血压测量方面的问题以及继发性高血压,注意了解患者是否切实坚持了生活方式干预(特别是体重控制与限盐)。除外上述情况后,则需加用第4种药物,可根据患者具体情况选择醛固酮拮抗剂、α受体阻滞剂、β受体阻滞剂、中枢降压药物或直接血管扩张剂等。
ASH/ISH血压管理指南虽由美国学术机构制定,对于我国的临床实践具有很好的借鉴价值。在日常工作中,我们应该以我国现行的高血压防治指南为依据,参照并汲取国外先进指南中的精髓,更好地做好高血压的防控工作,进一步提高我国高血压的防治水平。