 去看看
去看看


2013年12月18日,人们期待已久的《2014美国成人高血压管理指南》(JNC 8)终于颁布了。按照专家小组在指南前言中所述,这个指南是严格遵循来自随机对照试验的证据来推荐成人高血压的治疗阈值、目标值以及干预方法。与以往JNC指南以及其他各国高血压防治指南框架不同,JNC 8可以说是“问题导向的证据综述”,即在回顾符合入选标准的随机对照临床试验基础上,通过9个推荐来回答不同人群成人高血压患者血压管理中最关注的3个问题:①特定启动降压药物治疗的血压阈值是否可以改善预后;②通过降压药物治疗将血压降低到特定的目标值是否能改善预后;③不同的降压药物或某类降压药物是否对特殊临床事件更好或有害。本文即介绍这9项推荐及其依据,其中第1~5项推荐针对降压初始血压值和降压目标问题,第6~8项推荐针对降压药物的选择问题,第9项推荐则是关于降压药物应用策略的专家共识。同时,为了简化临床医生的工作流程,更有益于指南的推广,指南将9项推荐列表整理(表1),并制定了高血压管理流程图(图1),本文一并附上。

表1 高血压管理的推荐

续表
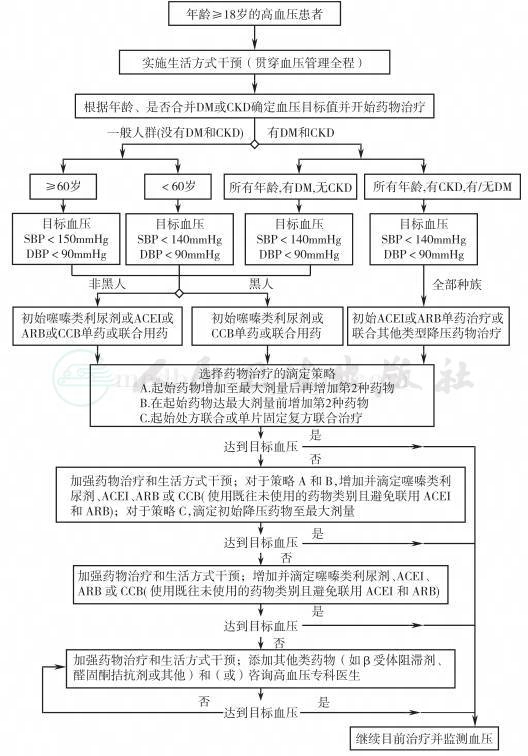
图1 2014高血压指南血压管理流程图
注:DM:糖尿病;CKD:慢性肾脏病;CCB:钙拮抗剂;ACEI:血管紧张素转化酶抑制剂;ARB:血管紧张素受体拮抗剂
推荐1
≥60岁的一般高血压患者:收缩压(SBP)≥150mmHg或舒张压(DBP)≥90mmHg开始降压药物治疗。目标血压<150/90mmHg(A级推荐);如治疗后血压低于目标值(如SBP<140mmHg),但患者耐受性良好,无不良反应,无需调整治疗(E级推荐)
中高质量的随机对照临床试验已经显示,在60岁及以上的老年高血压患者中,将血压降低至150/90mmHg以下,能够降低脑卒中、心力衰竭及冠心病的发生风险。工作组复习了包括HYVET、Syst-Eur、SHEP、JATOS、VALISH及CARDIO-SIS等研究在内所有符合入选标准的研究,明确支持降压目标值为<150mmHg。也有低级别的证据显示,这一年龄段患者,SBP降至<140mmHg,与血压水平140~160mmHg或140~149mmHg的患者相比,并没有带来额外的收益。
在2项支持目标血压<150mmHg的临床研究中许多SBP<140mmHg的患者耐受性良好。另外2项显示SBP降低至140mmHg以下未能获益的研究,由于可信区间很宽,不能排除临床获益的可能性。因此工作组根据专家意见设定推荐1的补充建议,即对于已经将SBP降低至140mmHg以下的老年患者,如没有影响健康或生活质量的不良反应,不必要调整治疗使血压升高。
尽管所有工作组成员均同意推荐1的证据强度很高,但一些成员认为,对于60岁以上高危人群,如黑人、合并卒中等心脑血管疾病及合并多重危险因素者,将目标血压值从140mmHg升高至150mmHg的证据还不够充分,建议仍沿用JNC 7 SBP目标值为<140mmHg,证据级别为专家意见。因此,工作组同意需要更多的研究以证实高血压患者的理想SBP目标。
推荐2
<60岁,DBP升高:DBP≥90mmHg时启动降压药物治疗,目标DBP<90mmHg;30~59岁(A级推荐);18~29岁(E级推荐)
推荐2是基于5项高质量的DBP临床研究,即HDFP,Hypertension-Stroke Cooperative,MRC,ANBP和VA Cooperative研究,证实30~69岁高血压患者,DBP≥90mmHg时开始降压治疗,将DBP降低至<90mmHg,能够减少脑血管、心力衰竭和全因死亡事件。根据HOT研究的数据,工作组认为,将患者血压进一步降低至≤80mmHg或≤85mmHg,与≤90mmHg相比,无论一级终点还是二级终点,差异无显著性,即进一步降低DBP不能获益。
在30岁以下的年轻人中,并无高质量的RCT研究来评价降低DBP对健康结果的作用,因此根据专家建议,采用与30~59岁人群同样的起始治疗血压阈值和降压目标。
推荐3
<60岁,SBP升高:SBP≥140mmHg时启动降压药物治疗,目标SBP<140mmHg(E级推荐)
因为缺乏高质量的RCT研究来支持60岁以下人群SBP降压治疗阈值及降压目标,因此工作组建议根据以下几个因素,考虑此人群起始治疗SBP阈值为140mmHg,目标血压为<140mmHg。首先,目前指南SBP标准为140mmHg,尚没有强有力的原因去改变这一标准;第二,在DBP研究中,许多患者在DBP达到<90mmHg的同时,往往SBP也达到<140mmHg,不可能去判定患者的获益是只来源于DBP的降低,还是来源于SBP的降低,或二者均有作用。第三,与糖尿病和慢性肾脏病(CKD)患者采用同样的目标SBP值(推荐4和5)有助于指南的推行。
推荐4
≥18岁,CKD:SBP≥140mmHg或DBP≥90mmHg时需启动降压药物治疗,目标血压<140/90mmHg(E级推荐)
受RCT研究入选标准所限,这一推荐适用于70岁以下,计算或测定的肾小球滤过率<60ml/(min·1.73m2)者,或者合并微量白蛋白尿(白蛋白肌酐比>30mg/g)者,无论年龄或GFR水平。对于伴有CKD,70岁以下的高血压患者,与<140/90mmHg相比,将血压进一步降低到<130/80mmHg并没有降低死亡、心血管或脑血管事件的足够证据。中等强度的证据证实将血压降得更低(如<130/80mmHg)并不能带来延缓肾病进展的益处。参考的3项评价降压治疗延缓肾病进展的试验(AASK、MDRD和REIN-2),只有1项观察了心血管疾病终点,2项以平均动脉压为指标,1项以DBP为指标。3项研究均未显示更低的血压值(如<130/80mmHg)对降低肾脏或心血管疾病终点事件更有益。对于合并大量蛋白尿(>3g/24h)的患者,MDRD研究的事后分析显示更低的血压(<130/80mmHg)目标有益,但只与肾脏终点相关。虽然这一试验及其他研究的事后观察性分析提示较低的血压对减少蛋白尿有益,但这一获益在AASK或REIN-2两项研究的一级终点分析中并未看到。
现有证据无法对70岁伴GFR<60ml/(min·1.73m2)者的降压目标给出推荐。常用计算GFR的公式在70岁以上老年人中的应用尚未得到验证,这一人群也没有硬终点的临床研究。而且,CKD的诊断也没有考虑年龄相关的肾功能的降低。因此,在评估这一人群更低的降压目标的风险和获益时,降压治疗应个体化,考虑虚弱、并发症和蛋白尿等其他因素的影响。
推荐5
≥18岁,伴糖尿病:SBP≥140mmHg或DBP≥90mmHg时需启动降压药物治疗,目标血压<140/90mmHg(E级推荐)
SHEP、Syst-Eur和UKPDS 3项高质量的证据显示,在高血压合并糖尿病患者中,将SBP降低至150mmHg以下,可以改善心血管和脑血管预后,并降低死亡率。但这一人群没有RCT研究比较是否将SBP降至140mmHg以下能够更好地改善预后。由于缺乏证据,工作组建议根据专家共识将这一人群目标血压定义为SBP<140mmHg,DBP<90mmHg,与推荐3中60岁以下高血压患者的目标血压值一致,这样更有利于指南的推广。糖尿病患者SBP目标<140mmHg也得到了ACCORD-BP研究的支持,该研究中对照组使用这一目标值,与治疗组更低的血压目标值终点一致。
ADVANCE研究在高危糖尿病患者中研究较低的血压目标值对主要大血管和微血管事件的影响。但这个研究无血压入选标准,也不是根据血压水平随机治疗,无血压的目标值,不符合本指南参考研究的入选标准。
以往多个指南推荐高血压合并糖尿病时SBP目标值为<130mmHg,但这一目标值并未得到随机对照试验的支持。唯一一项比较治疗后SBP低于140mmHg与更低的血压目标(<120mmHg)对重要健康结局事件影响的研究是ACCORD-BP。一级终点(心血管死亡、非致死性心肌梗死和非致死性脑卒中的复合终点)没有差异,除脑卒中外其他二级终点也没有差异。而且,较低血压组比对照组卒中的减少要远远小于预期,两组卒中的绝对差异仅为每年的0.21%。因此,工作组认为,该研究不能提供足够的证据支持高血压合并糖尿病患者应将血压降低到120mmHg以下。
同样,工作组未能找到足够的证据支持以往指南推荐的糖尿病患者DBP目标值<80mmHg。例如,尚没有好的或较好的RCT研究,把死亡预先设定为一级终点或二级终点,比较将DBP降低到<90mmHg或更低对终点的影响。HOT研究被广泛引用来支持更低的DBP,该研究比较了目标DBP≤90mmHg与≤80mmHg的作用。较低的目标血压与心血管复合终点的减少相关,但是这是一个小亚组(8%)的事后分析,并不是预先设定的。因此,这个证据的级别较低。另一项被广泛引用来支持较低的目标DBP的研究是UKPDS,其强化治疗组的目标血压为<150/85mmHg,对照组的目标血压为<180/105mmHg。UKPDS确实支持较低的目标血压明显降低卒中、心力衰竭和糖尿病相关终点事件及死亡,但它比较的是DBP<85mmHg与<105mmHg。因此,UKPDS不能回答DBP<85mmHg是否比<90mmHg更能够改善患者预后。此外,UKPDS血压目标值为SBP和DBP的复合血压目标,不能区别其获益来源于SBP、DBP或二者都有。
推荐6
黑人以外高血压患者(包括合并糖尿病者):起始降压药物可以是噻嗪类利尿剂、钙拮抗剂(CCB)、血管紧张素转换酶抑制剂(ACEI)或血管紧张素受体拮抗剂(ARB)(B级推荐)
此部分综述了不同种类降压药物活性药之间比较并评价健康结局的研究,不包括安慰剂对照研究。但是,报告了3项联邦政府资助的大型安慰剂对照研究,用以证明降压药物治疗减少心血管或脑血管事件,伴或不伴死亡率的降低。这些研究都应用噻嗪类利尿剂与安慰剂或常规治疗对照。其他降压获益的证据来源于β受体阻滞剂与安慰剂对照或CCB与安慰剂对照的研究。除心力衰竭,此部分推荐的4类降压药物对总死亡率、心血管事件、脑血管事件和肾脏事件的作用类似。对于改善心力衰竭终点,初始治疗噻嗪类利尿剂优于CCB和ACEI,而ACEI优于CCB。然而,工作组承认,尽管改善心衰结局在选择初始降压药物中是必须加以考虑的,但还没有足够的证据支持在初始治疗中不能应用其他药物。同时,工作组指出,证据支持血压控制本身比选择哪种特殊药物去控制血压更重要。
工作组未推荐β受体阻滞剂作为高血压的初始用药,因为在一项研究中,使用β受体阻滞剂与ARB相比,一级复合终点(心血管死亡、心肌梗死和卒中)增加,其中主要是卒中的发生率增加。在其他研究中,β受体阻滞剂与另外4类药物相比,有的未显示出不同的作用,有的不能得出明确结论。
α受体阻滞剂也未被推荐作为初始用药,是由于其在一项研究中显示与利尿剂相比,α受体阻滞剂组心脑血管事件、心力衰竭和复合心血管事件均较差。下述药物与本部分推荐的4类药物之间没有较好的RCT研究比较,包括α1/β受体阻滞剂(如卡维地洛)、具有血管扩张作用的β受体阻滞剂(如奈必洛尔)、中枢α2肾上腺素能受体激动剂(如可乐定)、直接血管扩张剂(如肼屈嗪)、醛固酮受体拮抗剂(如螺内酯)、周围神经肾上腺素能受体拮抗剂(如利血平)和袢利尿剂(如呋塞米),因此这些药物不被推荐为一线用药。此外,没有RCT研究比较利尿剂与ARB、ACEI与ARB。ONRARGET研究由于血压不是入选标准而没有被本指南采用。因为包含糖尿病患者的临床研究与一般高血压患者的临床试验大血管事件是相似的,所以这部分推荐适用于包括糖尿病在内的一般高血压患者。应注意下列重要事项:①许多患者需要一种以上的降压药物以使血压达标,而此部分的推荐只是初始治疗药物的选择。工作组提示,所有4种药物均可作为增加的药物(推荐9);②本推荐中的噻嗪类利尿剂,包括噻嗪类利尿剂、氯噻酮和吲哒帕胺,不包括袢利尿剂和保钾利尿剂;③降压药物应使用足够剂量以达到临床研究中相似的结果(表2);④本指南未回顾在特殊非高血压人群(如冠心病或心力衰竭)中进行的RCTs,因此在这些患者应用推荐6应慎重。合并CKD的患者参考推荐8。
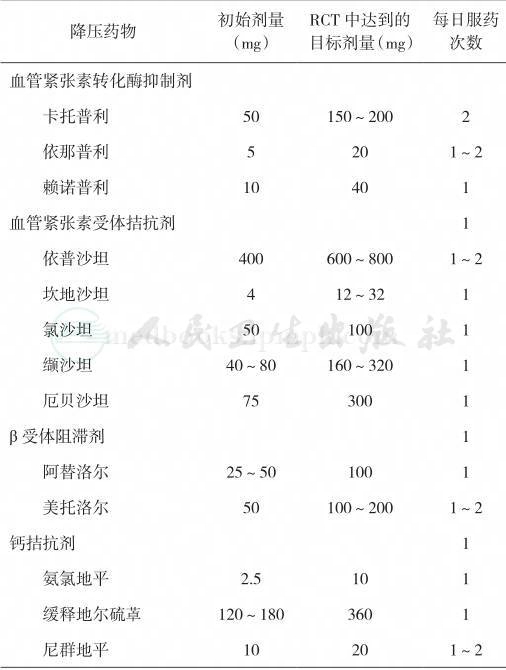
表2 证据支持的降压药物剂量
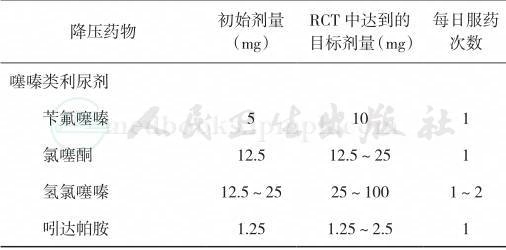
续表
推荐7
黑种人高血压患者(包括合并糖尿病):初始降压治疗方案可以是噻嗪类利尿剂或CCB(对一般黑人为B级推荐,合并糖尿病者为C级推荐)
这一推荐来源于ALLHAT试验预先设定的亚组分析数据,在黑人亚组,噻嗪类利尿剂比ACEI改善脑血管事件、心力衰竭和复合终点事件更有效。因此,对于黑人应优选噻嗪类利尿剂。虽然在这一亚组中,CCB在预防心力衰竭方面不如利尿剂,但其他终点事件(脑血管事件、冠心病、复合心血管终点、肾脏事件或总死亡率)两者没有差异。因此,噻嗪类利尿剂和CCB均被推荐用于黑人高血压患者的一线治疗。
推荐CCB优于ACEI作为黑人患者一线治疗,是由于ALLHAT研究中后者作为黑人患者初始治疗较前者脑卒中的发病率增加51%(相对危险度1.51,95%可信区间1.22~1.86)。ACEI在黑人中的降压效果也弱于CCB。在黑人患者中,比较应用利尿剂或CCB与β受体阻滞剂、ARB或其他肾素血管紧张素系统抑制剂,没有符合本指南入选标准的研究。
未找到黑人糖尿病患者应用CCB与应用ACEI作为初始治疗比较终点事件的研究,因此这方面的证据较弱,仅有从ALLHAT研究中46%伴有糖尿病的黑人患者的数据。ALLHAT研究代谢综合征亚组事后分析中的黑人患者68%合并糖尿病,但事后分析不符合本指南综述的文献的入选标准。
推荐8
≥18岁,合并CKD:初始治疗(或联合用药)应包括ACEI或ARB类药物,以改善肾脏预后,而不论其种族或是否合并糖尿病(B级推荐)
ACEI或ARB改善肾脏结局的证据强度为中度。这一推荐适用于伴或不伴蛋白尿的CKD患者。这一推荐仅是基于肾脏终点事件,而ACEI或ARB改善CKD患者心血管结局的证据较少。与β受体阻滞剂或CCB比较,ACEI或ARB类药物均不能改善CKD患者心血管终点事件。IDNT研究显示ARB与CCB相比可以改善心力衰竭事件,但这一试验仅限于合并糖尿病肾病伴蛋白尿的患者。没有研究直接比较ACEI与ARB对心血管终点事件的作用。但二者均为肾素血管紧张素系统抑制剂,对肾脏结局有相似的作用。
推荐8关注的是高血压合并CKD患者,采用某种特殊药物治疗对肾脏结局的潜在获益。AASK研究显示了ACEI对合并CKD的黑人患者可以改善肾脏结局,支持这一人群选择ACEI治疗。其他支持ACEI或ARB获益的研究因为不仅仅入选高血压患者而不符合本指南的要求。直接肾素抑制剂由于没有肾脏或心血管获益的证据而未被推荐。
工作组特别提出对于高血压合并CKD推荐ACEI或ARB,黑人患者推荐利尿剂或CCB,二者可能存在潜在的矛盾:即合并CKD的黑人患者应该如何选择?根据专家意见,合并CKD和蛋白尿的黑人患者选择ACEI或ARB为初始用药,因为他们有更高的风险发展为终末期肾病。对于合并CKD而没有蛋白尿的黑人患者,4种药物均可作为初始选择。初始治疗如果没有选择ACEI或ARB,那么为了达到目标而增加药物时可以作为二线药物选用。因为大多数CKD患者血压达标需要服用一种以上药物,对于合并CKD的黑人患者,ACEI或ARB既可作为初始用药,也可作为在利尿剂或CCB基础上增加的药物。
没有在75岁及以上人群支持肾素血管紧张素系统抑制剂应用的证据。尽管这两类药物治疗可能使这一人群获益,噻嗪类利尿剂或CCB同样是这一年龄组合并CKD人群的选择。应用ACEI或ARB一般来讲会升高血清肌酐水平,可能产生其他代谢不良反应,如高钾血症,尤其是肾功能下降者。虽然肌酐或血钾的升高不一定要调整治疗,但CKD人群应用肾素血管紧张素抑制剂仍要监测电解质和血清肌酐水平,在一些患者,因为安全性原因需要减少剂量甚至停用。
推荐9
降压治疗的主要目的是获得并维持目标血压。如果治疗1个月后血压未能达标,应将初始治疗药物加量或增加另一种药物(推荐⑥中任意一种药物,包括噻嗪类利尿剂、CCB、ACEI或ARB)。临床医生应不断评估血压水平并调整治疗直至血压达标。如2个月仍未达标,增加推荐⑥中的第3种药物并滴定剂量。不要联合使用ACEI和ARB类药物。如果只应用推荐⑥的药物血压不能达标(由于禁忌证或需要3种以上的药物),可考虑应用其他种类的降压药物。采用上述策略后血压仍不能达标,或病情复杂需要临床会诊者,可转诊到高血压专科医生(E级推荐)
临床医生应如何滴定药物剂量及联合用药呢?并没有RCT研究回答这一问题,根据专家意见形成此推荐。在高血压治疗的临床研究中采用了3种策略(表3),但每种策略之间并没有比较,不知道某种治疗策略是否较其他更能改善预后,也不可能从设计良好的RCT研究去比较这些策略对重要健康结局的影响。因此,每项策略都是可接受的,应根据个体环境、患者和医生的意愿以及药物的耐受性来裁决如何使用。对于每项策略,临床医生都应该常规评价血压水平,鼓励患者进行证实有益的生活方式改善,提高治疗依从性,调整治疗直至血压达标并维持下去。

表3 降压药物治疗策略
注:ACEI:血管紧张素转化酶抑制剂;ARB:血管紧张素受体拮抗剂;SBP:收缩压;DBP:舒张压
推荐9主要基于在RCT中使用的证实能改善患者预后的治疗策略以及专家意见、工作组成员的临床经验,并用流程图对上述各个推荐进行了总结。为了避免不必要的增加复杂,高血压处理流程图没有对所有药物治疗策略进行详述。如果在特殊情况下,一种降压药物无效或有不良反应,可以用另一种药物替代。
总结
如前所述,2014美国高血压指南并不是包括从定义、流行病学到诊断、评估和治疗的综合指南,而是强调随机对照临床试验的科学性,告诉临床医生,从RCT研究中获得的关于血压治疗阈值、目标值和药物治疗策略3个问题,什么是我们已经知道的,而什么是我们还不清楚的。简单概括其要点就是:关于启动降压治疗界值,<60岁的高血压患者为SBP≥140mmHg或DBP≥90mmHg,≥60岁的高血压患者为SBP≥150mmHg或DBP≥90mmHg;关于降压目标值:<60岁患者为<140/90mmHg,≥60岁患者为<150/90mmHg。合并CKD或糖尿病的高血压患者,SBP≥140mmHg或DBP≥90mmHg即可启动降压治疗,目标血压<140/90mmHg。关于起始治疗中降压药物的选择:非黑种人患者选用噻嗪类利尿剂、CCB、ACEI或ARB,黑人患者选用噻嗪类利尿剂或CCB。合并CKD者起始降压或联合治疗应包括ACEI或ARB。降压治疗的主要目的是获得并维持目标血压,因此应监测血压,逐渐调整治疗直至血压达标并维持长期达标。
当然,写作组并不否认本指南的局限性,也承认指南存在争议的方面。在指南的最后,作者特意指出在临床高血压诊治中需要注意的一些问题:①这个指南高血压的定义仍沿用JNC 7中140/90mmHg的标准。②对自然人群而言,血压与风险的关系在血压非常低的水平仍呈线性相关,但降压药物使血压达到这样一个低水平仍然能够获益并不成立。因此,指南放宽了不同人群血压的目标值。③对所有高血压患者,健康的生活方式如何强调也不过分,包括健康饮食、控制体重和规律锻炼。这种生活方式的干预能够改善血压控制,甚至可以降低药物需求。④治疗的依从性和药物花费仍然是高血压治疗中非常重要的问题。⑤指南不能代替临床判断,临床医生接诊的患者常常是有多种并发症或合并其他高血压相关的重要问题,临床决策的决定必须仔细考虑个体的临床特点和环境因素。
孙宁玲教授点评
2014美国成人高血压管理指南(JNC 8)于2013年12月18日在线发布于JAMA杂志,JNC 8的发布给高血压领域的研究带来了新的信息,更带来了争鸣和思考!美国在1周内公布了3部重量级的高血压管理文件,其中有2部高血压指南[美国高血压协会/国际高血压协会(ASH/ISH)社区临床实践管理指南和JNC 8],1部高血压管理的科学建议[美国心脏协会/美国心脏病学会/美国疾病预防与控制中心(AHA/ACC/CDC)]。JNC 8作为大家盼望已久的高血压指南,在颁布前半年脱去了美国官方的外衣,所有JNC美国官员均撤出JNC委员会,由JNC委员会独立颁布,致使JNC 8更公立,更学术。
与以往的JNC(1~7)不同的是,JNC 8并没有全面地复习美国高血压流行状态,也没有强调整体风险,更没有细化诊断和分类,而是以高血压患者整体预后健康的获益作为主要靶点来解决3个重要的高血压的控制问题,提出了9项建议。
(1)为了回答这3个问题,JNC 8委员会仅以随机对照试验(RCT)作为主要的文献回顾(剔除荟萃分析和观察性研究),但在纳入建议中的11项推荐中,强证据(A类证据)2个,B类证据2个,C类证据1个,而E类证据(专家的建议)6个。由此带来一种思考,即:JNC 8的推荐是主要依据证据还是基于专家的意见?这些推荐是否真的具有权威性和可实践性?在这一点上有待于我们不断地探讨和争鸣。
(2)目标血压值?在这一方面JNC 8与ASH/ISH社区临床实践指南以及AHA/ACC/CDC的血压管理科学建议中推荐是一致的。放宽了血压控制的目标血压,除老年人外,所有高血压人群的血压目标均<140/90mmHg。这种目标血压的优势便于医生特别是社区医生更易于操作。它存在的可能问题是对一些需要血压更低的获益的患者,医生将不会再努力地联合药物治疗使血压进一步下降。由于JNC 8没有涉及特殊类型的高血压(心力衰竭、冠心病、脑卒中、难治性高血压等),因此这种放宽的血压目标值是否能使所有的高血压患者获益,还需要思考和不断地探索。
(3)在降压药物的选择方面,JNC 8提出了4类药物(噻嗪类利尿剂,CCB,ACEI和ARB),将β受体阻滞剂排除在常规的药物治疗外,而排除β受体阻滞剂所依据的RCT仅仅是LIEF研究,我们也知道LIEF研究本身入选的高血压患者是左室肥厚的高血压人群,而其中主要使用的β受体阻滞剂是阿替洛尔,同时其中有>60%的患者联合了利尿剂。这一试验在药物选择和药物联合上本身就存在争议,而JNC 8并未涉及冠心病、心力衰竭的高血压人群,而这些高血压患者是β受体阻滞剂的主要适宜人群。近几十年,β受体阻滞研发和应用有了长足的发展,具有血管扩张作用的β受体阻滞剂已广泛应用于临床治疗,是否应当将β受体阻滞剂剔除是值得思考的。
(4)JNC 8在药物的治疗中的另一特点是基于人种的不同,其将人种分为黑人和非黑人加以区别对待治疗,美国是多种族国家,黑人的比例相对多一些,而黑人的血压增高更易产生靶器官受损,同时对RASI的治疗敏感性稍差,基于此JNC 8提出黑人优先应用的药物是利尿剂和CCB,这一点值得我们所借鉴。
中国是非黑人种族,中国高血压患者也具有自己的特点,高盐摄入、合并糖脂代谢异常的比例在逐年增高,同时中国是卒中大国,脑卒中85%的死亡原因是来源于血压控制不良,因此我们可以借鉴JNC 8的思想,但应依据中国的高血压特点和高血压指南进行有效的高血压管理,不仅要考虑血压水平还要关注心血管的总体风险,在药物治疗中要优先依据中国人群的高血压特点选用最佳的个体化治疗药物,提高血压监测水平,管理好患者治疗的依从性,全方位考虑高血压患者治疗的最终获益。