 去看看
去看看


淋巴瘤的病理类型繁杂、治疗方法多样、预后转归迥异,因此在诊断和治疗过程中需要重视多学科团队(multidisciplinary team,MDT) 的作用。
一、临床
1. 治疗前评估
(1) 病史采集(包括发热、盗汗、体重减轻等B 症状)、体格检查(尤其注意浅表淋巴结、韦氏环、肝脾等部位)、体能状态评分。
(2)实验室检查:血尿便常规、生化全项、红细胞沉降率、β2 微球蛋白、乳酸脱氢酶(LDH)、感染筛查(乙肝+ 丙肝+ 艾滋病+ 梅毒,异常者需完善病毒载量或行确证实验)。对于存在中枢神经系统受侵危险因素的患者应进行腰穿,检查脑脊液常规、生化和细胞学。
(3) 影像学检查:全身CT、正电子发射计算机断层显像(PET-CT)、核磁共振(MRI)、内镜、心电图检查、超声心动图、肺功能。
注:① PET-CT 的应用在弥漫大B 细胞淋巴瘤和霍奇金淋巴瘤中的循证医学证据充分,故在这两种类型的淋巴瘤中作为Ⅰ级专家推荐意见,但是在其他类型淋巴瘤中并无充分的循证医学证据,仅作为Ⅱ级专家推荐意见;②内镜适用于胃肠道可疑受侵或者病理类型为NK/T 细胞淋巴瘤等情况;③中枢神经系统可疑受侵者进行受累部位的MRI 检查;④心血管基础病、高龄或拟应用蒽环类药物者选择性行超声心动图;⑤拟使用博来霉素或者有肺基础病变者推荐肺功能检查。
(4) 骨髓检查:骨髓涂片、流式细胞学和骨髓活检。注意:霍奇金淋巴瘤进行骨髓检查时不需要检查骨髓流式细胞学。
(5) 育龄期妇女需要进行妊娠试验,育龄期男性需要注意在治疗前与患者讨论生育问题和精子贮备的问题。
2. 分期
大多数类型淋巴瘤的分期参照2014 年Lugano 分期标准[1],见附录A。此外,慢性淋巴细胞白血病(CLL) 采用Rai 分期[2]或Binet 分期[3],皮肤蕈样霉菌病/Sezary 综合征采用EORTC 的TNMB 分期[4],其他原发皮肤淋巴瘤分期采用EORTC 的TNM 分期标准[5]。
3. 疗效评价
采用2014 年Lugano 会议修订标准[1],分为影像学缓解(CT/MRI 评效) 和代谢缓解(PET-CT评效),见附录B。
治疗期间:每2~4 周期进行影像学检查和疗效评价。
治疗后评效:如采用CT 或MRI,建议全部治疗结束后4 周评价和确认最终疗效;如采用PETCT检查,建议末次化疗后6~8 周,或放疗后8~12 周。
4. 预后评估
与实体瘤不同,大多数情况下,临床分期不是决定淋巴瘤患者预后的最关键因素,病理类型的预后价值更重要。此外,同一病理类型还可依据多项基线数据进一步判断预后,如国际预后指数评分(IPI) 为侵袭性淋巴瘤最常用预后评估体系,见附录C。部分病理类型尚有特有的评分体系,如滤泡性淋巴瘤、套细胞淋巴瘤等,详见相应章节。
5. 随访
随访参照2014 年Lugano 会议的推荐标准[1]。随访内容包括病史、体格检查、常规实验室检查、影像学检查。随访超过1 年的患者,尽量减少CT 或MRI 检查,而以胸片和B 超代替。通常不推荐PET-CT 作为随访检查手段。
随访频率:①可治愈的类型(如弥漫大B 细胞淋巴瘤、霍奇金淋巴瘤):治疗结束后的前2 年,每3 个月复查1 次,以后每6 个月复查1 次至5 年。此后每年复查1 次维持终生。②不可治愈的类型(如滤泡性淋巴瘤、套细胞淋巴瘤):建议每3~6 个月复查1 次,维持终生。
二、病理
1. 取材方式
推荐行淋巴结或肿物的完整切除或部分切取活检,或内镜下活检(鼻咽镜、支气管镜、胃镜、肠镜、胸腔镜、腹腔镜、纵隔镜等,尤其对呼吸道及消化道可疑病灶建议多位点、深取活检);切除或部分切取活检有困难时可考虑B 超或CT 引导下淋巴结或肿物的空芯针穿刺活检。不推荐细针穿刺或者针吸活检。
2. 组织处理
切除的标本(通常为淋巴结) 需及时切开固定(尽可能在标本离体30min 以内,通常垂直于淋巴结长径间隔0.3~0.5cm 切片,分别用于常规固定、流式细胞分析以及冻存生物样本库等),固定液选择4%中性甲醛溶液,固定时间为12~24h。
3. 病理诊断
病理诊断技术包括形态学、免疫组化、遗传学及分子生物学等,但是需要特别指出的是,淋巴瘤的病理诊断十分困难,因此需要结合患者的临床表现、体格检查、实验室检查、影像学检查等结果进行综合判断。
(1) 形态学:非常重要,不同类型的淋巴瘤具有特征性、诊断性的形态学特点。
(2) 免疫组化:可用于鉴别淋巴瘤细胞的免疫表型,包括细胞系(例如:B 或T/NK 细胞)、肿瘤细胞的分化及成熟程度、某些遗传学异常(例如CCND1、ALK 等基因易位所导致的蛋白异常表达)以及良、恶性疾病鉴别等。通过组合相关的免疫组化标记物,进行不同病种的鉴别诊断。
(3) 流式细胞学检查及细胞遗传学检查:可作为淋巴瘤病理诊断的辅助和补充诊断方法,有时对确诊至关重要。
可应用于淋巴瘤石蜡包埋组织免疫染色的常用标志物包括以下几个大类:①白细胞共同抗原(CD45/LCA);② B 细胞相关标记物,例如CD20、CD79a、CD19、PAX5、Oct-2、Bob.1、κ、λ、IgG、IgG4、IgM、IgA、IgD、CD38、CD138、 CD23 等;③ T 细胞/NK 细胞相关标记物,例如CD3、CD2、CD5、CD7、CD4、CD8、CD43、CD45RO、CD56、CD57、细胞毒性分子(包括TIA-1、颗粒酶B、穿孔素)、T 细胞受体蛋白(例如βF1、TCRG) 等;④淋巴细胞活化/ 分化相关标记物,例如CD30、TdT、CD99、CD10、BCL6、MUM1 等;⑤肿瘤基因和增殖相关标记物,例如ALK1、BCL2、BCL10、cyclin D1、C-MYC、P53、Ki-67 等;⑥组织细胞、树突状细胞及髓系相关标记物,例如CD68(KP1、PGM1)、CD163、溶菌酶、髓过氧化物酶(MPO)、CD15、CD123、CD117、CD21、CD35、S-100、CD1a、CD207/langerin 等;⑦微生物标志物,例如EB 病毒(EBV)-LMP1、人类疱疹病毒8 型(HHV8)等;⑧其他,例如EMA、细胞角蛋白、CXCL13 等。
4. 病理分类
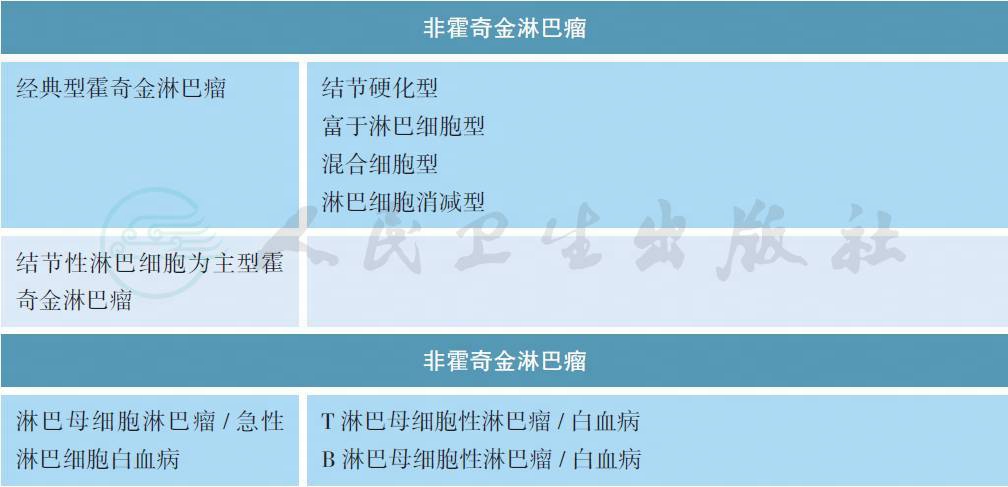
淋巴瘤分为霍奇金淋巴瘤(HL)和非霍奇金淋巴瘤(NHL)两大类,具体类型参见世界卫生组织(WHO) 编订的《造血与淋巴组织肿瘤分类》(2016 版)[6],见附录D。
附录D 2016 版WHO 淋巴瘤病理分类
备注:斜体为暂定型







三、放疗
放疗是淋巴瘤治疗的重要组成部分,目前放疗仍是早期惰性淋巴瘤和结外鼻型NK/T 细胞淋巴瘤最主要的根治性手段。随着有效化疗药物和方案的不断发展与创新,新的预后评价手段和指标的引进,放疗的作用发生调整。如何给病人带来治疗的最大获益,需要医生全面掌握现有的循证医学证据,根据病人基本情况来推荐治疗。
放疗靶区范围:① IFRT(累及野照射):包括受侵部位的整个淋巴区域;② INRT(受累淋巴结照射)/ISRT(受累区域照射):仅照射化疗前由临床和影像学检查(PET 显示病灶的上下界以精确定位照射野范围) 确认的肿瘤部位。
[1]Cheson BD,Fisher RI,Barrington SF,et al. Australasian Leukaemia and Lymphoma Group,EasternCooperative Oncology Group,European Mantle Cell Lymphoma Consortium,Italian LymphomaFoundation,European Organisation for Research,Treatment of Cancer/Dutch Hemato-OncologyGroup,Group Español de Médula Ósea,German High-Grade Lymphoma Study Group,GermanHodgkin’s Study Group,Japanese Lymphoma Study Group,Lymphoma Study Association,NCICClinical Trials Group,Nordic Lymphoma Study Group,Southwest Oncology Group,United KingdomNational Cancer Research Institute. Recommendations for initial evaluation,staging,and responseassessment of Hodgkin and non-Hodgkin lymphoma:the Lugano classification. J Clin Oncol,2014,32(27):3059-3068.
[2]Rai KR,Sawitsky A,Cronkite EP,et al. Clinical staging of chronic lymphocytic leukemia. Blood,1975,46(2):219-234.
[3]Binet JL,Auquier A,Dighiero G,et al. A new prognostic classification of chronic lymphocyticleukemia derived from a multivariate survival analysis. Cancer,1981,48(1):198-206.
[4]Olsen E,Vonderheid E,Pimpinelli N,et al. Revisions to the staging and classification of mycosisfungoides and Sezary syndrome:a proposal of the International Society for Cutaneous Lymphomas( ISCL)and the cutaneous lymphoma task force of the European Organization of Research and Treatment ofCancer (EORTC). Blood,2007 Sep 15,110(6):1713-1722.
[5]Kim YH,Willemze R,Pimpinelli N,et al. TNM classification system for primary cutaneous lymphomas other than mycosis fungoides and Sezary syndrome:a proposal of the International Society for Cutaneous Lymphomas (ISCL) and the Cutaneous Lymphoma Task Force of the European Organization of Research and Treatment of Cancer (EORTC). Blood,2007 Jul 15,110(2):479-484.
[6]Swerdlow SH,Campo E,Pileri SA,et al. The 2016 revision of the World Health Organization classification of lymphoid neoplasms. Blood,2016,127(20):2375-2390.