 去看看
去看看


人类的胃肠道有多种功能,包括促进营养物质和液体的消化和吸收,调整肠道内微生物及其产物的吸收,以及内分泌、免疫功能。肠道功能是触发多器官功能障碍及决定ICU患者预后的一个重要因素。一些研究证实,胃肠功能症状在ICU患者中发生率高达62%,表现为1天内有至少一项胃肠症状发生。
但是,由于胃肠功能及胃肠症状的定义不统一,且缺乏评估胃肠功能的客观标志物(尽管血浆瓜氨酸和肠道脂肪酸偶联蛋白可能为小肠功能的监测指标,但是它们在胃肠功能障碍的临床诊断和治疗方面的作用仍然不清楚)。对于治疗策略依靠的也只是临床经验,而非客观证据。多种因素影响和制约着胃肠功能障碍作为一个器官衰竭的研究。
基于以上种种困难和问题,2012年一个国际性的工作组:欧洲重症医学协会胃肠问题工作组,召集各专家在一起,荟萃大量文献和临床经验,对急性胃肠功能障碍和急性胃肠道症状的定义进行标准化,且对治疗的选择方法进行回顾。以下,我们主要对这次会议的主要内容进行介绍,及对腹部问题的推荐进行解读。
一、关于胃肠道功能障碍的概念和治疗推荐意见
关于胃肠道功能障碍的概念和治疗推荐意见(表18-1)是在对现有证据和病理生理学充分理解基础上制定的。
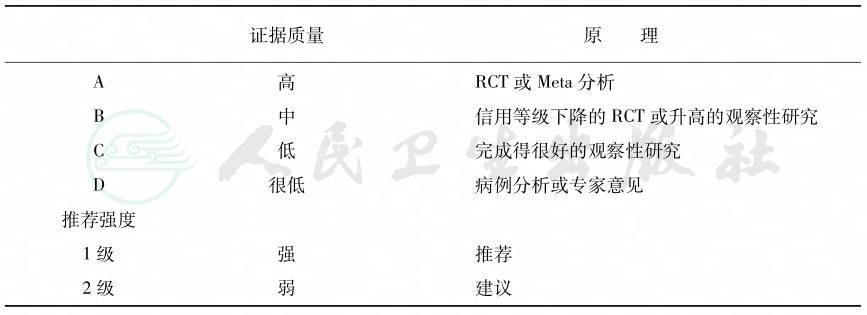
表18-1 证据质量和推荐强度分级
二、急性胃肠功能损伤的定义、分级和分类
1.定义
急性胃肠功能损伤(acute gastrointestinal injury,AGI)指重症患者急性疾病所致胃肠道功能障碍。
2.AGI分级
根据胃肠功能损伤的严重程度,AGI可分为四级。
Ⅰ级:定义:
有胃肠道功能障碍和衰竭的风险。指有明确病因,导致暂时胃肠道功能部分损伤。
基本原理:
胃肠道症状常常发生在机体经历一个打击后,具有暂时性和自限性。
举例:
腹部术后早期恶心和(或)呕吐,休克早期肠鸣音消失、肠动力减弱。
处理:
如果整体情况在改善,除了静脉内液体复苏外,一般无须特殊干预措施。建议在损伤后24~48小时内开始早期肠内营养(1B级)。损害胃肠动力的药物(如儿茶酚胺、阿片类)应该减少应用(1C级)。
Ⅱ级:定义:
胃肠道表现为消化和吸收功能不全,不能满足机体对营养物质和液体的需求。胃肠问题未影响到全身情况。
基本原理:
发生急性胃肠道症状,需要治疗性的干预来满足机体营养和液体的需求。这种损伤通常发生在之前无胃肠道干预,或行腹部手术后胃肠道功能比预期的情况严重时。
举例:
胃轻瘫伴有大量胃潴留或反流,下消化道麻痹,腹泻,腹内高压(intra-abdominal hypertension,IAH)Ⅰ级(IAP 12~15mmHg),胃内容物或大便可见出血。存在喂养不耐受[72小时内通过肠内喂养,未达到至少20kcal/(kg·d)的目标]。
处理:
需要采取措施来治疗和预防进展为胃肠功能衰竭:如对腹高压的治疗,1D级;恢复胃肠动力的治疗,如胃肠动力药,1C级。肠内喂养应该开始或持续;为了防止大量胃潴留和反流或喂养不耐受,应该考虑应用少量肠内营养(2D级)。胃轻瘫的患者,当促动力药无效时,可以考虑幽门后喂养(2D级)。
Ⅲ级:定义:
胃肠功能丧失,尽管进行了干预治疗,胃肠功能仍不能恢复,一般情况不能改善。
基本原理:
临床常见于经过治疗后(如红霉素,幽门后管道放置),肠内喂养不耐受持续得不到改善,导致MODS持续存在或进行性恶化。
举例:
尽管已给予治疗,喂养不耐受仍持续—— 大量胃潴留,持续胃肠功能麻痹,出现肠道扩张或恶化,IAH进展为Ⅱ级(IAP 15~20mmHg),腹腔灌注压(APP﹤60mmHg)。喂养不耐受存在,可能与MODS的存在或恶化有关。
处理:
尽早停用导致胃肠功能麻痹的药物(1C级)。早期肠外喂养(住ICU的头7天内)来补充肠内营养的不足,会导致院内感染的发生率增高,应该避免(2B级)。应该常规考虑给予少量的肠内营养(2D级)。
Ⅳ级:定义:
胃肠功能衰竭伴有远隔器官功能受损。AGI进展为使得生命受到直接和立即的威胁,加重MODS和休克。
基本原理:
AGI导致患者全身情况出现急性的严重的恶化和远隔器官功能障碍。
举例:
肠道缺血坏死,导致失血性休克的胃肠道出血,Ogilvies(结肠假性梗阻综合征),腹腔间隙综合征(abdominal compartment syndrome,ACS)需要减压。
处理:
保守治疗无效,需要剖腹探查或其他紧急措施(如用结肠镜减压)来挽救生命(1D级)。由于鉴别胃肠道急性疾病和慢性疾病非常困难,在出现慢性病(如克罗恩病)引起的消化道出血、腹泻等症状时,建议使用与急性胃肠道疾病相同的概念。长期肠外营养的患者,胃肠衰竭(相当于AGIⅢ级)缓慢发生,不需要给予紧急干预,但需参照AGIⅢ级处理意见,监测腹内压并排除新的腹部急性疾病。
3.AGI分类
(1)原发性AGI:
与胃肠系统的原发疾病或直接损伤有关的AGI(第一打击)。基本原理:常见于胃肠系统损伤初期。举例:腹膜炎、胰腺或肝脏病理改变、腹部手术、腹部创伤等。
(2)继发性AGI:
机体对重症疾病反应的结果,无胃肠系统原发疾病(第二打击)。基本原理:无胃肠道系统直接损伤。举例:发生于肺炎、心脏疾病、非腹部手术或创伤、心肺复苏后等。
三、相关定义
1.喂养不耐受综合征(feeding intolerance,FI)
(1)定义:
指任何临床原因(呕吐、胃潴留、腹泻、胃肠道出血、肠瘘等)引起的肠内营养不耐受的通用名词。当经过72小时,20kcal/(kg·d)的能量供给目标不能由肠内营养途径实现,或因任何临床原因停止肠内营养时,需考虑FI。
(2)处理:
常需要临床干预来维持或重建胃肠道功能:限制使用损害肠动力的药物、应用促动力药物或通便药物(1C级),控制腹腔内压。应常规考虑尝试给予少量的肠内营养。不耐受肠内营养的患者应给予补充肠外营养(2D级)。目前数据显示:延迟1周的肠外营养与早期肠外营养相比,可促进病情恢复(2B级)。
2.腹腔内高压(internal abdomen hypertension,IAH)
(1)定义:
6小时内至少两次测量IAP≥12mmHg。24小时内至少4次测量的平均值≥12mmHg,同样应考虑IAH。
(2)处理:
动态监测液体复苏,避免过度复苏(1C级)。对于原发IAH术后患者,持续的胸椎硬膜外镇痛可以降低IAP(2B级)。建议使用鼻胃管/结肠减压方法,用于排出胃肠道的内容物(2D级)。腹腔积液患者,推荐使用经皮管道引流减压(1C级)。床头抬高超过20°是IAH发展的额外危险因素(2C级)。肌松药可以降低IAP,但由于其过多的副作用,仅在特定的患者中使用(2C级)。
3.腹腔间隙综合征(abdomen complementary syndrome,ACS)
(1)定义:
腹内压持续增高,6小时内至少两次腹内压测量均超过20mmHg,并出现新的器官功能障碍。
(2)处理:
对于保守治疗无效的ACS患者,推荐外科减压作为抢救生命的重要措施(1D级)。对于存在多个IAH/ACS危险因素患者,在进行剖腹手术时,可以给予预防性减压措施(1D级)。在大多数严重的腹主动脉瘤破裂或腹部创伤患者,可以不关腹,使用人工膜覆盖,避免ACS进一步发展(1C级)。
四、胃肠道症状
1.呕吐
(1)定义:
任何可见的胃肠内容物的反流的发生,无论呕吐物量的多少。
(2)处理:
可借鉴预防和处理术后恶心呕吐的指南。
2.胃潴留
(1)定义:
单次胃内残留物回抽超过200ml定义为大量胃潴留。
(2)处理:
静脉使用甲氧氯普胺/红霉素,不推荐使用西沙比利(1B级),不推荐常规使用促动力药物(1A级)针灸刺激治疗有可能促进神经外科ICU患者胃排空的恢复(2B级)。尽可能避免或减少使用阿片类药物,降低镇静深度。如果单次残留超过500ml,建议暂停胃内营养,考虑给予幽门后营养(2D级)。不提倡常规给予幽门后营养(2D级)。
3.腹泻
(1)定义:
每日解三次以上稀水样便,并且量大于200~250g/d(或超过250ml/d)。
(2)处理:
对症治疗:维持水电解质平衡、血流动力学稳定和保护组织器官(1D级)。积极寻找并纠正发病因素。重症患者发生喂养相关腹泻时需减慢喂养速度、重置营养管或稀释营养配方。加入可溶膳食纤维延长转运时间(1C级)。严重或反复发作的艰难梭状杆菌引起的腹泻首选口服万古霉素,而非甲硝唑(2C级)。
4.胃肠道出血
(1)定义:
指任何进入胃肠道内腔的出血,并经呕吐液、胃内容物或粪便等肉眼可见来证实。
(2)处理:
活动性大量出血时,除了内镜检查,血管造影术是合适的选择(2C级),推荐早期(24小时之内上消化道内镜检查)(1A级),急性静脉曲张出血需要更紧急(12小时内)的干预(2C级)。肾上腺素注射可与血管夹、热凝固术或注射组织硬化剂等方法联用(1A级)。上消化道内镜检查阴性的胃肠道出血,需进行结肠镜检查,而结肠镜亦阴性时,可使用推进式小肠镜检查法(2C级)。内镜检查阴性的活动性消化道出血,需考虑腹部手术中内镜检查或介入放射学(2C级)。
5.下消化道麻痹
(1)定义(麻痹性肠梗阻):
指肠蠕动功能受损,导致粪便不能排出体外。临床症状包括至少三天肛门停止排便,肠鸣音存在或消失,同时需排除机械性肠梗阻。
(2)处理:
尽可能停用抑制肠蠕动的药物(如儿茶酚胺、镇静剂、阿片类药物)和纠正损害肠动力的因素(如高血糖、低钾血症)(1C级)。由于上述治疗作用显现延迟,通便药物必须尽早或预防性使用(1D级)。由于长期使用阿片拮抗剂的作用效果和安全性尚不清楚,故不推荐常规使用(2B级)。促动力药应作为肠道动力紊乱的一个标准治疗措施(1D级)。
6.异常肠鸣音
正常肠鸣音:5~35次/分。建议听诊方法:腹部两个象限内听诊至少1分钟,并在随后较短时间内重复一次。①肠蠕动消失(未闻及肠鸣音);②肠鸣音亢进。
7.肠道扩张
当腹部X光平片或CT扫描显示结肠直径超过6cm(盲肠超过9cm)或小肠直径超过3cm即可诊断。处理:除了维持水电解质平衡外,胃肠减压也同样有效(1D级),择期手术后患者不推荐常规使用鼻胃管减压(1A级)。盲肠直径超过10cm、24小时内未改善者,在排除机械性肠梗阻后建议静脉使用新斯的明(2B级)。盲肠直径超过10cm、保守治疗24~48小时未改善者,推荐使用结肠镜进行非外科减压(1C级)。盲肠直径≤12cm时,联合结肠镜减压的保守治疗可以持续48~72小时(2C级)。保守治疗无效者,由于存在穿孔的风险,建议行外科手术治疗(1D级)。使用胸椎硬膜外麻醉的腹腔镜手术,术后一定程度上可以改善肠道功能(1B级),预防肠道扩张。
五、AGI治疗指南流程图(图18-1)
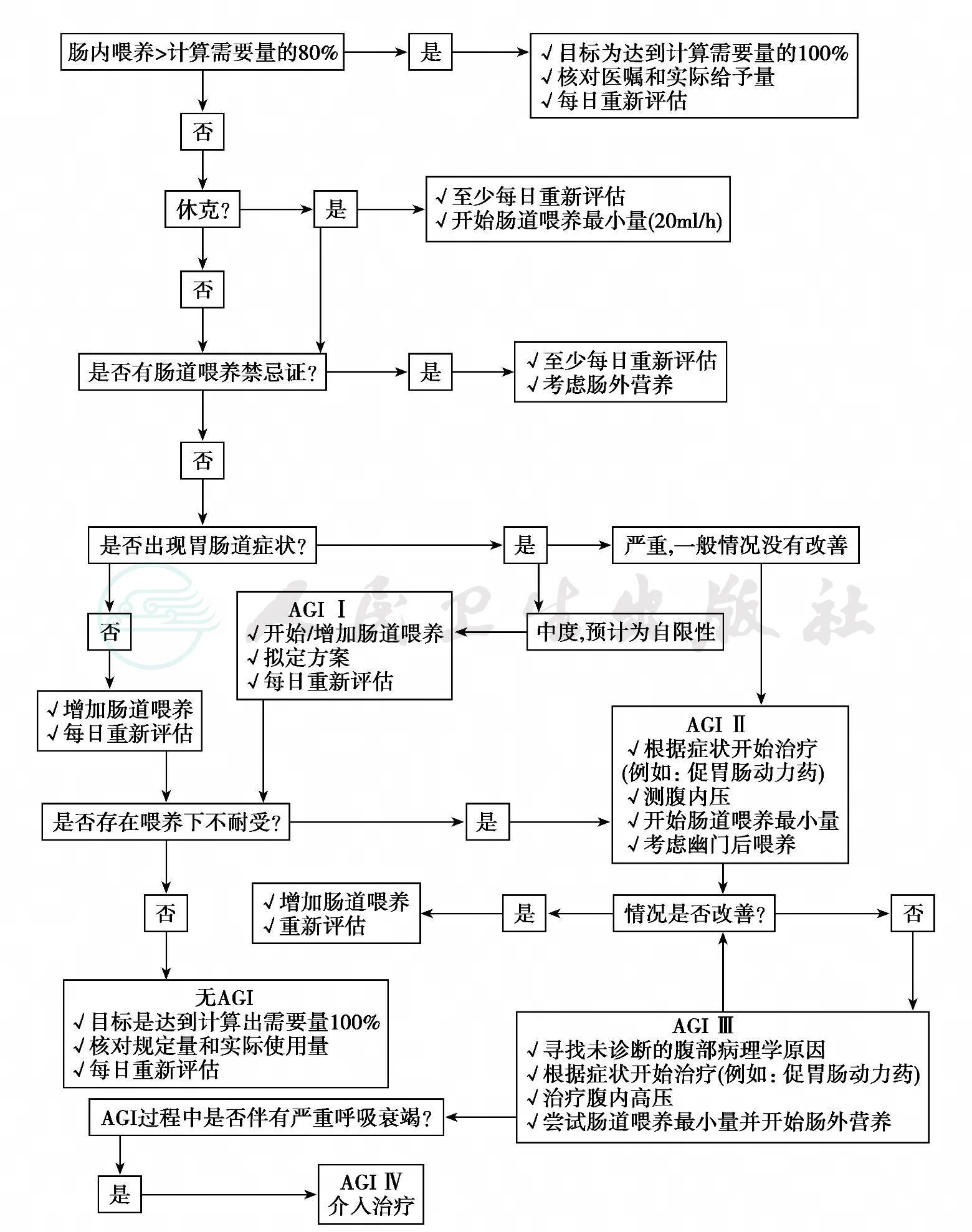
图18-1 AGI的诊断和治疗流程图
解读:
一、首次提出急性胃肠功能损伤的概念
1956年,Irving首次提出肠衰竭(intestinal failure,IF)的概念,并将其定义为“功能肠道总体的减少,以致不能满足对食物的消化的吸收”。20世纪90年代后,随着人们对肠道功能认识的深入,认为应以肠功能障碍(intestinal dysfunction,ID)来替代IF能更好地反映出肠道损伤后逐渐发生的病理变化,更符合临床的需要。至2004年,黎介寿院士指出:ID是指肠实质和(或)功能的损害,导致消化、吸收和(或)黏膜屏障功能产生障碍。至2008年,Malbrain等建议,以肠缺血水肿、肠黏膜通透性增加为病理基础的综合征命名为急性肠损伤(acute bowl injury,ABI)或急性肠伤害综合征(acute intestinal distress syndrome,AIDS)。随着人们对多器官功能障碍的不断研究,急性肺损伤(acute lung injury,ALI)、急性肾损伤(acute kidney injury,AKI)等代表各器官功能障碍的新型概念接踵而至。而关于肠功能障碍的命名一直无统一的意见。直至2012年,英国ESICM工作组云集了各专业专家,制定了一个统一的意见,首次提出了急性胃肠损伤(acute gastrointestinal injury,AGI)的概念。并指出:AGI是指重症患者急性疾病所致胃肠道功能障碍。
二、首次通过分级来评估胃肠功能的损伤
胃肠功能损伤的分级,是建立在对现有证据和病理生理学理解基础上制定的。定义提供专家意见,每一个“基本原理”部分都有相关的理由给出。它给予了临床医生一个参考标准来具体评估临床胃肠功能的损伤程度,4个等级的定义鲜明,实例具体,使我们很容易对临床病例进行分级归类,且处理措施基本按照治疗原发病、停用损害胃肠功能药物、早期肠内营养、内科对症治疗、外科手术治疗的原则进行,这与目前实际临床的处理意见也基本是一致的。但以上主要依据仍显烦琐和带有主观性,希望通过进一步的研究和循证医学证据,能提出更加简明、客观的可靠参考指标。
三、首次对相关定义进行了标准化
1.将AGI进行分类 通过对AGI分类,使我们对AGI产生的原因和相关处理方向有明确的认识,以利于对原发病的治疗及对AGI的正确处理。
2.首次对IAH的定义加以时间限制,使其定义更加严谨和完整。但对于相关处理措施,证据级别不高,还需要更多的可靠依据来支持。
四、首次对胃肠道症状进行标准化
对于常见的各种消化道症状,该会议首次给出了统一的定义,定义统一后,大家对于判断各症状的异常有了共同的评判标准,有利于胃肠功能损伤的进一步研究。但仍有一些问题需要提出。
1.未提到腹胀的相关定义。临床上腹胀的患者不在少数,可通过主诉或查体反映。对于表现为腹胀,但无法测定腹内压或腹内压不高的患者胃肠功能的损伤就无法判定。
2.关于肠鸣音的定义。文中提到肠鸣音的正常范围:5~35次/分。这个标准来自于2009年出版的国外的教材。这是第一次针对肠鸣音的正常上限做了界定;而国内第7版《诊断学》上的正常肠鸣音的定义为4~5次/分应仅为下限。国内外的差异还需进一步研究和统一。
3.首次提出肠道扩张的定义及处理。实际临床上测量肠道扩张极少,对于有条件行影像学检查者可测量肠道的程度及对症处理。其临床应用价值值得探讨。
对于每一症状,该会议给出了相关具体处理建议。这些建议有利于指导临床治疗,但因大多推荐级别不高,临床可行性和有效性仍需通过以后的临床实践来检验。
五、小结
这个工作组的成就是显而易见的。首先,我们可以很畅快地说出胃肠功能损伤这个新型概念来代表胃肠功能障碍了。这个概念的产生也是历史变革和现今发展的必然结果。其次,几个首次的提出,给我们指明了一条方向,胃肠功能损伤的发生、发现、发展及治疗已经有据可循。只是,胃肠功能损伤的分级虽然具有代表性,但仍需要临床主观判断,没有明确的客观指标来定量。胃肠症状的定义已经标准化,但具体的处理措施推荐级别不高,临床实施确有困难,仍有待考究和临床检验。此外,对于客观性的指标,如文中没有提到代表胃肠功能损伤的血清学指标的价值及作用,可能因为现有的相关研究证据不多。在今后的研究方向上,此空缺值得填补。最后,对于胃肠功能损伤的治疗,我国传统医学中医有着得天独厚的优势,且在临床上应用广泛、效果可靠,值得继续发扬。
1.李刚,李幼生,黎介寿.肠功能障碍的新概念:急性肠损伤与急性肠伤害综合征.肠外与肠内营养,2010,17(5):302-305.
2.Malbrain ML,De Laet I.AIDS is coming to your ICU:be prepared for acute bowel injury and acute intestinal distress syndrome.Intensive CareMed,2008,34(9):1565-1569.
3.Annika Reintam Blaser,et al.Gastrointestinal function in intensive care patients:terminology,definitions and management.Recommendations of the ESICM Working group on abdominal problems.Intensive Care Med,2012,38:384-394.
4.Piton G,Manzon C,Cypriani B,et al.Acute intestinal failure in critically ill patients:is plasma citrulline the right marker?Intensive Care Med,2011,37:911-917.
5.Mutlu GM,Mutlu EA,Factor PGI complications in patients receiving mechanical ventilation.Chest,2001,119:1222-1241.
6.Reintam A,Parm P,Kitus R,et al.Gastrointestinal symptoms in intensive care patients.Acta Anaesthesiol Scand,2009,53:318-324.
7.Montejo JC.Enteral nutrition-related gastrointestinal complications in critically ill patients:a multicenter study.The Nutritional and Metabolic Working Group of the Spanish Society of Intensive Care Medicine and Coronary U-nits.Crit Care Med,1999,27:1447-1453.
8.Fruhwald S,Kainz J.Effect of ICU interventions on gastro-intestinal motility.Curr Opin Crit Care,2010,16:159-164.
9.Schunemann HJ,Jaeschke R,Cook DJ,et al.An official ATS statement:grading the quality of evidence and strength of recommendations in ATS guidelines and recommendations.Am J Respir CritCare Med,2006,174:605-614.
10.Doig GS,Heighes PT,Simpson F,et al.Early enteral nutrition,provided within 24 hof injury or intensive care unit admission,significantly reduces mortality in critically ill patients:a meta analysis of randomised controlled trials.Intensive Care Med,2009,35:2018-2027.
11.Antonelli M,Azoulay E,Bonten M,et al.Year in review in intensive care medicine 2009:I.Pneumonia and infections,sepsis,outcome,acute renal failure and acid base,nutrition and glycaemic control.Intensive Care Med,2009,36(2):196-209.
12.Fruhwald S,Scheidl S,Toller W,et al.Low potential of dobutamine and dopexamine to block intestinal peristalsis as compared with other catecholamines.Crit Care Med,2000,28(8):2893-2897.
13.Nguyen NQ,Chapman MJ,Fraser RJ,et al.The effects of sedation on gastric empty ingand intra-gastric meal distribution incritical illness.Intensive Care Med,2008,34(3):454-460.
14.Fruhwald S,Herk E,Petnehazy T,et al.Sufentanil potentiates the inhibitory effect of epinephrine on intestinal motility.Intensive Care Med,2002,28:74-80.
15.McArthur CJ,Gin T,McLaren IM,et al.Gastric emptying following brain injury:effects of choice of sedation and intracranialpressure.Intensive Care Med,1995,21(7):573-576.