 去看看
去看看


【流行病学】
1965年Turner和Stinson报道了第一例非结核分枝杆菌(NTM)性角膜炎病例,并鉴定为偶发分枝杆菌感染。Reviglio于1998年报道了首例LASIK术后NTM角膜炎,梁庆丰等报道了我国首例NTM角膜炎病例。
大多数NTM角膜炎的发生与角膜手术、外伤及配戴角膜接触镜有关。文献报道角膜屈光手术术后,感染性角膜炎的发病率为0.1%~0.2%,其中NTM是最多见的致病微生物之一。
【病因】
非结核分枝杆菌,又称非典型分枝杆菌,抗酸染色阳性。该菌在自然环境中广泛存在。NTM属于需氧菌,胞壁脂质成分多,故对理化因素(如化学消毒剂、低温等)有较强的抵抗力。引起角膜感染以偶发分枝杆菌及龟分枝杆菌最常见。
【病理机制】
NTM不含有内、外毒素及胞外侵袭性酶,也不具有抗吞噬作用的荚膜,其毒力因子及组织破坏的机制目前尚不十分明确。术后NTM感染可能与以下因素有关:
(1)NTM细胞壁的脂质中含有索状因子,可破坏角膜组织。
(2)NTM种植到角膜瓣下,术后常规局部使用激素,抑制了细胞介导的免疫反应,有利于细菌的繁殖。
(3)NTM对眼科常规预防应用的抗生素不敏感。
【临床表现】
NTM角膜炎的发病呈亚急性或慢性经过,平均潜伏期2~3周,少数病人也可在术后几天发病。
NTM角膜炎的病灶特征为:
(1)感染早期,角膜上皮下圆点状浸润或基质内灰白浸润,或角膜瓣下多灶性圆点状浸润,边界不规则呈羽状(图2-9-1,图2-9-2)。
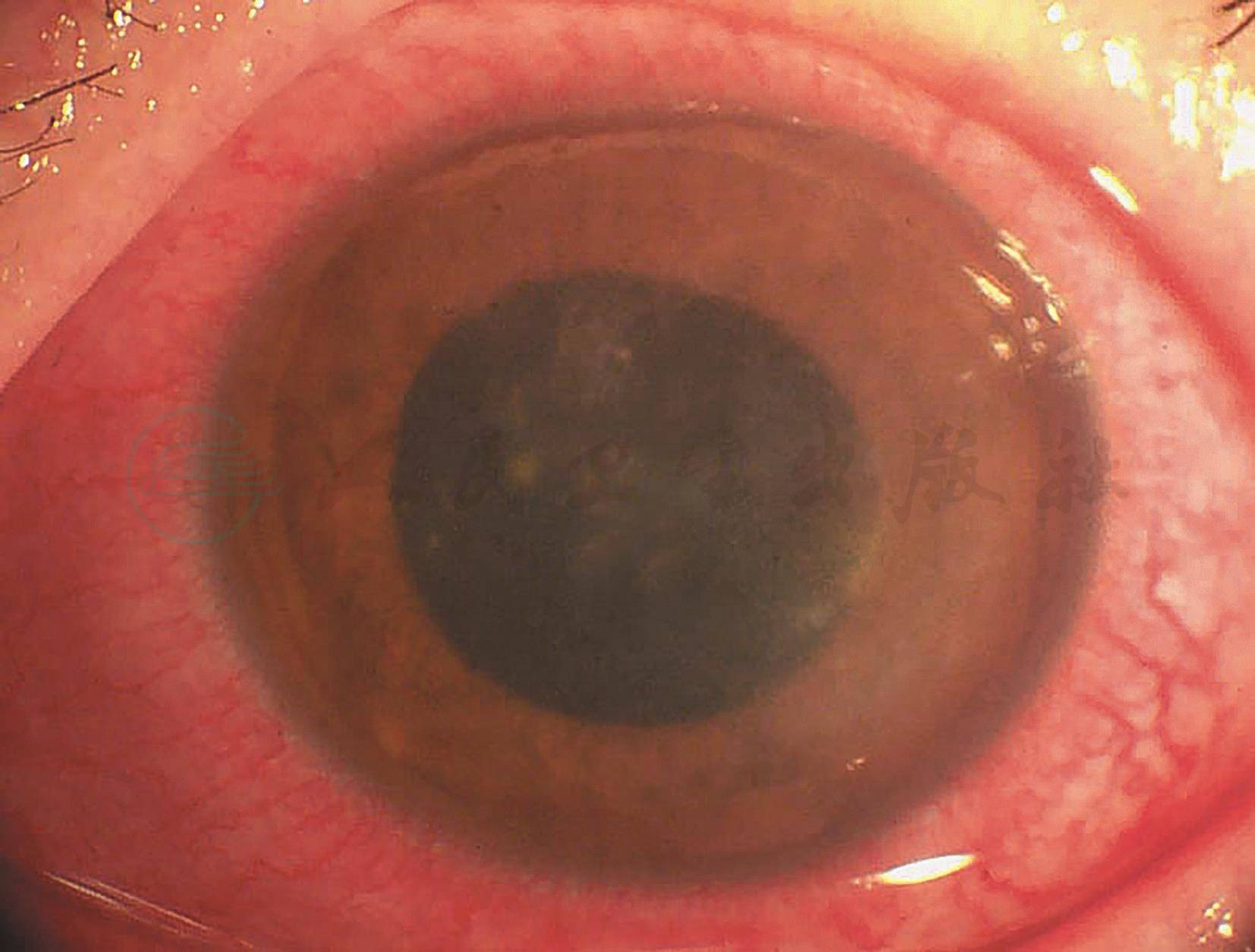
图2-9-1 角膜屈光手术后角膜NTM感染(多灶性浸润)
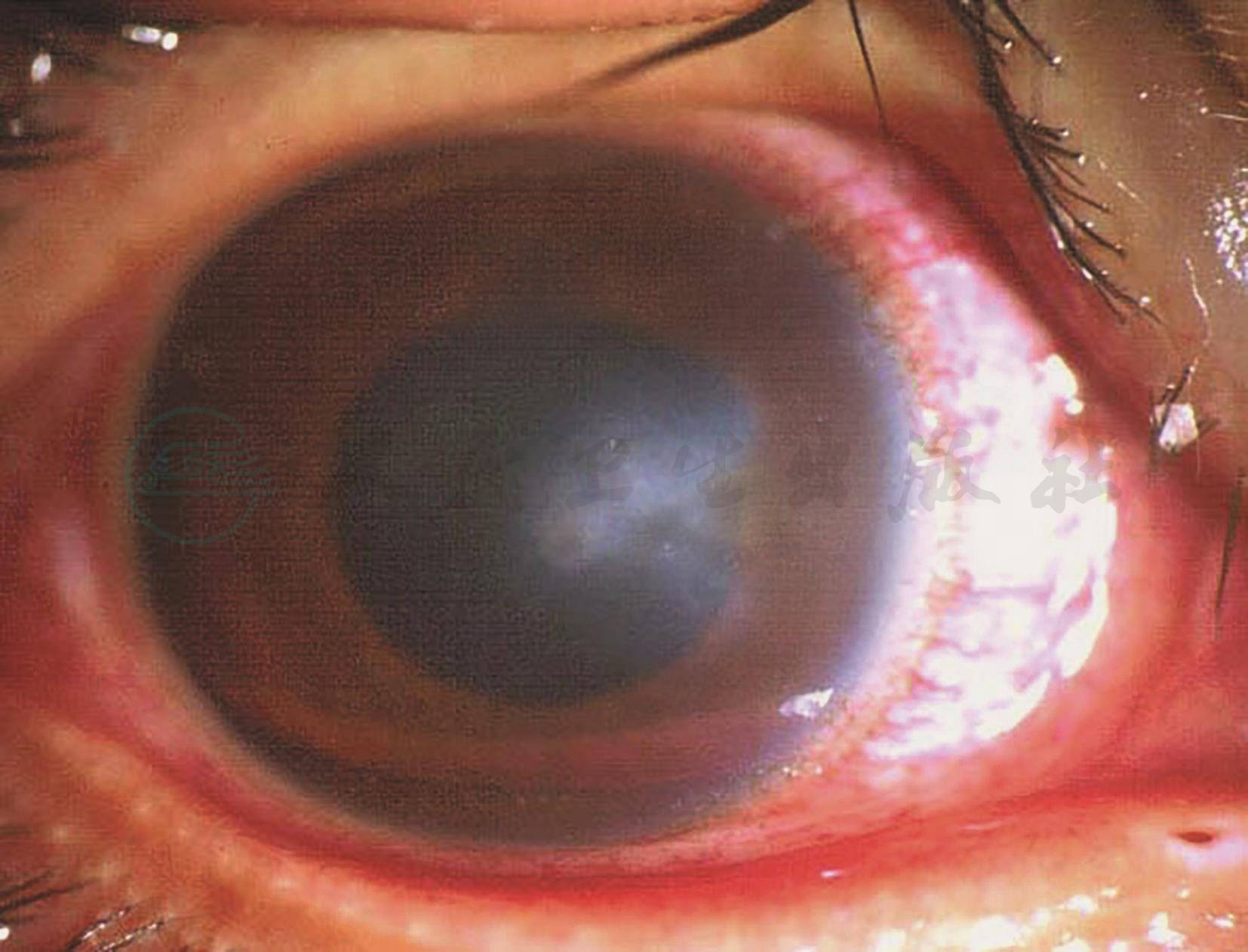
图2-9-2 角膜屈光手术后角膜NTM感染(角膜溃疡)
(2)随病情进展,角膜病灶可融合形成瓣下脓疡,严重者浸润区角膜瓣可灶性坏死,角膜瓣游离浮起。
(3)部分迁延性角膜感染的病人,可出现结晶样角膜病变。
(4)中、重度病人常伴有明显的前房反应。
【诊断】
在危险因素作用下,1~3周后起病(少数病人可以在手术后3~5天起病),角膜出现多灶性圆点状浸润,应高度怀疑NTM角膜炎(图2-9-3)。病因诊断主要依靠实验室检查。
【实验室检查】
1.细菌培养
NTM培养时间比普通细菌要长,判定结果一般需2周以上。另外,建议同时送检常规细菌培养。
2.PCR诊断
可快速、准确地进行病菌诊断和菌种鉴定,一般在2小时即可完成检测,并具有高度特异性和敏感性。但是需要实验室均有认证的标准PCR实验平台才能提供临床诊断。
【治疗】
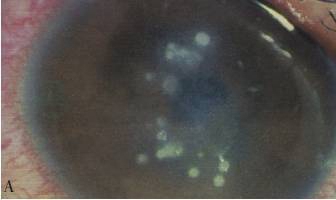
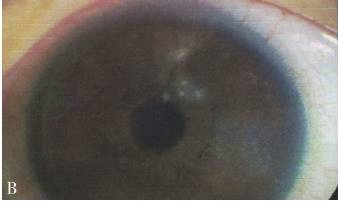
图2-9-3 准分子手术后,双眼角膜非结核杆菌感染
A.右眼;B.左眼
(感谢北京协和医院李莹教授提供病人外眼图片)
1.药物治疗
(1)早期轻症病人的治疗
1)方案a:
首选阿米卡星滴眼液,浓度一般为1%~2%,每30分钟1次,连续使用48小时之后减量。
2)方案b:
选择氟喹诺酮类抗生素如0.3%或0.5%加替沙星,每30分钟1次,连续使用48小时之后减量。其对角膜的毒性低于氨基苷类抗生素。
(2)中、重度病人的治疗
1)方案a:
联合阿米卡星与加替沙星或左氧氟沙星滴眼液频繁点眼治疗,同时给予结膜下注射阿米卡星20mg,每日1次,连续3~5天。
同时给予静脉滴注阿奇霉素,500mg/d,连续3~7天;或口服阿奇霉素,每次500mg,每日2次,疗程1周;或口服克拉霉素,每次500mg,每日2次,疗程1周。
2)方案b:
联合1%阿米卡星与1%克拉霉素滴眼液或1%阿奇霉素滴眼液频繁点眼。
同时给予结膜下注射阿米卡星20mg,每日1次,连续3~5天。
同时给予静脉滴注阿奇霉素,500mg/d,连续3~7天;或口服阿奇霉素,每日500mg,每日2次,疗程1周;或口服克拉霉素,每次500mg,每日2次,疗程1周。
3)方案c:
上述药物治疗的同时,用1%阿米卡星滴眼液,或1%克拉霉素滴眼液,或0.3%加替沙星滴眼液,进行角膜瓣下病灶的冲洗,每次冲洗时间为5~10分钟。
对于疏松的角膜瓣已经不能与角膜基质附着、药物治疗及角膜瓣下冲洗治疗病情不缓解的病人,可考虑进行角膜瓣切除(图2-9-4,图2-9-5)。
对于感染已经累及角膜瓣下的深基质层时,且药物控制不满意的病人,及时行板层或穿透性角膜移植。
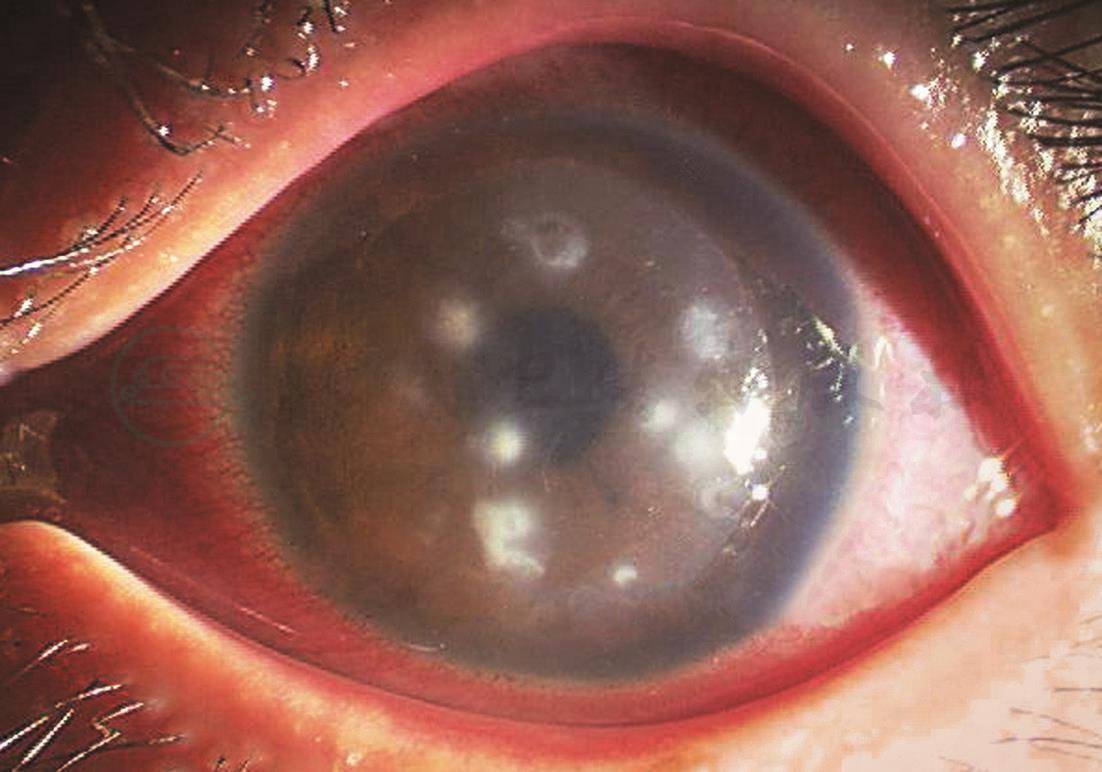
图2-9-4 角膜屈光手术后NTM感染(手术前)
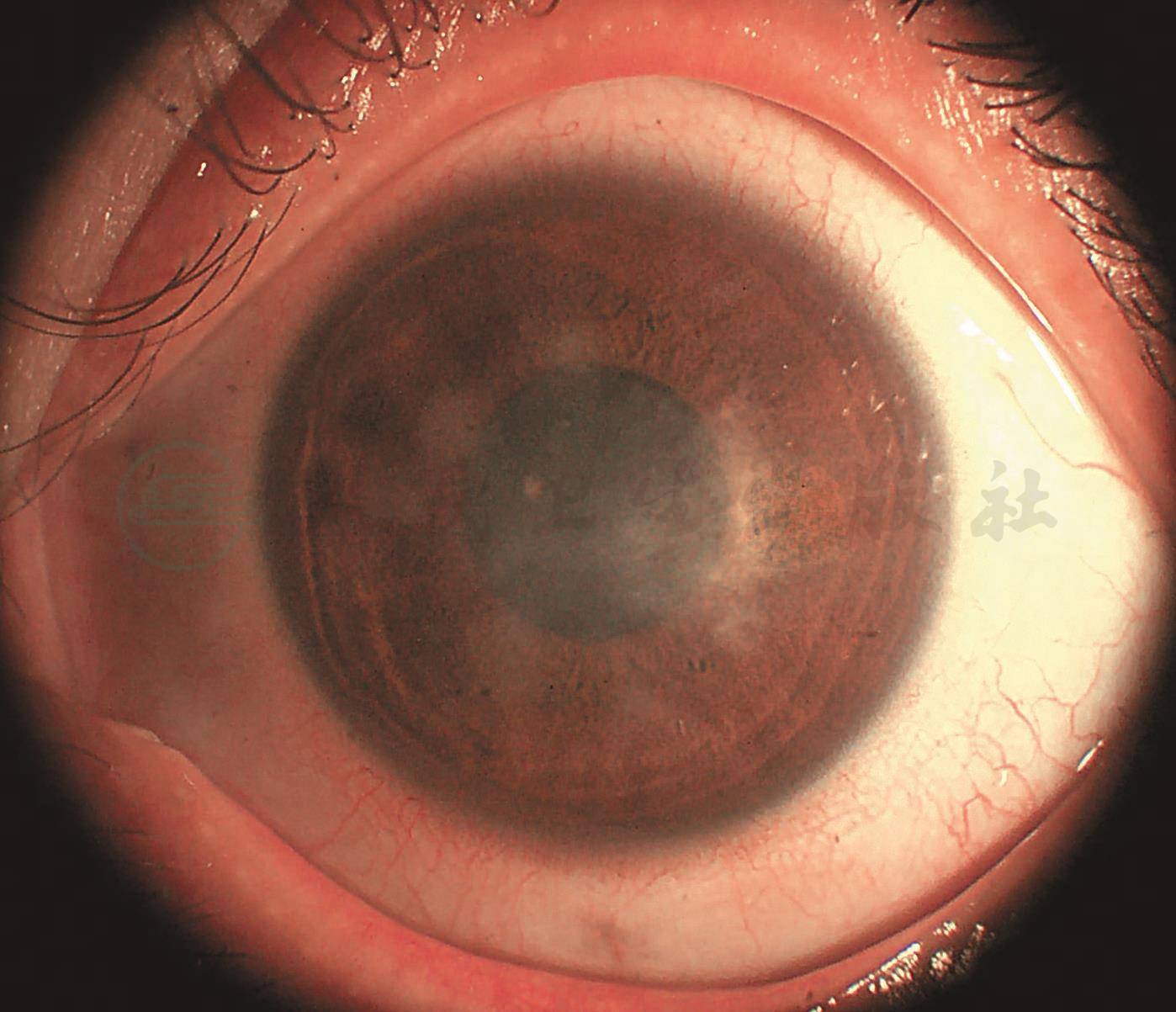
图2-9-5 角膜屈光手术后NTM感染(瓣切除后)