 去看看
去看看


一、概述
约束是指使用任何物理或机械性设备、材料或工具附加在或邻近与患儿的身体,患儿不能轻易将其移除,限制患儿自由活动或使患儿不能正常接近自己的身体。临床使用的保护性约束是一种带有强制性的护理操作行为。其目的为预防医疗干扰,防治意识障碍患者自我伤害;限制患儿活动,便于诊疗;保护躁动不安的患儿,防止其碰伤、抓伤自己或他人、坠床和拔管等意外。身体约束常常涉及到患儿生理、心理、法律和伦理等多个方面问题,且不当的身体约束可能会导致皮肤损伤,肢体末梢循环受阻,压疮,肌肉萎缩,院内感染,身体功能、认知功能下降和意外拔管等,容易对患儿的生理、心理造成负面影响。因此,应尽可能减少身体约束,任何可能导致病情加重或可能带来明显损害的约束均被视为禁忌,对住院期间使用约束的患儿进行规范化管理非常必要。
二、操作实践
1.评估
(1)评估患儿年龄、病情、意识状态,肢体活动度、约束部位皮肤色泽、温度及完整性等。评估患儿及家属心理状况,对使用约束带的认知和接受程度。
(2)评估需要使用约束用具的种类和时间,选择约束工具。
1)全身约束:毯子、大单、大毛巾、包被等,根据需要可备绷带。
2)肩部约束:约束带、约束背心、约束衣、保护垫(棉垫等)。
3)肢体约束:手足约束带、双上肢约束衣。
4)关节约束:宽绷带。
5)手部约束:布质并指手套。
6)砂袋约束:不同重量的沙袋(用便于消毒的橡皮布缝制)、布套。
2.操作前护理
(1)遵医嘱进行约束,执行查对制度。
(2)向患儿和家属解释约束的必要性,保护用具的目的、使用方法及注意事项,使其了解使用保护用具的重要性及安全性,取得家长配合,签署约束用具使用教育知情同意书。
(3)物品准备:医嘱执行单、治疗车、约束用具、手表、酌情备皮肤保护膜、干净衣物。
(4)操作者洗净双手,佩戴口罩。
(5)备齐用物,放于治疗车上。
3.操作中护理
(1)全身约束法:
1)将治疗车推至患儿床旁,与患儿和家长进行有效地沟通。
2)再次进行查对。
3)将毛毯/大单折叠,宽度相当于患儿肩至踝,长度可以稍长,能包裹患儿两圈半左右。
4)将患儿平卧于毛毯/大单中间,用靠近护士一侧的毛毯(大单)从肩部绕过前胸紧紧包裹患儿身体,至对侧腋窝处掖于身下;再用另一侧毯子绕过前胸包裹身体,将毯子剩余部分塞于身下(图19-1)。
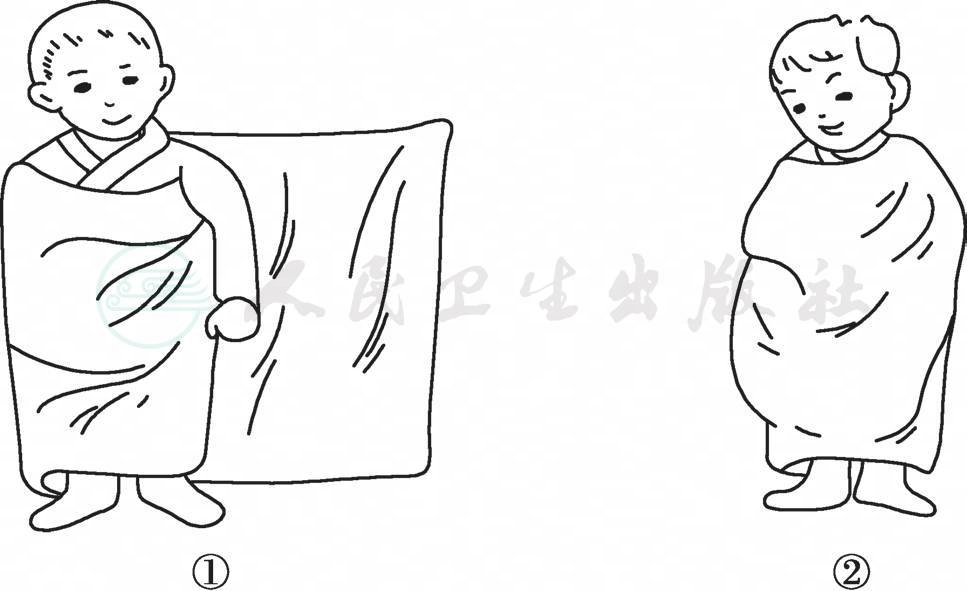
图19-1 全身约束法
5)如患儿躁动明显,可用绷带系于毛毯/大单外。
(2)肩部约束法:
暴露患儿双肩,将患儿双侧腋下垫棉垫,将约束带置于患儿双肩下,双侧分别穿过患儿腋下,在背部交叉后分别固定于床头,为患儿盖好被,整理床单位和用物。
(3)肢体约束法:
1)将治疗车推至患儿床旁,与家长进行有效沟通。
2)再次进行查对。
3)绷带及棉垫法:避开患者输液部位、手术切口等处,暴露患儿腕部或踝部,患者肢体处于功能位。用棉垫包裹腕部或踝部,将绷带打成双套结套在棉垫外,稍拉紧,使肢体不能脱出,但不影响血液循环,将绷带系于床缘(图19-2),为患儿盖好被,整理床单位和用物。
4)手足约束带法:将手足置于约束带甲端(图19-3),位于乙端和丙端之间,然后将乙丙两端绕手腕或踝部系好,使肢体不能脱出,但不影响血液循环,将丁端系于床缘。
(4)关节约束:
1)将治疗车推至患儿床旁,与家长进行有效沟通。
2)再次进行查对。
3)根据患儿皮肤情况、约束时间决定是否需要在皮肤受压处贴皮肤保护膜。将棉垫包裹于需要约束固定的关节部位(图19-4),再用宽绷带打成双套结,套在棉垫外,稍拉紧,使之不易脱出,松紧度以不影响血液循环为宜,将绷带系于床缘。
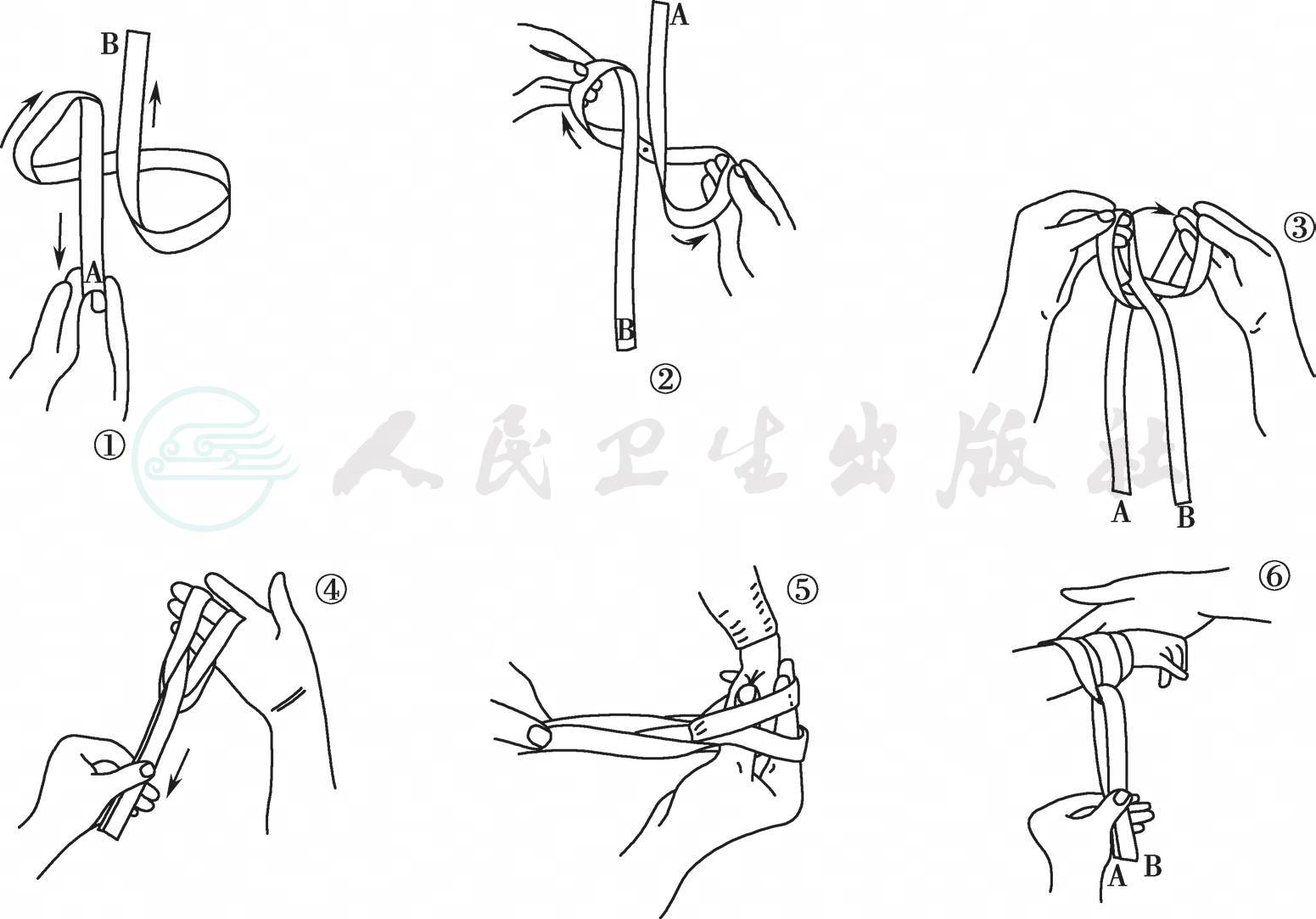
图19-2 四肢约束法

图19-3 手足约束带
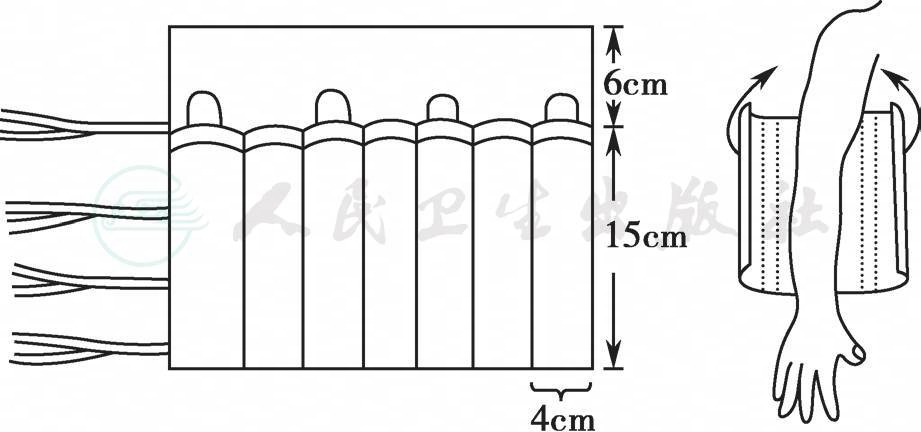
图19-4 肘部约束带
(5)手部约束法:
1)将治疗车推至患儿床旁,与家长进行有效沟通。
2)再次进行查对。
3)将手套内侧翻开,检查有无线头及其他异物。
4)检查患儿手部皮肤完好,指缝处有无污垢、异物。
5)将患儿五指并拢,套上手套。
6)在腕部系好带子,使手部不能脱出,但不能影响循环,必要时固定在床边空隙处。
(6)砂袋约束法:
1)将治疗车推至患儿床旁,与家长进行有效沟通。
2)再次进行查对。
3)根据患儿的体重及约束部位选择合适沙袋。
4)根据需约束固定的部位不同,决定沙袋的摆放位置。
5)酌情在沙袋固定侧皮肤贴水胶体敷料或泡沫敷料,或用水枕隔开皮肤与沙袋,避免沙袋直接接触、摩擦皮肤。
4.操作后护理
(1)操作完毕再次核对医嘱和执行单。
(2)观察局部皮肤、约束侧肢体血运,患儿反应。
(3)规范记录:记录约束原因、方法、部位、起止、松解及间隔时间;记录患儿意识、全身和约束部位皮肤情况、有无意外发生;记录约束相关并发症的处理措施与效果等。
(4)向家属交代注意事项。
(5)整理用物。
(6)随时观察约束部位的局部皮肤有无损伤、皮肤颜色、温度、约束肢体末梢循环状况,定时松解。
(7)指导患儿和家属在约束期间保证肢体处于功能位,保持适当的活动。协助满足患儿营养、排泄、喝水及个人卫生的需求。
(8)做好床边交接班。
(9)动态评估患儿病情,约束时间不宜过长,一旦患儿病情稳定或治疗结束后,应遵医嘱及时解除。
三、注意事项
1.松动、脱落
约束带不可过松过紧,经常检查是否松脱。对于气管插管,全身麻醉术后烦躁不安且暂无拔管指征的患儿应适时采用药物约束。
2.皮肤破损、感染
约束前需进行皮肤清洁,必要时在约束用具下放置棉垫或贴水胶体敷料,减少对皮肤摩擦造成的破损、感染。
3.皮肤压伤
每2小时取下约束用具,给予翻身、局部按摩及评估。及时解除不必要的约束,观察受压部位颜色、肢体温度,及时发现压红、淤青、水肿等情况。
4.关节僵硬、脱位
婴幼儿处于生长发育期,约束时需保持肢体处于功能位和可适当活动,防止被约束肢体下垂导致水肿。
5.情绪激惹
如患儿使用保护性约束后更加烦躁,应立即查找原因分析,及时与医师沟通解决。有研究显示,使用身体约束存在伦理问题,它限制了患儿的自主性,损害了其尊严。患儿身体约束后会产生敌对情绪,可能会加重其躁动和焦虑,表现为奋力反抗等。
6.处置告知
严格按病情和遵医嘱使用保护性约束,详细告知并获取知情同意,认真交接班并做好记录。
四、相关知识
1.婴幼儿约束用具的要求
(1)婴幼儿皮肤细嫩、角质层薄、皮肤保护功能差,而约束用具与患儿皮肤密切接触,对选材的要求较成人严格。选用质地较柔软、吸水性强、透气性好的布料,如较厚的棉布,且色彩柔和、带有卡通图案、图案纷呈或色彩艳丽的布料,易使患儿产生亲切感,减轻恐惧心理。
(2)婴幼儿处于生长发育期,骨骼柔软易弯曲,关节发育不全,关节窝浅、关节韧带松弛,约束可导致骨骼变形弯曲、关节脱臼、影响生长发育等。因此,婴幼儿约束用具的制作不但要保证受约束过程中的安全,还要满足婴幼儿生长发育的需求。
2.约束保护风险相关因素分析
(1)躯体损伤和意外死亡。
(2)心理伤害。
(3)引起医疗纠纷。
3.规避约束风险的措施
(1)建立制度,规范操作。
(2)预防躯体损伤的护理
1)保护局部组织。
2)预防压疮的护理。
3)预防吸入性肺炎的护理。
4)严格交接班制度,加强对危险物品的管理。
(3)预防心理伤害的护理
1)寻找有效的护理方法来改善和替代约束用具的使用。约束可能导致窒息、误吸和外伤,可优先考虑减少刺激的方案及合理的药物治疗,应尽量避免约束的使用。
新生儿可先考虑使用袋鼠式护理、抚触、安慰奶嘴等舒缓情绪;通过教育提高小儿自我管理能力,通过娱乐活动分散其注意力和减轻焦虑;在进行静脉注射、肌内注射等侵入性操作前给予局部麻醉药物,减少刺激,疼痛时给予合理的干预和镇静。
2)约束后做好心理护理。
(4)预防医疗纠纷的措施:
1)尊重人权,做好知情告知。
2)严格掌握约束保护的适应证。
3)学法知法,提高风险防范和法律保护意识。
4.建立与约束相关不良事件的上报系.
收集数据进行趋势分析和整改,报告内容包括事件涉及的当事人、发生及持续的时间、环境、约束器具类型、事件经过等。
5.身体约束使用现状
(1)国外普遍认为,身体约束会明显降低护理质量,属于不合格的护理强制约束,只能作为其他方法都无效的情况下被采用的最后一种不得已的方法。
(2)在我国,身体约束使用比较广泛,常用于意识不清、机械通气或精神烦躁的患者。但有学者认为,身体约束可导致患者社会行为、认知及行为能力的降低。
(3)美国医疗机构评审国际联合委员会(JCAHO)制定了“约束必要性等级技术评估”的临床指南,推荐使用物理约束。英国重症监护护士协会出台了一项针对成人ICU身体约束使用的声明,将化学约束作为首选或与物理约束联合使用。
(4)我国上海市《上海市精神卫生条例》中提及对精神卫生机构使用身体约束的要求。
1.彭刚艺,刘雪琴.临床护理技术规范(基础篇).第2版.广州:广东科技出版社,2013:144-147.
2.戴莉敏,贡浩凌,高燕,等.JCI标准在住院患者使用约束具安全管理中的应用.中国护理管理,2014,14(4):406-409.
3.Minnick AF,Mion LC,Johnson ME,et al.Prevalence and variation of physical restraint use in acute care settings in the US.J Nurs Scholarsh,2007,39(1):30-37.
4.Swickhamer C,Colvig C,Chan SB.Restraint use in the elderly emergency department patient.J Emerg Med,2013,44(4):869-874.
5.Bray K,Hill K,Robson W,et al.British Association of Critical Care Nurses position statement on the use of restraint in adult critical care units.Nurs Crit Care,2004,9(5):199-212.
6.Swickhamer C,Colvig C,Chan SB.Restraint Use in the Elderly Emergency Department Patient.J Emerg Med,2013,44(4):869-874.
7.谌永毅,卿利敏,刘翔宇,等.JCI评审标准下住院患者保护性约束管理的实施.护理学杂志,2015,30(13):8-12.
8.唐磊,张道珍,马星钢.婴幼儿雷米芬太尼麻醉苏醒期躁动的预防探讨.实用医学杂志,2009,25(23):4035-4036.
9.Hine K.The use of physical restraint in critical care.Nurs Crit Care,2007,12(1):6-11.
10.Pérez CAAI,Nicolás OA,Goni VR,et al.Physical restraint use in critical care units.Perceptions of patients and their families.Enferm Intensiva,2012,23(2):77-86.
11.Chang LY,Wang KW,Chao YF.Influence of physical restraint on unplanned extubation of adult intensive care patients: a case-control study.Am J Crit Care,2008,17(5):408-416.
12.詹红丽,汤娟萍 .规避约束保护风险的护理 .医学信息,2010,5(12):3700-3701.
13.刘翠霞,刘素然,曹素文.一次性肢体外固定带在先天性心脏病术后患儿中的应用.护理实践与研究,2010,7(7):18.
14.The American Psychiatric Nurses Association.(2007)Seclusion and Restraint Standards of Practice. American:APNA Board of Directors.
15.Allen JJ.Seclusion and Restraint of Children:A literature Review.J Child and Adolescent Psychiatric Nursing,2000,4(13):159-167.
16.李黎明,宋葆云,吕欢,等.国外住院患者身体约束使用指征的研究进展.中国护理管理,2014,14(10):1017-1018.
17.尹华华,胡雁 .身体约束的循证护理实践 .上海护理,2013,13(5):89-92.
18.郑瞻培.《上海市精神卫生条例》颁布引发对精神科工作的思考.中国神经精神疾病杂志,2002,28(4):301-302.