 去看看
去看看


一、概述
氧气吸入术(oxygen inhalation)是常用的改善呼吸的技术之一。通过给氧,以提高动脉血氧分压(PaO2)及动脉血氧饱和度(SaO2),增加动脉血氧含量(CaO2),从而预防和纠正各种原因造成的缺氧状态,促进组织的新陈代谢,维持机体生命活动的一种治疗方法。
1.适应证
(1)肺活量减少,因呼吸系统疾病而影响肺活量者如哮喘、支气管肺炎或气胸等。
(2)心肺功能不全,使肺部充血导致呼吸困难者如心力衰竭等。
(3)各种中毒引起的呼吸困难,氧不能由毛细血管渗入组织而产生缺氧,如巴比妥类药物中毒、一氧化碳中毒等。
(4)昏迷患者如脑血管意外或颅脑损伤患儿。
(5)其他某些外科手术前后患者、大出血休克患者等。
2.禁忌证
依赖动脉导管未闭的患儿。
二、操作实践
1.评估
(1)缺氧程度与给氧的标准:
见表14-1。
表14-1 缺氧的程度与症状

轻度缺氧:一般不需要给氧,如果患儿有呼吸困难可给予低流量的氧气(1~2L/min)。中度缺氧:需要给氧。重度缺氧:是给氧的绝对适应证。当患儿PaO2低于50mmHg,均应给氧。
(2)给氧方式及流量:
1)鼻氧管或鼻塞法:将鼻塞或鼻氧管放入一侧鼻前庭,1~2L/min,新生儿0.5~1.5L/min。
2)头罩:适用于0~6个月患儿,根据患儿头部的大小选择不同的规格,氧流量>5L/min,FiO2为24%~80%,增加流量可增加FiO2。新生儿最低流量不得少于6L/min,否则会引起CO2的潴留。
3)简单面罩:氧流量为4~12L/min,FiO2为24%~80%;氧流量小于5~6L/min,FiO2达30%~45%;小于7~8L/min时FiO2达40%~60%。
4)Venturi面罩:适用于严重呼吸衰竭(respiratory failure,RF)患儿,氧流量4~6L/min时,FiO2为24%~28%;8~10L/min时,FiO2为35%~40%;10~12L/min时,FiO2为50%左右。由于气流量大,面罩放置位置不需要很严格,不需要湿化,吸氧浓度稳定。
5)箱式吸氧:利用婴儿暖箱相对密闭的空间,输入纯氧或空氧混合后的氧气,使患儿吸入较低的氧气。主要应用于停氧前的过渡患儿、对氧依赖的患儿等。但暖箱吸氧氧浓度不稳定,增大流量可能对暖箱的温湿度造成影响,所以WHO不推荐其作为常规的新生儿吸氧方式,应用箱式吸氧时要严格监测氧浓度。
6)其他给氧方式:机械通气给氧、持续气道正压给氧、高压氧舱给氧、体外膜肺给氧可应用于相应病情的患儿。
2.操作前护理
(1)评估患儿的病情、意识、血气分析结果、缺氧程度、配合程度、鼻腔有无分泌物阻塞、有无鼻中隔偏曲等情况。
(2)物品准备:治疗车;治疗盘:内放一次性吸氧管或吸氧面罩(根据不同用氧方法可增加氧气枕、头罩)、灭菌注射用水或蒸馏水、液体石蜡、治疗碗、棉签、胶布、纱布块等;氧气装置一套(流量表、湿化瓶);手电筒;消毒手液。
(3)操作者洗净双手,戴口罩,再次查对医嘱及用物。
(4)备齐用物,并放于治疗车上,治疗碗、湿化瓶内分别注入适量的灭菌注射用水或蒸馏水,安装氧气装置(图14-1、图14-2)。
3.操作中护理
(1)鼻氧管给氧法:
1)确认患儿身份,使用核对腕带和反向提问两种方式确认患儿住院期间唯一的信息(例如姓名和住院号)。
2)安置舒适卧位,清除患儿鼻腔分泌物。
3)将湿化瓶和流量表安装在墙壁氧气装置上(图14-3),连接鼻氧管,打开流量表,检查鼻氧管是否通畅,可采取以下方式:放入冷开水中看有无气泡(图14-4A);将管口靠近眼睑或脸颊看有无气流(图14-4B)。
4)按医嘱调节氧流量,插入鼻氧管,单侧插入一侧鼻孔,长度为鼻尖至耳垂的1/3(图14-5);双侧插入双侧鼻孔,深度1cm,并将导管固定稳妥(图14-6、图14-7)。
(2)面罩给氧法:
1)开放式:将面罩放置在距离患儿口鼻1~3cm处,适用于小儿,无任何不适感。

图14-1 安装吸氧装置

图14-2 正确安装完毕

图14-3 连接吸氧管
2)密闭式:将面罩紧密罩于患儿口鼻部并用松紧带固定(图14-8)。本法适用于无二氧化碳潴留的患者。
(3)头罩给氧法:
将患者头部置于头罩内,罩面上有多个孔,可以保持罩内一定的氧浓度、温度和湿度。
4.操作后的护理
(1)再次核对氧流量及患儿身份,对家属进行用氧安全指导。
(2)整理用物,洗手,记录。
(3)评估用氧效果,给予氧疗期间护理。
(4)停氧:
1)评估患儿。
2)向患儿及家属解释,安置体位。
3)移去鼻氧管或面罩。
4)关闭氧气,更换用氧装置呈备用状态。
5)清除面部痕迹。
6)协助患儿取舒适体位,整理床单位。
7)评估用氧效果。
8)清理用物,洗手,记录。
三、吸氧的注意事项
1.严格遵守操作规程,做到安全用氧,使用过程中做好“四防”:防震、防火、防热、防油。
2.使用氧气时,应先调节好氧流量再与患儿连接。停氧时,先分离导管或面罩后,再关闭氧气开关。


图14-4 测试氧气
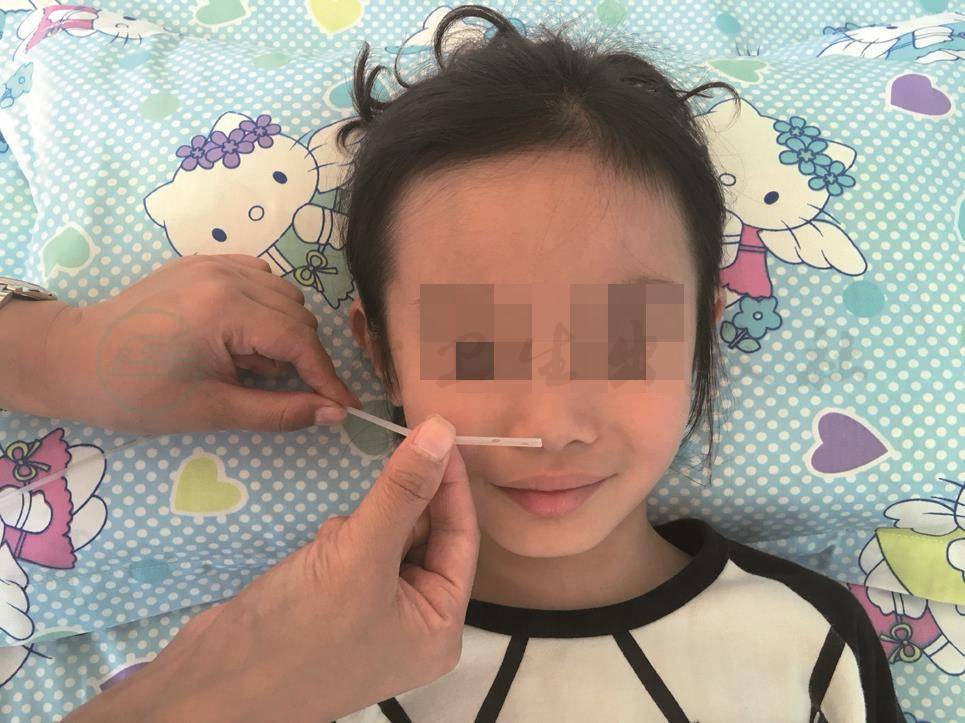
图14-5 单侧鼻氧管测量
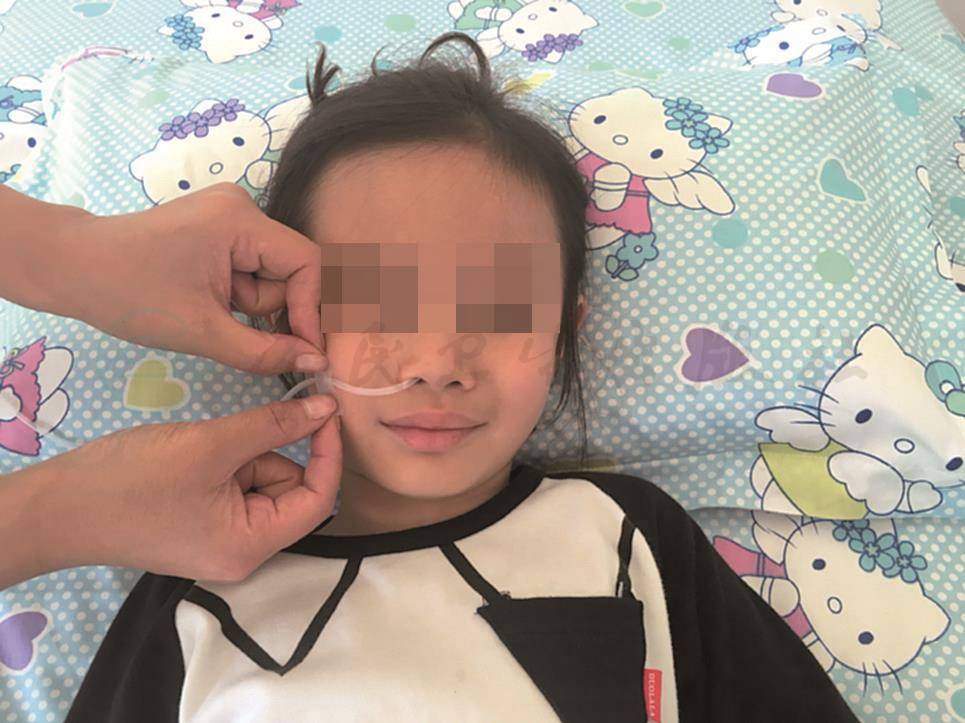
图14-6 单侧鼻导管固定方法
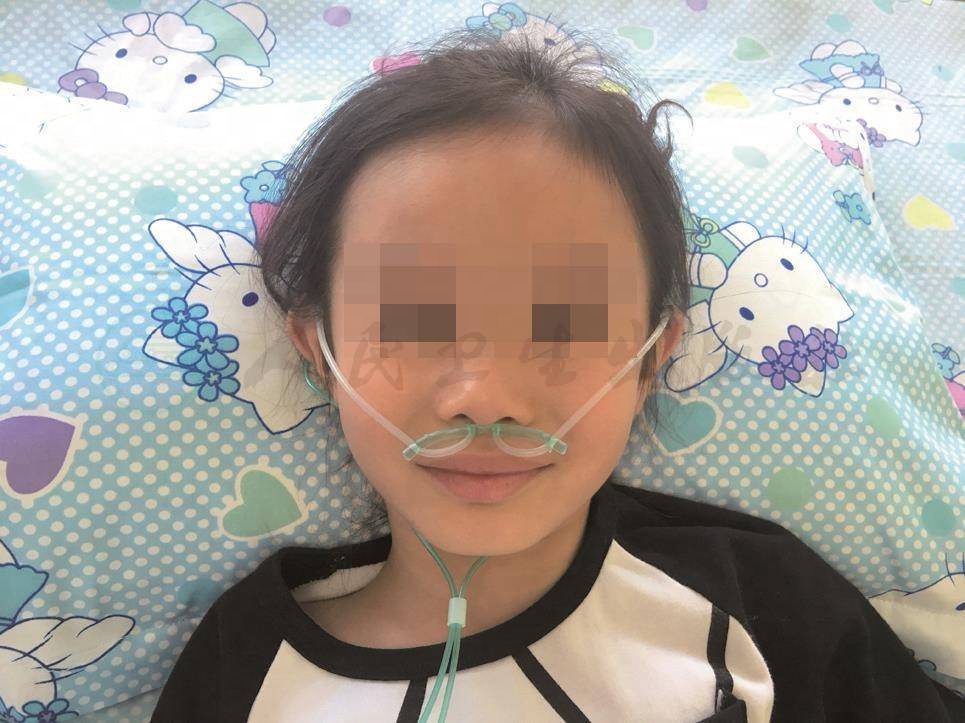
图14-7 双侧鼻导管固定方法
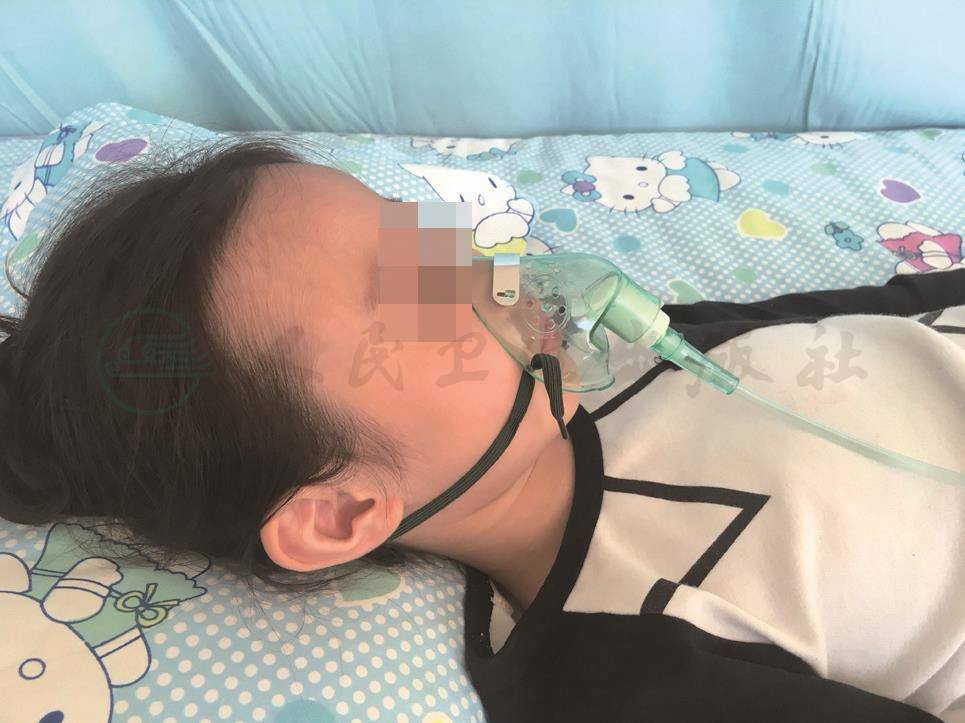
图14-8 吸氧面罩固定方法
3.氧气筒要有标志注明“满”或“空”,以便及时更换。
4.给氧过程中应观察患儿缺氧状况有无改善,导管是否通畅。持续给氧患儿,每天定时更换导管1~2次,同时保持口鼻清洁。
5.急性肺水肿患儿,湿化瓶内应加入20%~30%乙醇湿化,以降低肺泡内表面张力,改善通气,但每次吸入不宜超过20分钟。
6.记录用氧及停用氧气时间。
四、相关知识
1.氧疗的基本原则
是以最低的氧浓度使PaO2和SaO2回升到安全水平(即PaO2达到8.00kPa及SaO20.90以上),而又不引起不良反应。为此应根据需要给予不同方式供氧。选择给氧方式要考虑以下因素:需氧量大小,氧流量控制的程度,氧气的湿化、加温程度,患儿舒适情况。
2.氧疗期间的护理
(1)观察患儿鼻腔有无阻塞或黏膜红肿,清除鼻腔分泌物每天2次,多者应及时清除,必要时用水溶性润滑剂保护鼻黏膜,鼻部皮肤保护可贴“工”型人工皮。
(2)观察患儿用氧疗效及副作用。
(3)每天更换氧气湿化瓶、湿化液,湿化液不足及时添加。
(4)每班检查用氧设备是否有效、氧流量。
(5)新生儿箱内、头罩给氧者每班测量氧浓度,早产儿建议使用测氧仪测量氧浓度,控制浓度在25%~40%。
3.给氧浓度
根据缺氧程度,采用不同的氧浓度。
(1)高浓度氧疗:
在急性呼吸衰竭(ARF)时,给FiO2>50%,氧流量>4L/min,但时间不宜过长,吸纯氧不超过6小时,吸80%O2不超过12小时,吸60%O2不超过24小时,使PaO2维持在7.3~8.0kPa,SaO2在85%~95%即可。
(2)低浓度持续氧疗:
缺O2伴CO2潴留的呼吸衰竭(RF)患儿,一般采用低浓度持续吸氧,FiO2>35%,流量<4L/min,24小时内吸O2可达5~18小时以上。吸FiO2为24%~25%时,30分钟~2小时后复查PaO2和PaO2,如PaO2仍处于中等以下低氧血症水平,PCO2不超过0.67~1.33kPa,可将吸氧浓度提高到28%或30%,但不应>35%。
4.氧疗的监测
(1)动脉血气监测:
保持PaO2在9.3~13.3kPa(新生儿保持在6.61~10.6kPa)。PaO2可用动脉穿刺(桡动脉,新生儿还可用颞浅动脉)或插管法及动脉化毛细血管法采血测定,还可通过置于大动脉(肱动脉)的导管进行持续监测。
(2)吸入氧浓度监测:
氧疗时应用氧分析仪监测FiO2,吸入氧浓度常以百分数(%)表示而不能以流量(L/min)来表示。临床上应根据患儿的病情变化和PaO2不断调整FiO2,使其维持在一个适当的水平。
1)鼻导管、鼻塞方法公式如下:
吸氧浓度按下列公式计算:FiO2(%)=21+4×给氧流速(L/min)。
2)面罩给氧时氧流量与氧浓度的关系:见表14-2。
表14-2 面罩给氧时氧流量与氧浓度的关系
(3)经皮氧分压(transeutaneous oxygen pressure,TePO2)测定:
应注意皮肤灌注良好时,TePO2和PaO2相关性好,在循环不良时,两者相关性差,应取动脉血测PaO2与TePO2校对。
5.并发症及预防
(1)长时间吸入高浓度氧可造成中毒致肺损害:
临床上可出现呼吸困难、胸闷、咳嗽、咯血、呼吸窘迫。预防方法:尽量避免或缩短高浓度氧吸入时间(一般吸100%的纯氧不宜超过6小时,80%O2不宜超过12小时,60%O2不宜超过24小时)。
(2)早产儿视网膜病(retinopathy of prematurity,ROP)或晶状体后纤维增生症:
多见于<32周龄早产儿,其发生主要与长时间的高PaO2(>10.6kPa)有关(早产儿ROP的高危因素有:早产低出生体重是公认的发生ROP的根本原因,主要是视网膜发育不成熟;基因差异及种族,研究显示,有的早产儿即便不吸氧也会发生ROP,有些早产儿即使吸氧超过1个月也没有发生,可能与特殊基因有关;吸氧;贫血和输血)。轻者可完全恢复,重者可致盲。预防方法:口服维生素E有预防作用,但重要的是要定期监测PaO2,使之维持在6.76~10.6kPa,有条件应用空氧混合仪。
(3)肺不张:
氮气在肺泡中起支架作用,吸入高浓度氧后氮的比例减少,氧被吸收后,肺泡萎陷产生肺不张。
(4)吸入氧气的湿化和温化:
不论何种方式输氧,氧气均需要湿化以防止气管黏膜损伤和分泌物干燥,有条件者可用有温控的湿化器。
1.姜安丽.新编护理学基础.北京:人民卫生出版社,2006.
2.沈南平.儿科护理技术.北京:人民卫生出版社,2011.
3.张玉侠.实用新生儿护理学.北京:人民卫生出版社,2015.
4.胡亚美.诸福棠实用儿科学.第8版.北京:人民卫生出版社,2015.
5.中华人民共和国卫生部临床护理实践指南(Guidelines for Clinical Nursing Practice).北京:人民军医出版社,2011.
6.李小寒,尚少梅.基础护理学.第5版.北京:人民军医出版社,2016.
7.楼建华.儿科护理操作指南.上海:上海科学技术出版社,2012.
8.崔焱.儿科护理学.第5版.北京:人民军医出版社,2012.
9.胡嫦.儿科护理学.北京:中国医药科技出版社,2005.
10.郑显兰,符州.新编儿科护理常规.北京:人民卫生出版社,2010.