 去看看
去看看


2012年1月,S Afr Med J杂志发表了由南非高血压协会制定的第五版南非高血压指南(以下简称“该指南”)。在南非,心血管疾病(cardiovascular disease,CVD)是第二位高致死因素,而高血压是导致CVD的主要病因之一。1998年南非高血压诊断标准为血压≥160/95mmHg或18岁以上正在服用降压药物者。按此标准统计,南非高血压患者高达330万人,而按照国际标准血压≥140/90mmHg即为高血压,其高血压人数将增加270万。南非是一个医疗资源相对匮乏的发展中国家,与我国医疗环境具有一定相似性,本文介绍2011年南非高血压指南供国内同行参考。
一、高血压患者心血管危险分层
该指南指出,高血压患者治疗策略不仅取决于血压水平和危险因素,同时还应考虑种族、医疗资源和经费预算;不仅对高血压患者进行危险分层,还对血压正常和正常高值人群进行危险分层。与我国和美国预防、检测、评估与治疗高血压全国联合委员会第7次报告(JNC7)不同的是,该指南将代谢综合征(MS)列为危险因素之一。强调对不同风险高血压患者分层管理,从而使南非有限的医疗资源获益最大化。
该指南在相关心血管危险因素中强调性别和种族的差异。
表1 高血压患者心血管危险分层
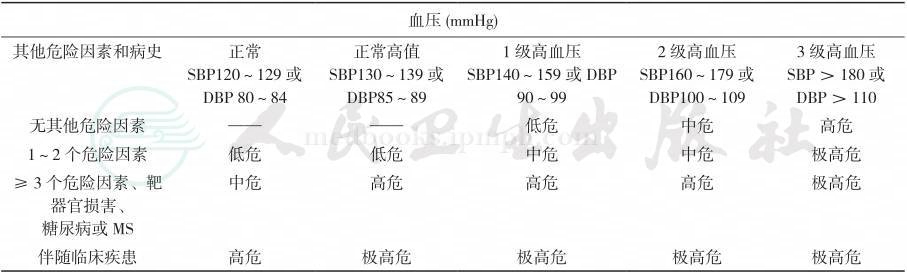
注:MS:代谢综合征;SBP:收缩压;DBP:舒张压
高密度脂蛋白(HDL):男性<1mmol/L、女性<1.2mmol/L;早发CVD家族史:男性<55岁,女性<65岁;腰围:非洲裔男性≥94cm、女性≥80cm,南亚和中国男性>90cm,女性>80cm。其他相关危险因素与2010年我国高血压指南略有不同,详见表2。
表2 影响高血压预后的主要因素

注:CVD:心血管疾病;SBP:收缩压;DBP:舒张压;TC:总胆固醇;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇;TIA:短暂性脑缺血发作
二、降压目标和策略
降压目标:一般高血压患者降压目标值为<140/90mmHg,高危病人如伴有糖尿病、肾病[微量蛋白尿和(或)肌酐水平升高]、充血性心力衰竭患者降压目标值为<130/80mmHg。降压目的是最大限度降低心血管不良事件的发生率,因此在降压的同时应积极改善生活方式、控制危险因素、减少靶器官损害和治疗伴随的临床疾病。
下列患者需药物治疗:低危患者改善生活方式6~12个月后收缩压(SBP)≥140mmHg或舒张压(DBP)≥90mmHg;中危患者,改善生活方式3~6个月后SBP≥140mmHg或DBP≥90mmHg;高危和极高危患者。
有下列情况之一者应立即给予药物治疗:SBP≥180mmHg、DBP≥110mmHg、已知靶器官损害和临床相关疾病。
MS患者SBP≥140mmHg和(或)DBP≥85mmHg时应开始药物治疗。
三、降压治疗
3.1 改善生活方式
健康的生活方式是高血压治疗的基石。具体内容包括:①减轻和维持体重,BMI控制在18.5~24.9kg/m2012年1月,S Afr Med J杂志发表了由南非高血压协会制定的第五版南非高血压指南(以下简称“该指南”)。在南非,心血管疾病(cardiovascular disease,CVD)是第二位高致死因素,而高血压是导致CVD的主要病因之一。1998年南非高血压诊断标准为血压≥160/95mmHg或18岁以上正在服用降压药物者。按此标准统计,南非高血压患者高达330万人,而按照国际标准血压≥140/90mmHg即为高血压,其高血压人数将增加270万。南非是一个医疗资源相对匮乏的发展中国家,与我国医疗环境具有一定相似性,本文介绍2011年南非高血压指南供国内同行参考。
一、高血压患者心血管危险分层
该指南指出,高血压患者治疗策略不仅取决于血压水平和危险因素,同时还应考虑种族、医疗资源和经费预算;不仅对高血压患者进行危险分层,还对血压正常和正常高值人群进行危险分层。与我国和美国预防、检测、评估与治疗高血压全国联合委员会第7次报告(JNC7)不同的是,该指南将代谢综合征(MS)列为危险因素之一。强调对不同风险高血压患者分层管理,从而使南非有限的医疗资源获益最大化。
该指南在相关心血管危险因素中强调性别和种族的差异。
表1 高血压患者心血管危险分层
注:MS:代谢综合征;SBP:收缩压;DBP:舒张压
高密度脂蛋白(HDL):男性<1mmol/L、女性<1.2mmol/L;早发CVD家族史:男性<55岁,女性<65岁;腰围:非洲裔男性≥94cm、女性≥80cm,南亚和中国男性>90cm,女性>80cm。其他相关危险因素与2010年我国高血压指南略有不同,详见表2。
表2 影响高血压预后的主要因素
注:CVD:心血管疾病;SBP:收缩压;DBP:舒张压;TC:总胆固醇;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇;TIA:短暂性脑缺血发作
二、降压目标和策略
降压目标:一般高血压患者降压目标值为<140/90mmHg,高危病人如伴有糖尿病、肾病[微量蛋白尿和(或)肌酐水平升高]、充血性心力衰竭患者降压目标值为<130/80mmHg。降压目的是最大限度降低心血管不良事件的发生率,因此在降压的同时应积极改善生活方式、控制危险因素、减少靶器官损害和治疗伴随的临床疾病。
下列患者需药物治疗:低危患者改善生活方式6~12个月后收缩压(SBP)≥140mmHg或舒张压(DBP)≥90mmHg;中危患者,改善生活方式3~6个月后SBP≥140mmHg或DBP≥90mmHg;高危和极高危患者。
有下列情况之一者应立即给予药物治疗:SBP≥180mmHg、DBP≥110mmHg、已知靶器官损害和临床相关疾病。
MS患者SBP≥140mmHg和(或)DBP≥85mmHg时应开始药物治疗。
三、降压治疗
3.1 改善生活方式
健康的生活方式是高血压治疗的基石。具体内容包括:①减轻和维持体重,BMI控制在18.5~24.9kg/m2之间;②限盐,每日摄入盐总量<2400mg;③限制饮酒,男性每日饮酒的酒精含量应<20g,即白酒少于50ml或葡萄酒少于250ml或啤酒少于680ml或雪利酒少于120ml,女性减半;④合理膳食,低盐、低脂、低糖、低咖啡因饮食,多食蔬菜水果(每日5份)、高纤维全谷类食物和鱼类,规律摄入低脂乳制品;⑤适量运动,每天至少运动30分钟,未控制的高血压患者先进行降压治疗和评估后再从事适当的运动;⑥戒烟,高血压患者可在医生监管下行尼古丁替代治疗。
3.2 药物治疗
选择降压药物时应强调患者用药的依从性,综合考虑患者血压水平、危险因素、靶器官损害和伴随的临床疾患,给予个体化治疗。推荐使用固定复方制剂。
原发性高血压患者的主要治疗药物包括:利尿剂、血管紧张素转换酶抑制剂(ACEI)和钙拮抗剂(CCB)。噻嗪类利尿剂和β受体阻滞剂影响代谢,增加新发糖尿病风险,不建议二者联合应用,尤其对高血压伴腹型肥胖的患者。单纯原发性高血压以利尿剂、ACEI、血管紧张素受体拮抗剂(ARB)或CCB作为初始治疗,当血压高于目标值20/10mmHg时考虑联合用药。常用治疗方案有ACEI/ARB+利尿剂、ACEI+CCB或CCB+利尿剂。该指南指出,噻嗪类利尿剂与CCB合用更适合非洲裔高血压患者。单一用药血压控制不佳时,可增加另一种一线降压药物,推荐使用固定复方制剂。
(1)利尿剂的选择
推荐低剂量氢氯噻嗪(12.5~25mg/d)或吲达帕胺(1.25~2.5mg/d)。氯噻酮(15~30mg/d)较氢氯噻嗪降压效果更明显,并维持24小时的降压作用。南非目前只有氯噻酮与阿替洛尔的固定复方制剂,无单一氯噻酮成分药物。袢利尿剂如呋塞米因降压作用持续时间较短(6小时左右),不建议用于降压治疗,除非患者存在慢性肾功能不全,肾小球滤过率<45ml/min时方可选用。
(2)ACEI/ARB应用建议
推荐用于高血压合并糖尿病、微量蛋白尿、心肌梗死伴心力衰竭和(或)左心室功能不全患者,二者降压效果无明显差异。氯沙坦可显著逆转左心室肥厚,与β受体阻滞剂相比,减少14%的CVD发病率和死亡率及25%的脑卒中发生率。ACEI和ARB可减少蛋白尿,减轻2型糖尿病患者的微量蛋白尿、延缓糖尿病肾病进展。ACEI或ARB联用吲达帕胺可有效减少脑卒中发生。以CVD高危人群为研究对象的ONTARGET研究指出,ARB(替米沙坦)和ACEI(雷米普利)对高危CVD患者的降压疗效相当,但二者联合使用时临床获益并不增加,反而增加肾损伤和其他临床不良事件。鉴于ACEI和ARB的差异较小,可根据药品价格和患者的耐受性合理选择。
(3)直接肾素抑制剂
阿利吉仑已在欧美国家用于临床治疗,降压效果与其他降压药类似。可与利尿剂、CCB等降压药物联合应用。但阿利吉仑的临床疗效是否优于ACEI和ARB仍有待进一步证实。该指南基于2008年ALOFT试验结果推荐伴心力衰竭的高血压患者使用阿利吉仑联合ACEI和ARB。但2012年发表的ALTITUDE试验结果提示,2型糖尿病合并肾病患者合用阿利吉仑和ACEI或ARB时出现肾损伤、低血压和高钾血症的风险较大。2013年公布的ASTRONAUT试验指出应用阿利吉仑未能改善高血压合并心力衰竭患者预后。
3.3 降压药物的联合应用
高血压是一种多因素疾病,单一药物治疗降压幅度小,较难达到理想血压值,指南推荐联合治疗,尤其是血压超过目标值20/10mmHg、单纯收缩期高血压、高血压合并糖尿病、慢性肾脏疾病或CVD的患者。联合治疗包括标准剂量或低剂量的组合用药或固定复方制剂。降压药物低剂量联合使用的疗效与标准剂量单一用药疗效相当,且不良反应少。联合治疗的优点包括:增强疗效、改善预后、不良反应减少。有效联合用药包括利尿剂+β受体阻滞剂、利尿剂+长效CCB、利尿剂+ACEI/ARB、利尿剂+α β受体阻滞剂。ACEI或ARB与CCB合用具有协同降压作用。该指南指出,利尿剂或CCB联合其他降压药物对非洲裔高血压患者降压效果好。
固定复方制剂要求组方成分均安全、有效,有明确的药代动力学和药效动力学,降压峰谷比值高,无低血压等不良反应。固定复方制剂具有服药方便,提高患者依从性、改善预后、减少服药错误率,简化药物管理和减少药物不良反应等优点。其缺点是价格较高,患者对其组方中某种成分过敏时需中断或改用其他药物治疗,组方成分的药代动力学或半衰期不同会导致药物的配比不合理。
该指南推荐缺血性心脏病患者每日服用阿司匹林75mg+辛伐他汀10mg+赖诺普利10mg+阿替洛尔25mg的固定复方制剂。缺血性脑血管疾病患者服用阿司匹林75mg+赖诺普利10mg+辛伐他汀10mg+氢氯噻嗪12.5mg的固定复方制剂。发展中国家慢性疾病患病率显著高于发达国家,而用药率却显著低于后者,因此世界卫生组织推荐使用这种多效药片以改善患者依从性。
3.4 降压药物的相互作用
高血压患者服药前应注意不同药物间的相互作用,尤其老年高血压患者常同时服用多种不同的药物,易发生肾损伤。许多药物通过细胞色素P450或糖蛋白途径代谢。细胞色素P450多态性可解释不同药物代谢的个体差异。维拉帕米、胺碘酮或奎尼丁可影响其他药物的肾脏排泄,进而增加血药浓度和毒性。辛伐他汀通过细胞色素CYP3A4途径代谢,其与胺碘酮、地尔硫或氨氯地平合用时,心肌病的发病风险显著增加。作用相似的药物联合使用可能会增加副作用,如维拉帕米和β受体阻滞剂合用会增加房室传导阻滞的风险,两种或以上降压药物联合使用可能会导致低血压发生。抗抑郁药可增强中枢性降压药物的中枢神经抑制作用,如利血平、α甲基多巴、胍法辛和可乐定。新近研究提示,降压药物与非甾体抗炎药联合应用时可引起急性肾衰竭等不良反应。
3.5 重度高血压的治疗
重度高血压(高血压3级DBP≥110mmHg和/或SBP≥180mmHg)包括无症状的重度高血压、高血压亚急症和高血压急症。此类患者需要强化生活方式改善的同时尽早开始药物治疗。
3.5.1 无症状性重度高血压
指无临床症状、伴或不伴进行性靶器官损害或伴随临床疾患的重度高血压。此类患者应安置于监护室,休息1小时后重测血压,若第二次血压值仍维持在较高水平,应立即给予两药联合治疗,其中一种为小剂量噻嗪类利尿剂,另一种药物常选择二氢吡啶类CCB。
3.5.2 高血压亚急症
患者可表现为剧烈头痛、气短、水肿、高血压严重升高但不伴脑、肾、心脏等靶器官损害。高血压亚急症患者均需住院治疗,先以两种口服药物联合治疗开始,在48~72小时内将DBP缓慢降至100mmHg。可选用药物包括:长效CCB、ACEI(起始低剂量以避免严重的低钠血症)、β受体阻滞剂和利尿剂(肾功不全或肺淤血时可选用呋塞米)。
3.5.3 高血压急症
特点是血压严重升高[SBP>220mmHg和(或)DBP>130mmHg]并伴急性进行性靶器官损害,包括肾脏、脑、心脏和血管。高血压急症需在数分钟或几小时内将血压快速降至安全水平。因此,病人一旦确诊为高血压急症,应立即送入监护病房进行监护和静脉降压治疗。伴有缺血性卒中或颅内出血的病人降压治疗方案推荐参照南非神经病协会发布的相关指南。美国心脏病学会建议,脑出血患者血压>180/105mmHg时开始降压治疗,平均动脉压应维持在130mmHg以上。缺血性脑卒中患者先观察1~2小时,以确定血压是否自行下降。当DBP>120mmHg或SBP>220mmHg时给予治疗,初次平均动脉压应谨慎降低20%。
四、特殊类型高血压的治疗
糖尿病患者的高血压特点为:多是单纯收缩期高血压、非杓型、血压调节异常、脉压增大和肾排钠异常等。2型糖尿病确诊时有1/3的患者存在高血压。糖尿病患者的高血压是持续进展的,若不积极治疗很快发展为肾衰竭。ACEI可减轻蛋白尿并预防1型糖尿病肾病进展,并可预防或减轻2型糖尿病微量蛋白尿。DEMAND研究证实CCB(马尼地平)和ACEI(地拉普利)合用虽不能延缓肾小球滤过率的降低,但可改善CVD、视网膜病、神经病变和胰岛素敏感性。推荐所有微量蛋白尿和晚期肾病的患者使用ACEI或ARB。噻嗪类利尿剂和β受体阻滞剂合用可增加糖尿病发生的风险,不建议用于MS患者。如需要联合用药将血压控制在130/80mmHg以下,推荐ACEI/ARB与噻嗪类利尿剂(除外痛风和高尿酸血症)或CCB合用。糖尿病肾病患者心血管风险较高,应积极控制相关危险因素,包括戒烟、服用水杨酸类药物和降脂药、控制血压<130/80mmHg、糖化血红蛋白控制在7%以内和定期测定尿蛋白等。治疗时首选ACEI或ARB再联合其他降压药。进展期肾病(慢性肾病4~5期)患者应注意:避免发生低血糖和代谢性酸中毒;控制血压<130/80mmHg,可给予呋塞米1日2两次;应用ACEI或ARB时应避免高钾血症和急性肾衰竭的出现;纠正营养不良的同时限制蛋白和磷酸盐的摄入。终末期肾病应考虑透析和肾移植。
表3 常用降压药物的适应证和禁忌证

续表
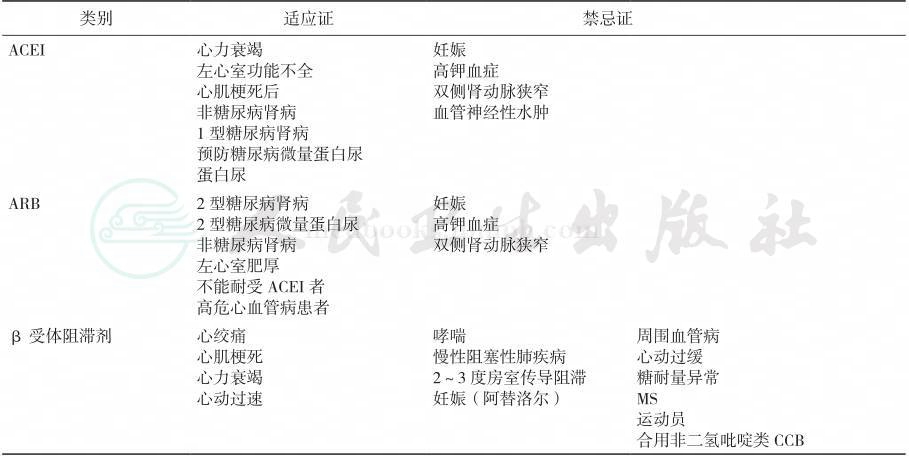
注:CCB:钙拮抗剂;ACEI:血管紧张素转换酶抑制剂;ARB:血管紧张素受体拮抗剂;MS:代谢综合征
妊娠期高血压是南非孕妇死亡的首要原因。子痫前期是孕妇特有的多器官疾病,临床表现为高血压和蛋白尿。当孕妇血压达到SBP≥160mmHg或DBP≥110mmHg时应立即开始降压治疗。合并其他严重疾病如血小板减少症、少尿和(或)肝功能异常时,应更早的启动降压治疗。妊娠期高血压患者应避免选用利尿剂和阿替洛尔,禁用ACEI和ARB。可选用的降压药物有:甲基多巴、硝苯地平、肼屈嗪和拉贝洛尔。先兆子痫或子痫期应立即静脉给予拉贝洛尔5mg/ml,以4ml/h速度起始,每隔30分钟给药速度增加一倍直至最大剂量32ml(160mg),直至DBP稳定在95~100mmHg。也可间断静脉推注50mg拉贝洛尔,间隔时间1分钟以上,给药5分钟左右开始起效。可反复给药直至DBP降至95~100mmHg,给药最大剂量不超过200mg,并注意脉率不应低于60次/分。也可给予硝苯地平(非缓释片)10mg口服,注意不能舌下含服、咀嚼或咬碎服用。
非洲裔高血压常见并发症包括脑卒中、心力衰竭、肾衰竭和冠心病,发病率低于白人及亚洲人。亚洲人更易患糖尿病和MS。与白人相比,非洲裔高血压患者对ACEI和β受体阻滞剂的单药治疗反应较差,但与利尿剂联用效果佳。与其他人种相比,非洲裔高血压患者对CCB的降压作用反应更好。
用于HIV/AIDS的高活性抗逆转录病毒治疗(HAART)与收缩期高血压相关。接受HAART治疗的HIV/AIDS患者应注意监测血压。3种主要抗逆转录病毒药物中的蛋白酶抑制剂(protease inhibitors,PIs)和非核苷逆转录酶抑制剂(nonnucleoside reverse transcriptase inhibitors,NNRTIs)通过抑制或诱导肝细胞色素P450酶的活性与多种药物有相互作用,尤其CCB类。因此,使用CCB的高血压患者建议增加血压测量次数,同时调整CCB用药剂量。基于NNRTIs的一线抗逆转录病毒药物(依法韦仑和奈韦拉平)可促进CCB代谢进而削弱其降压作用,具体机制尚不清楚。含PI的抗病毒治疗方案则降低CCB代谢率,增加其血药浓度,患者血压可显著降低,应尽量避免同时服用CCB。HIV/AIDS患者行一线抗病毒治疗时若服用CCB降压治疗需给予密切关注。另外,PIs还可抑制多种β受体阻滞剂的代谢,行PI治疗的患者应以低剂量谨慎开始治疗。
五、高血压患者的管理
轻、中度高血压患者给予初级治疗,每6个月评估1次。血压稳定在理想水平者,每3~6个月复查1次血压。治疗2个月后血压仍然控制不佳者应调整降压药剂量或种类,并了解其治疗依从性。出现体位性低血压时需减少服药剂量。应着重关注以下患者的血压水平:18~30岁的年轻高血压患者、孕妇、难治性高血压患者(同时服用3种药物血压仍不理想者)、伴有严重靶器官损害和(或)相关临床疾病者(多数为高危或极高危患者)、高血压急症或亚急症者。高危或极高危伴有多种危险因素者建议由高血压专家进行诊治,直至血压降至正常。
六、结语
南非和中国都是发展中国家,医疗资源相对不足。南非高血压指南与我国高血压指南均是基于国内外最新研究证据并结合本国国情编写的。二者均强调有效、合理的利用医疗资源,对高血压患者进行全面检查评估,根据患者心血管危险分层制定治疗方案,强调高血压患者改变不良生活方式和长期平稳控制血压的重要性。在高血压治疗领域仍有许多问题需要更深层次的探索,因此,应积极学习和借鉴他国指南,开展广泛的协作研究,以便积累足够的循证医学证据,更好地指导我国高血压防治工作。之间;②限盐,每日摄入盐总量<2400mg;③限制饮酒,男性每日饮酒的酒精含量应<20g,即白酒少于50ml或葡萄酒少于250ml或啤酒少于680ml或雪利酒少于120ml,女性减半;④合理膳食,低盐、低脂、低糖、低咖啡因饮食,多食蔬菜水果(每日5份)、高纤维全谷类食物和鱼类,规律摄入低脂乳制品;⑤适量运动,每天至少运动30分钟,未控制的高血压患者先进行降压治疗和评估后再从事适当的运动;⑥戒烟,高血压患者可在医生监管下行尼古丁替代治疗。
3.2 药物治疗
选择降压药物时应强调患者用药的依从性,综合考虑患者血压水平、危险因素、靶器官损害和伴随的临床疾患,给予个体化治疗。推荐使用固定复方制剂。
原发性高血压患者的主要治疗药物包括:利尿剂、血管紧张素转换酶抑制剂(ACEI)和钙拮抗剂(CCB)。噻嗪类利尿剂和β受体阻滞剂影响代谢,增加新发糖尿病风险,不建议二者联合应用,尤其对高血压伴腹型肥胖的患者。单纯原发性高血压以利尿剂、ACEI、血管紧张素受体拮抗剂(ARB)或CCB作为初始治疗,当血压高于目标值20/10mmHg时考虑联合用药。常用治疗方案有ACEI/ARB+利尿剂、ACEI+CCB或CCB+利尿剂。该指南指出,噻嗪类利尿剂与CCB合用更适合非洲裔高血压患者。单一用药血压控制不佳时,可增加另一种一线降压药物,推荐使用固定复方制剂。
(1)利尿剂的选择
推荐低剂量氢氯噻嗪(12.5~25mg/d)或吲达帕胺(1.25~2.5mg/d)。氯噻酮(15~30mg/d)较氢氯噻嗪降压效果更明显,并维持24小时的降压作用。南非目前只有氯噻酮与阿替洛尔的固定复方制剂,无单一氯噻酮成分药物。袢利尿剂如呋塞米因降压作用持续时间较短(6小时左右),不建议用于降压治疗,除非患者存在慢性肾功能不全,肾小球滤过率<45ml/min时方可选用。
(2)ACEI/ARB应用建议
推荐用于高血压合并糖尿病、微量蛋白尿、心肌梗死伴心力衰竭和(或)左心室功能不全患者,二者降压效果无明显差异。氯沙坦可显著逆转左心室肥厚,与β受体阻滞剂相比,减少14%的CVD发病率和死亡率及25%的脑卒中发生率。ACEI和ARB可减少蛋白尿,减轻2型糖尿病患者的微量蛋白尿、延缓糖尿病肾病进展。ACEI或ARB联用吲达帕胺可有效减少脑卒中发生。以CVD高危人群为研究对象的ONTARGET研究指出,ARB(替米沙坦)和ACEI(雷米普利)对高危CVD患者的降压疗效相当,但二者联合使用时临床获益并不增加,反而增加肾损伤和其他临床不良事件。鉴于ACEI和ARB的差异较小,可根据药品价格和患者的耐受性合理选择。
(3)直接肾素抑制剂
阿利吉仑已在欧美国家用于临床治疗,降压效果与其他降压药类似。可与利尿剂、CCB等降压药物联合应用。但阿利吉仑的临床疗效是否优于ACEI和ARB仍有待进一步证实。该指南基于2008年ALOFT试验结果推荐伴心力衰竭的高血压患者使用阿利吉仑联合ACEI和ARB。但2012年发表的ALTITUDE试验结果提示,2型糖尿病合并肾病患者合用阿利吉仑和ACEI或ARB时出现肾损伤、低血压和高钾血症的风险较大。2013年公布的ASTRONAUT试验指出应用阿利吉仑未能改善高血压合并心力衰竭患者预后。
3.3 降压药物的联合应用
高血压是一种多因素疾病,单一药物治疗降压幅度小,较难达到理想血压值,指南推荐联合治疗,尤其是血压超过目标值20/10mmHg、单纯收缩期高血压、高血压合并糖尿病、慢性肾脏疾病或CVD的患者。联合治疗包括标准剂量或低剂量的组合用药或固定复方制剂。降压药物低剂量联合使用的疗效与标准剂量单一用药疗效相当,且不良反应少。联合治疗的优点包括:增强疗效、改善预后、不良反应减少。有效联合用药包括利尿剂+β受体阻滞剂、利尿剂+长效CCB、利尿剂+ACEI/ARB、利尿剂+α β受体阻滞剂。ACEI或ARB与CCB合用具有协同降压作用。该指南指出,利尿剂或CCB联合其他降压药物对非洲裔高血压患者降压效果好。
固定复方制剂要求组方成分均安全、有效,有明确的药代动力学和药效动力学,降压峰谷比值高,无低血压等不良反应。固定复方制剂具有服药方便,提高患者依从性、改善预后、减少服药错误率,简化药物管理和减少药物不良反应等优点。其缺点是价格较高,患者对其组方中某种成分过敏时需中断或改用其他药物治疗,组方成分的药代动力学或半衰期不同会导致药物的配比不合理。
该指南推荐缺血性心脏病患者每日服用阿司匹林75mg+辛伐他汀10mg+赖诺普利10mg+阿替洛尔25mg的固定复方制剂。缺血性脑血管疾病患者服用阿司匹林75mg+赖诺普利10mg+辛伐他汀10mg+氢氯噻嗪12.5mg的固定复方制剂。发展中国家慢性疾病患病率显著高于发达国家,而用药率却显著低于后者,因此世界卫生组织推荐使用这种多效药片以改善患者依从性。
3.4 降压药物的相互作用
高血压患者服药前应注意不同药物间的相互作用,尤其老年高血压患者常同时服用多种不同的药物,易发生肾损伤。许多药物通过细胞色素P450或糖蛋白途径代谢。细胞色素P450多态性可解释不同药物代谢的个体差异。维拉帕米、胺碘酮或奎尼丁可影响其他药物的肾脏排泄,进而增加血药浓度和毒性。辛伐他汀通过细胞色素CYP3A4途径代谢,其与胺碘酮、地尔硫或氨氯地平合用时,心肌病的发病风险显著增加。作用相似的药物联合使用可能会增加副作用,如维拉帕米和β受体阻滞剂合用会增加房室传导阻滞的风险,两种或以上降压药物联合使用可能会导致低血压发生。抗抑郁药可增强中枢性降压药物的中枢神经抑制作用,如利血平、α甲基多巴、胍法辛和可乐定。新近研究提示,降压药物与非甾体抗炎药联合应用时可引起急性肾衰竭等不良反应。
3.5 重度高血压的治疗
重度高血压(高血压3级DBP≥110mmHg和/或SBP≥180mmHg)包括无症状的重度高血压、高血压亚急症和高血压急症。此类患者需要强化生活方式改善的同时尽早开始药物治疗。
3.5.1 无症状性重度高血压
指无临床症状、伴或不伴进行性靶器官损害或伴随临床疾患的重度高血压。此类患者应安置于监护室,休息1小时后重测血压,若第二次血压值仍维持在较高水平,应立即给予两药联合治疗,其中一种为小剂量噻嗪类利尿剂,另一种药物常选择二氢吡啶类CCB。
3.5.2 高血压亚急症
患者可表现为剧烈头痛、气短、水肿、高血压严重升高但不伴脑、肾、心脏等靶器官损害。高血压亚急症患者均需住院治疗,先以两种口服药物联合治疗开始,在48~72小时内将DBP缓慢降至100mmHg。可选用药物包括:长效CCB、ACEI(起始低剂量以避免严重的低钠血症)、β受体阻滞剂和利尿剂(肾功不全或肺淤血时可选用呋塞米)。
3.5.3 高血压急症
特点是血压严重升高[SBP>220mmHg和(或)DBP>130mmHg]并伴急性进行性靶器官损害,包括肾脏、脑、心脏和血管。高血压急症需在数分钟或几小时内将血压快速降至安全水平。因此,病人一旦确诊为高血压急症,应立即送入监护病房进行监护和静脉降压治疗。伴有缺血性卒中或颅内出血的病人降压治疗方案推荐参照南非神经病协会发布的相关指南。美国心脏病学会建议,脑出血患者血压>180/105mmHg时开始降压治疗,平均动脉压应维持在130mmHg以上。缺血性脑卒中患者先观察1~2小时,以确定血压是否自行下降。当DBP>120mmHg或SBP>220mmHg时给予治疗,初次平均动脉压应谨慎降低20%。
四、特殊类型高血压的治疗
糖尿病患者的高血压特点为:多是单纯收缩期高血压、非杓型、血压调节异常、脉压增大和肾排钠异常等。2型糖尿病确诊时有1/3的患者存在高血压。糖尿病患者的高血压是持续进展的,若不积极治疗很快发展为肾衰竭。ACEI可减轻蛋白尿并预防1型糖尿病肾病进展,并可预防或减轻2型糖尿病微量蛋白尿。DEMAND研究证实CCB(马尼地平)和ACEI(地拉普利)合用虽不能延缓肾小球滤过率的降低,但可改善CVD、视网膜病、神经病变和胰岛素敏感性。推荐所有微量蛋白尿和晚期肾病的患者使用ACEI或ARB。噻嗪类利尿剂和β受体阻滞剂合用可增加糖尿病发生的风险,不建议用于MS患者。如需要联合用药将血压控制在130/80mmHg以下,推荐ACEI/ARB与噻嗪类利尿剂(除外痛风和高尿酸血症)或CCB合用。糖尿病肾病患者心血管风险较高,应积极控制相关危险因素,包括戒烟、服用水杨酸类药物和降脂药、控制血压<130/80mmHg、糖化血红蛋白控制在7%以内和定期测定尿蛋白等。治疗时首选ACEI或ARB再联合其他降压药。进展期肾病(慢性肾病4~5期)患者应注意:避免发生低血糖和代谢性酸中毒;控制血压<130/80mmHg,可给予呋塞米1日2两次;应用ACEI或ARB时应避免高钾血症和急性肾衰竭的出现;纠正营养不良的同时限制蛋白和磷酸盐的摄入。终末期肾病应考虑透析和肾移植。
表3 常用降压药物的适应证和禁忌证
续表
注:CCB:钙拮抗剂;ACEI:血管紧张素转换酶抑制剂;ARB:血管紧张素受体拮抗剂;MS:代谢综合征
妊娠期高血压是南非孕妇死亡的首要原因。子痫前期是孕妇特有的多器官疾病,临床表现为高血压和蛋白尿。当孕妇血压达到SBP≥160mmHg或DBP≥110mmHg时应立即开始降压治疗。合并其他严重疾病如血小板减少症、少尿和(或)肝功能异常时,应更早的启动降压治疗。妊娠期高血压患者应避免选用利尿剂和阿替洛尔,禁用ACEI和ARB。可选用的降压药物有:甲基多巴、硝苯地平、肼屈嗪和拉贝洛尔。先兆子痫或子痫期应立即静脉给予拉贝洛尔5mg/ml,以4ml/h速度起始,每隔30分钟给药速度增加一倍直至最大剂量32ml(160mg),直至DBP稳定在95~100mmHg。也可间断静脉推注50mg拉贝洛尔,间隔时间1分钟以上,给药5分钟左右开始起效。可反复给药直至DBP降至95~100mmHg,给药最大剂量不超过200mg,并注意脉率不应低于60次/分。也可给予硝苯地平(非缓释片)10mg口服,注意不能舌下含服、咀嚼或咬碎服用。
非洲裔高血压常见并发症包括脑卒中、心力衰竭、肾衰竭和冠心病,发病率低于白人及亚洲人。亚洲人更易患糖尿病和MS。与白人相比,非洲裔高血压患者对ACEI和β受体阻滞剂的单药治疗反应较差,但与利尿剂联用效果佳。与其他人种相比,非洲裔高血压患者对CCB的降压作用反应更好。
用于HIV/AIDS的高活性抗逆转录病毒治疗(HAART)与收缩期高血压相关。接受HAART治疗的HIV/AIDS患者应注意监测血压。3种主要抗逆转录病毒药物中的蛋白酶抑制剂(protease inhibitors,PIs)和非核苷逆转录酶抑制剂(nonnucleoside reverse transcriptase inhibitors,NNRTIs)通过抑制或诱导肝细胞色素P450酶的活性与多种药物有相互作用,尤其CCB类。因此,使用CCB的高血压患者建议增加血压测量次数,同时调整CCB用药剂量。基于NNRTIs的一线抗逆转录病毒药物(依法韦仑和奈韦拉平)可促进CCB代谢进而削弱其降压作用,具体机制尚不清楚。含PI的抗病毒治疗方案则降低CCB代谢率,增加其血药浓度,患者血压可显著降低,应尽量避免同时服用CCB。HIV/AIDS患者行一线抗病毒治疗时若服用CCB降压治疗需给予密切关注。另外,PIs还可抑制多种β受体阻滞剂的代谢,行PI治疗的患者应以低剂量谨慎开始治疗。
五、高血压患者的管理
轻、中度高血压患者给予初级治疗,每6个月评估1次。血压稳定在理想水平者,每3~6个月复查1次血压。治疗2个月后血压仍然控制不佳者应调整降压药剂量或种类,并了解其治疗依从性。出现体位性低血压时需减少服药剂量。应着重关注以下患者的血压水平:18~30岁的年轻高血压患者、孕妇、难治性高血压患者(同时服用3种药物血压仍不理想者)、伴有严重靶器官损害和(或)相关临床疾病者(多数为高危或极高危患者)、高血压急症或亚急症者。高危或极高危伴有多种危险因素者建议由高血压专家进行诊治,直至血压降至正常。
六、结语
南非和中国都是发展中国家,医疗资源相对不足。南非高血压指南与我国高血压指南均是基于国内外最新研究证据并结合本国国情编写的。二者均强调有效、合理的利用医疗资源,对高血压患者进行全面检查评估,根据患者心血管危险分层制定治疗方案,强调高血压患者改变不良生活方式和长期平稳控制血压的重要性。在高血压治疗领域仍有许多问题需要更深层次的探索,因此,应积极学习和借鉴他国指南,开展广泛的协作研究,以便积累足够的循证医学证据,更好地指导我国高血压防治工作。