英文名称 :Kawasaki disease
中文别名 :皮肤黏膜淋巴结综合征
川崎病(Kawasaki disease,KD)于 1967年由日本川崎富作医生首次报道并命名,是一种以全身性中、小动脉炎性病变为主要病理改变的急性发热出疹性疾病,其临床特点为发热伴皮疹,指/趾红肿和脱屑,口腔黏膜和眼结膜充血及颈淋巴结肿大,故又称皮肤黏膜淋巴结综合征(mucocutaneous lymphnode syndrome,MCLS)。 目前世界各国均有发病,以亚裔人发病率为高。发病年龄以5岁以内尤其是婴幼儿为主,男孩多见。本病呈散发或小流行,四季均可发病,但以每年4~5月及11月至次年1月发病相对较多。该病发病率呈逐年增高趋势,我国流行病学调查表明北京5岁以下儿童发病率由1995年的18/10万升高到2009年的87/10万,已成为我国儿科住院的常见病之一。川崎病为自身免疫性血管炎综合征,最严重的危害是冠状动脉损害,未经有效治疗的患儿发生率达20%~25%,已取代风湿热成为儿科最常见的后天性心脏病并引起人们的重视[1]。
病因和发病机制尚不明确,可能与感染、免疫反应及遗传易感性等三方面有关[1-5]。
1.感染
临床和流行病学研究支持该病的病因可能与感染因素有关。
(1)该病5个主要临床表现为发热、皮疹、手掌红肿、眼结膜充血、口腔炎类似感染性疾病表现,如腺病毒感染、猩红热等。该病有明显的自限性,而且复发率很低,也支持感染性疾病。
(2)有明显的季节发病规律,在日本及美国等地区以冬/春为发病高峰,而我国北京、上海、台湾等地均为春/夏两个发病高峰。北京每年春季呼吸道病毒感染盛行,而夏季肠道病毒感染流行,故推测川崎病的季节性变化可能和病毒感染的流行病学之间有关联。
(3)日本、美国每次暴发流行都有一个明显的起始地。
(4)高发年龄为5岁以下婴幼儿,成人及3个月以下小儿少见,支持该病可能是一种可以通过胎盘的抗体进行阻断的疾病,小婴儿可以从母体得到抗体,而成人多数因为隐性感染而产生了免疫力。
(5)川崎病实验室检查显示83%和96%的患儿有血C-反应蛋白升高和血沉增快,75%患儿末梢血白血病计数升高,也类似急性感染性疾病的发病过程。
(6)男童多于女童,与免疫系统的“启动点”男女有别有关,男性易患感染性疾病,而女性自身免疫疾病发病率高于男性。
(7)日本报道患儿兄妹在一周内发病危险增加10倍。
近40多年来用病原体分离、动物接种及血清学等病原微生物常规鉴定方法筛选了各种微生物的感染证据,迄今未得到公认的阳性结果。柯萨奇病毒、副流感病毒、呼吸道合胞病毒、人间质肺病毒和巨细胞病毒等病毒感染曾被认为是川崎病的诱因。有研究表明,川崎病患者中约一半使用PCR检测方法可检测到呼吸道病毒感染。细菌也被认为是川崎病的诱因,如由几种细菌产生的超抗原(如葡萄球菌肠毒素A、B和C,链球菌热原性外毒素(SPE)-A、C、G和J,以及中毒性休克综合征毒素1(TSST-1)可能在川崎病发病中起作用。但其病因学作用尚未得到证实。
2.免疫反应
机体对感染源的免疫反应参与了川崎病的发病。目前有关川崎病免疫反应的启动有两种学说:
(1)抗原学说:川崎病异常的免疫激活,是细菌或病毒以超抗原介导机制引起的。许多病原微生物都可引起川崎病,如金黄色葡萄球菌肠毒素A、B、C、中毒性休克综合征肠毒素-1、链球菌致热外毒素A等在川崎病的发病中起到超抗原的作用。
(2)热休克蛋白学说:热休克蛋白65(heat shock protein 65,HSP65)模拟宿主自身抗原的致病作用,细菌HSP65与人类HSP63有高度同源性,川崎病患儿起病前可能有细菌感染过程。感染后细菌HSP65诱导使局限于血管组织的HSP63表达增高,通过抗原分子模拟机制,产生血管组织自身免疫损伤。
大量研究发现川崎病急性期存在着明显的体液免疫和细胞免疫异常。超抗原致病学说和细菌HSP65模拟宿主的致病作用,均表明T细胞异常活化是川崎病免疫系统激活导致血管免疫损伤的始动环节和关键步骤,而T细胞介导的免疫应答及细胞因子的级联放大效应是川崎病血管炎性损伤的基础。当机体抗原呈递细胞与一种或多种已知或未知微生物结合后激活T淋巴细胞,通过单一抗原或超抗原机制,诱导B淋巴细胞活化产生大量免疫球蛋白,同时活化的T细胞分泌高浓度的肿瘤坏死因子(TNF)-α、白细胞介素(IL)-1、IL-6、IL-8、干扰素(IFN-γ)、内皮细胞生长因子(VEGF),这些细胞因子均可诱导内皮细胞表达和产生新抗原。TNF-α与单核/巨噬细胞等免疫细胞、血管内皮细胞等细胞膜上的TNF受体结合,使细胞质中的NF-κB复合体活化,进入细胞核促进NF-κB依赖的基因转录,从而产生大量细胞因子、化学因子、细胞黏附因子、基质金属蛋白酶等,造成血管炎及冠脉瘤形成。
3.遗传易感性
遗传易感性是近年来研究川崎病发病机制的热点,因为川崎病在亚裔人群发病率显著高于白种人群,同胞兄弟发病率高于普通人群,进而推测该病可能与遗传基因有关。已经报道的易感基因多态性位点包括[2]:
(1)19q13.2的ITPKC基因,该基因对T细胞活化有抑制作用,来自日本的研究发现携带该基因患儿对T细胞抑制效应减低,炎症因子分泌增多,但其他学者研究发现携带该基因患儿发生率并不高。
(2)血管紧张素原Ⅰ和血管内皮生长因子A基因,与血管内皮损伤有关。
(3)化学因子受体CCR5及其主要配体CCL3L1相关基因。
(4)ATP结合盒C组4号基因。
(5)全基因测序也发现了几个基因易感位点,如免疫球蛋白G受体基因等,但尚未得到广泛公认。
另外,有报道某些非感染因素与川崎病发病有关,如有机汞中毒、洗衣液等,也有人考虑环境污染或化学物品过敏可能是致病原因,这些均需进一步证实。
总之,该病可能是在某种易感基因参与下,由某些感染因素导致免疫系统高度活化,进而发生免疫损伤性血管炎性病变。
本病在婴儿及儿童均可发病,5岁以下多见。北京1995-2004年流行病学调查显示发病年龄从1月至14岁,其中5岁以下占87.4%,高发于6~18个月婴儿,男∶女为1.8∶1。从全球的角度来看,温带北半球的地区在冬季有季节性高峰,夏末和秋季的病例数量很少。热带和南北温带缺乏季节性周期[1-5]。
美国CDC估测<5岁儿童川崎病发病率平均为20/10万,亚裔儿童最高,达47/10万,非洲裔儿童17/10万,南美西班牙裔为16/10万。亚裔儿童中日本发病率最高。日本自1970年开始每两年组织一次全国流行病学问卷调查,发现该病发病率呈逐年升高趋势,如2008年为215/10万名5岁以下小儿,2014年为264/10万名5岁以下小儿。日本川崎病的复发率约为3%,病死率约为0.015%。韩国川崎病发病率仅次于日本位居世界上第二位,韩国与日本毗邻,其环境、医疗环境等有相似性,进一步说明该病在该地区高发。
我国自1992年先后在陕西、江苏、北京、广东、大连、黑龙江、云南、四川、重庆及上海组织了流行病学调查,结果发现各地之间、不同年代川崎病发病率差别较大,早期调查的陕西、江苏两省发病率最低,北京、上海发病率较高。北京<5岁儿童发病率自1995年的18.2/10万直线升高到2009年的86.5/10万,较10年前升高近475%,升高趋势类似日本。中国台湾2003-2006年<5岁儿童川崎病发病率69/10万,中国香港2000-2011年<5岁儿童川崎病平均发病率为74/10万。
白人儿童的发病率最低(5岁以下的儿童为13.7/10万),美国本土川崎病的发生率约为5岁以下儿童25/10万。在美国川崎病冬季和早春更为常见,患这种疾病的男孩比女孩多,约为1.5~1.7∶1,而76%的患病儿童<5岁。
川崎病的基本病理改变为全身性血管炎,全身各处血管及脏器均可受累,主要累及中等大小动脉,好发于冠状动脉。病理过程可分为四期,以冠状动脉为例,各期变化如下:
Ⅰ期:约1~2周,其特点为:①小动脉、小静脉和微血管及其周围的发炎;②中等和大动脉及其周围的发炎;③淋巴细胞和其他白细胞的浸润及局部水肿。
Ⅱ期:约2~4周,其特点为:①小血管的发炎减轻;②以中等动脉的炎变为主,多见冠状动脉全血管炎,形成动脉瘤及血栓;③大动脉全血管性炎变少见;④单核细胞浸润或坏死性变化较显著(图1、图2)。
Ⅲ期:约4~7周,其特点为:①小血管及微血管炎消退;②中等动脉发生肉芽肿。
Ⅳ期:约7周或更久,血管的急性炎变大多都消失,代之以冠状动脉的血栓形成、狭窄、梗阻、内膜增厚、动脉瘤以及瘢痕形成。关于动脉病变的分布,可分为:①脏器外的中等或大动脉,多侵犯冠状动脉;腋、髂动脉及颈、胸、腹部其他动脉;②脏器内动脉,涉及心、肾、肺、胃肠、皮、肝、脾、生殖腺、唾液腺和脑等全身器官。
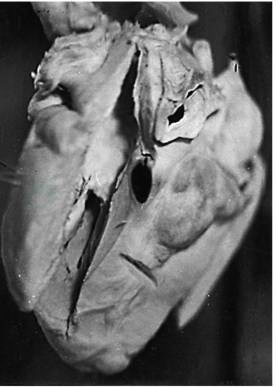
图1双侧多发性冠状动脉瘤及血栓形成
患儿,男,1岁,发病28天,右冠状动脉瘤破裂。
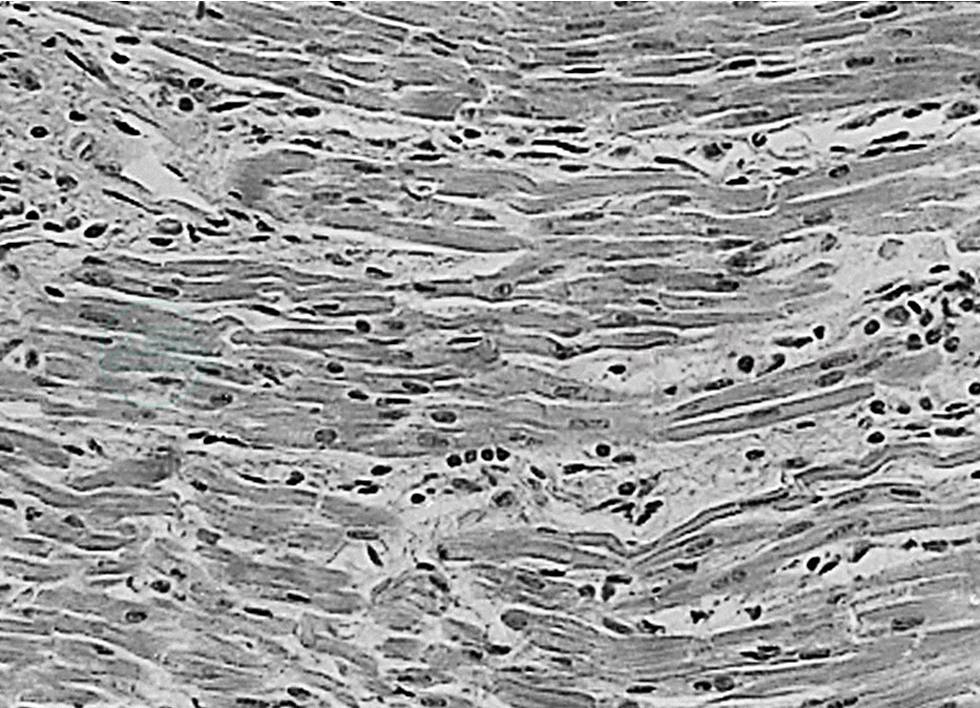
图2弥漫性间质性心肌炎
血管炎变之外,病理还涉及多种脏器,尤以弥漫性间质性心肌炎、心包炎及心内膜炎最为显著,并波及传导系统,可在Ⅰ期引起死亡。冠状动脉瘤破裂及血栓是Ⅱ、Ⅲ期死亡的重要原因。到了第Ⅲ、Ⅳ期则常见缺血性心脏病变,心肌梗死可致死亡。
除冠状动脉有动脉瘤和血栓形成外,主动脉、回肠动脉或肺动脉等血管内膜均有改变。荧光抗体检查可见心肌、脾、淋巴结的动脉壁均有免疫球蛋白IgG沉着。颈淋巴结及皮肤均可出现血管炎,伴有小血管纤维性坏死。还有胸腺高度萎缩,心脏重量增加,心室肥大性扩张,肝脏轻度脂肪变性,以及淋巴结充血和滤泡增大。但肾小球并无显著病变。川崎病的血管病理与婴儿型结节性动脉周围炎非常相似。
1.血液学检查
急性期外周血全血细胞计数、C反应蛋白(CRP)及超声心电图检查可以协助诊断及病情判断。急性期外周血白细胞增高,以中性粒细胞为主,伴核左移,半数以上可见轻度贫血,多为正细胞正色素性贫血,多数患儿CRP明显增高,可达100mg/L以上,血沉增快,第1小时达100mm以上。血小板早期正常,第2~3周明显增多。丙氨酸转氨酶和天冬氨酸转氨酶升高,白蛋白减低,高密度脂蛋白降低,纤维蛋白原及D-二聚体升高。
2.免疫学检查
血清IgG、IgM、IgA、IgE和血液循环免疫复合物升高。Th2类细胞因子如IL-6明显增高,血清总补体和C3正常或增高。
3.心电图
早期示窦性心动过速,非特异性ST-T变化,P-R间期延长;心包炎时可有广泛ST段抬高和低电压:心肌梗死时相应导联有ST段明显抬高,T波倒置及异常Q波。
4.胸部X线检查
可示肺部纹理增多、模糊或有片状阴影,心影可扩大。
5.超声心动图
超声心动图是诊断和评估冠状动脉病变最敏感、简便的方法,对冠状动脉的近端病变极易显示,但对远端则较差,是本病最重要的辅助检查手段。急性期可协助诊断及病情评估,伴有冠状动脉病变者则为长期随访最可靠的无创伤性检查方法。川崎病急性期患儿半数中可发现各种心血管病变如心包积液、左室扩大、二尖瓣、主动脉瓣或三尖瓣反流,以及冠状动脉扩张或冠状动脉瘤,应定期复查心脏超声,通常发病2周、4周、8周复查。8周冠脉内径正常者再发生冠脉扩张的概率很低,但在半年、1年、2年、3年及5年仍应复查。合并冠脉并发症患儿应根据病情增加复查频率,尤其是冠脉巨大瘤患儿。
1984年日本颁布了川崎病冠状动脉扩张的诊断标准:年龄<5岁,冠状动脉内径>3.0mm或年龄>5岁冠状动脉内径>4.0mm或任何一段冠状动脉内径是邻近段的1.5倍。上述按年龄划分诊断标准没有考虑到同年龄段儿童体格发育的不同对冠状动脉内径所造成的差异。2004年美国心脏病协会推荐任何年龄Z值≥2.5均认为冠状动脉扩张,Z=(冠状动脉内径真实测量值-总体均数)/总体均数标准差。正常儿童冠脉内径与体表面积呈线性关系,实际工作中常用依据体表面积(BSA)校正法评估冠状动脉正常值:BSA<0.5m2,冠状动脉内径<2.5mm;BSA为0.5~1.0m2,冠状动脉动脉内径为2.5~3.0mm;BSA>1.0m2,冠状动脉内径可超过3.0mm。或用冠状动脉内径与主动脉根部内径之比<0.16,当二维超声测量冠状动脉内径值大于上述正常值标准时可认为冠状动脉扩张[7]。
6.冠状动脉造影
超声检查有多发性冠状动脉瘤,或心电图有心肌缺血表现者,应作冠状动脉造影检查。造影检查可准确评估冠状动脉狭窄、闭塞程度及远端病变,还可同时对患儿进行冠状动脉储备功能测定,必要者行冠脉介入治疗。但心脏导管冠脉造影是有创性检查,有一定的风险,费用也较昂贵,现我国开展有限。冠状动脉造影的适应证:①有心肌缺血症状,且可能需要经导管介入治疗;②无创影像检查不能提供满意图像,且无显著危险者;③需要冠脉造影图像指导冠脉内血栓的溶栓治疗。
7.其他实验室检查[8]
(1)实时三维超声心动图(real-time three-dimensional echocardiography,RT-3DE):近年来 RT-3DE 获得较快的发展,不仅具有二维超声检查无创、便捷、重复性好等优点,而且能多角度、动态地显示心脏内部结构,更克服了二维超声图像重组所造成的误差,还可以显示冠状动脉内的细小血栓。在二维超声显示不够清晰或要了解次级分支及细小血栓的情况时可以行实时三维超声心动图作为补充检查。
(2)声学密度定量技术(acoustic densitometry technique,AD):AD 是以背向散射积分(integrated backscatter,IBS)为基础的定量新技术,超声波遇到小于波长的界面会发生散射,对散射波整合形成IBS,再结合计算机自动处理分析,定量地分析感兴趣区域组织内的变化。川崎病急性期冠状动脉处在炎症水肿期,二维和三维超声检查很难发现这种早期炎症改变,声学密度定量技术可以定量地评估冠状动脉早期的改变,有助于川崎病的早期诊断,特别对于不典型川崎病。
(3)心肌声学造影(myocardial contrast echocardiography,MCE):MCE是将含有微小气泡的造影剂快速注入冠状动脉微循环而产生心肌超声造影效应的新技术。MCE采用的微小气泡是一种血管示踪剂,通过微泡浓度来反映冠状动脉的血流储备及判断血管的狭窄程度。当冠状动脉正常的情况下,微小气泡可通过冠状动脉微循环;当冠状动脉处在内皮损害的病理状态下,微气泡会停留在内皮损害区域,并表现为对应心肌高亮度的超声改变;当冠状动脉狭窄阻塞时,表现为造影剂的充盈缺损,对于判断冠状动脉内皮功能障碍及狭窄情况有一定的价值,但临床上应用较少,尚未推广。
(4)血管内超声成像(intravascular ultrasound imaging,IVUS):IVUS是一种超声波与心导管结合起来诊断血管内病变的新型技术,可以定性、定量地评价冠状动脉管壁形态、血管钙化程度及管腔狭窄程度。IVUS既弥补了二维超声不能显示冠状动脉中远段及次级分支的不足,又克服了冠状动脉造影不能对管壁斑块进行定量分析的缺点,并可用于指导选择最佳的冠状动脉介入治疗方式。但因IVUS是一项有创、价格昂贵、技术要求高的超声技术,且存在冠状动脉急性痉挛、再狭窄、冠状动脉夹层等风险,临床上应用受到一定的限制。
此外,还有评估冠状动脉并发症的心电图运动试验、多层螺旋CT冠状动脉造影、心脏核磁冠状动脉造影及经导管冠脉造影术等检查技术。心电图运动试验也可协助冠脉瘤患儿的长期检测及评估。对合并冠脉瘤患儿除超声外,多层螺旋CT、磁共振及经导管冠脉造影可补充超声检测的弱点,尤其是远端冠脉病变。多层螺旋CT和磁共振冠脉造影均需患儿心率减慢,通常<70次/min显示更清楚,可以用β阻滞剂减慢心率增强检查图像质量,尽管CT图像更清楚,但有放射性辐射,磁共振还能动态检查心脏及冠脉储备功能。
川崎病治疗包括急性期治疗和合并冠脉瘤患儿的恢复期治疗及随访。急性期治疗主要是控制炎症,包括阿司匹林、IVIG、糖皮质激素等。恢复期治疗主要是抗凝治疗[1,3-5,9-11] 。
1.阿司匹林
阿司匹林被认为可以改变川崎病中的炎症状态并预防血栓形成的风险。每日30~50mg/kg,分2~3次服用,热退后3天逐渐减量,约2周左右减至每日3~5mg/kg,维持6~8周。如有冠状动脉病变时,应延长用药时间,直至冠状动脉恢复正常。建议长期服用阿司匹林的儿童接种流感疫苗,以防止患上Reye综合征。
2.静脉注射丙种球蛋白(IVIG)
IVIG可以影响T细胞活性并减少引起川崎病的抗体和细胞因子的合成,尽早使用IVIG减少冠状动脉病变发生率,可将巨大动脉瘤的风险降低到1%,将冠状动脉瘤的风险从25%降低到5%以下。推荐早期(发病后5~10天)静脉注射丙种球蛋白2g/kg,于8~12小时左右静脉缓慢输入,可迅速退热,应同时合并应用阿司匹林,剂量和疗程同上。对IVIG治疗无反应者,可再追加1次,或选择使用糖皮质激素。使用2g/kg IVIG的患者,11个月内不宜接种麻疹、腮腺炎、风疹和水痘疫苗,因为在IVIG中的特异性抗病毒抗体可能会感染活病毒疫苗的免疫应答延迟[9-10]。
3.糖皮质激素
一般不作为治疗川崎病的首选药物。因可促进血栓形成,增加发生冠状动脉病变及冠状动脉瘤的风险,影响冠脉病变修复,也不宜单独应用。针对IVIG治疗无效或存在IVIG耐药风险的患儿,可考虑早期使用糖皮质激素,并与阿司匹林和双嘧达莫联用。醋酸泼尼松剂量为每日1~2mg/kg清晨顿服,用药2~4周逐渐减量停药。
4.抗凝治疗
恢复期病例阿司匹林每日3~5mg/kg,1次服用,至血沉、血小板恢复正常,如无冠状动脉异常,一般在发病后8~12周停药。此后6个月、1年复查超声心动图。对遗留冠状动脉瘤慢性期患者,需长期服用抗凝药物并密切随访。有小的单发冠状动脉瘤患者,应长期服用阿司匹林3~5mg/(kg·d)直到动脉瘤消退或更长。除阿司匹林外可加用双嘧达莫,每日3~5mg/kg,分2次口服。每年检查心脏情况,如超声心动图,临床资料或运动试验提示心肌缺血,应做冠状动脉造影。患者有多发或较大的冠脉瘤,应无限期口服阿司匹林及潘生丁。有巨瘤的患者易形成血栓、发生冠状动脉狭窄或闭塞,并加用口服法华林0.05~0.12mg/(kg·d),顿服,数日后减为维持量,应监测血浓度及凝血时间,保持INR1.5~2.0。国外有使用低分子肝素注射代替华法林,效果类似,但因每日注射有患儿不能接受。如合并严重冠状动脉病变和血小板增多者可选择阿司匹林或华法林联合氯吡格雷加强抗凝治疗,但需注意氯吡格雷的儿童使用剂量及联合使用引起的皮肤损害及胃肠道出血问题。
5.IVIG无反应性治疗
IVIG联合阿司匹林口服是川崎病的常规治疗,但仍有患儿在发病10天内接受IVIG等标准治疗后48小时患儿体温仍高于38℃,或给药2~7天甚至2周内再次发热,并仍有至少一项川崎病临床表现,该组患儿称为IVIG无反应。日本报道发生率22.1%,首都医科大学附属北京儿童医院2000-2004年患儿中的发生率为12.8%。日本、美国等学者提出了预测IVIG无反应性的模型,评分内容包括:血钠133mmol/L,2 分;天冬氨酸转氨酶≥100IU/l,2 分;CRP≥10mg/dl,1分;中性粒细胞百分比≥80%,2分;血小板计数≤30×109/L,1分;IVIG初治时间≤4天,2分;年龄≤12月,1分。0~3分为低危患者,≥4分为高危患者,但不适合国内应用。首都医科大学附属北京儿童医院在分析2002-2010年住院KD患儿的基础上,利用多元logistic回归分析发现皮疹、肛周改变、IVIG初治时间、CRP、中性粒细胞百分比、血浆白蛋白及总胆红素是IVIG无反应KD的独立危险因素。IVIG预测评分模型内容包括:①皮疹,1分;②肛周改变,1分;③IVIG初治时间≤4天,2分;④CRP≥8mg/dl,2分;⑤中性粒细胞百分比≥80%,2分。0~3分为低危患者,≥4分为高危患者,ROC曲线下面积为0.672,敏感性和特异性分别为54.1%和71.2%,适合于国内儿童的应用。
IVIG无反应患儿的治疗方案目前仍存有争议,再次给予IVIG 2g治疗是目前多数学者的共识,仍无反应可选择如糖皮质激素、英利昔单抗、血浆置换等,国外也有使用TNF-α拮抗剂、甲氨蝶呤、环孢素的报道,但对IVIG无反应患儿还应强调,一定要注意是否有其他引起类似表现的疾病误诊为川崎病的可能[1,3-5,9-11]。
6.其他治疗
(1)对症治疗:根据病情给予对症及支持治疗,如补充液体、保护肝脏、控制心力衰竭、纠正心律失常等,对心肌梗死及血栓形成的患者应及时进行溶栓治疗。溶栓治疗时可采用静脉或导管经皮穿刺冠状动脉内给药,促使冠脉再通,心肌再灌注。小婴儿可行静脉溶栓,血栓形成的年长儿建议冠脉内溶栓。静脉溶栓建议用重组组织型纤维蛋白溶酶原(tPA),0.5mg/(kg·h)静脉输注6小时,也可用肝素,起始剂量10U/(kg·h),维持APTT为50~70秒。还可用1小时内输入尿激酶20 000U/kg,继之以每小时3 000~4 000U/kg输入。冠状动脉给药1小时内输入尿激酶10 000U/kg。也可用链激酶,静脉溶栓1小时内输入链激酶10 000U/kg,半小时后可再用1次。以上药物快速溶解纤维蛋白,效果较好,无不良反应。溶栓治疗中应监测凝血时间及纤维蛋白原含量,如凝血时间较正常延长1倍,或纤维蛋白原低于100mg/dl,即有发生出血的危险。
(2)心脏手术:严重冠状动脉病变宜行外科手术,包括冠状动脉搭桥术、冠状动脉瘤切除术及心脏移植。冠状动脉搭桥术的适应证为:①严重左心功能不全,内科治疗无效;②冠脉主干闭塞、多支高度闭塞及长段狭窄。冠状动脉瘤切除术及心脏移植均报道不多。
(3)中药治疗:国内有医院应用中药清营汤加减治疗急性期川崎病,得到了理想的效果,其机制可能与免疫调节有关。
(4)川崎病并发MAS的治疗:目前尚缺乏标准的治疗方案,及早应用大剂量的糖皮质激素及环孢素A是目前的首选治疗方案。糖皮质激素主要通过抑制T淋巴细胞产生细胞因子,同时抑制巨噬细胞对抗原的处理,进而抑制机体的炎症反应,临床一般选择甲泼尼龙,剂量可达到 30mg/(kg·d),最大剂量 1g/d,连用 3~5天,后期可改为口服,两周逐步减量至口服2~3mg/(kg·d)。环孢素A可通过抑制巨噬细胞和T细胞的活化和作用,急性期静脉给药,2~8mg/(kg·d),大多在24~48 小时症状缓解,缓解后改为 4~6mg/(kg·d)[6]。
7.恢复期的活动
体育课及活动量需根据冠脉并发症的严重程度决定,单纯冠脉扩张恢复后6周即可参加体育活动,合并冠脉瘤患儿如运动试验阳性、有缺血症状及接受抗凝治疗患儿应限制活动,无症状、运动试验阴性患儿可参加有氧运动,不建议绝对静坐。每3~6个月检查心脏情况,如有心肌缺血表现或运动试验阳性,应作冠状动脉造影,了解狭窄病变进展情况。患有一支或多支主要冠状动脉闭塞者,应长期接受抗凝治疗,反复检查心脏情况,包括心肌扫描、运动试验、冠状血管造影等,并考虑外科治疗。
[1]杜忠东.川崎病.北京:科学技术文献出版社,2009.
[2]DU ZD,ZHAO D,DU J,et al.Beijing Kawasaki Research Group.Epidemiologic study on Kawasaki disease in Beijing from 2000 through 2004.Pediatr Infect Dis J,2007,26(5):449-451.
[3]DIETZ SM,van STIJN D,BURGNER D,et al.Dissecting Kawasaki disease:a state-of-the-art review.Eur J Pediatr,2017,176(8):995-1009.
[4]RAMPHUL K,MEJIAS SG.Kawasaki disease:a comprehensive review.Arch Med Sci Atheroscler Dis,2018,3:41-45.
[5]MCCRINDLE BW,ROWLEY AH,NEWBURGER JW,et al.Diagnosis,treatment,and long-term management of Kawasaki disease:a scientific statement for health professionals from the American Heart Association.Circulation, 2017, 135 (17):927-999.
[6]章洁溶,牟仁奎,卢巧,等.川崎病并发巨噬细胞活化综合征的研究进展.世界最新医学信息文摘,2019,19(30):128-129.
[7]郑琳,杜忠东,金兰中,等.超声心动图评价儿童冠状动脉内径正常参考值范围及其临床意义.中华儿科杂志,2013,51(5):371-376.
[8]韦经蓉,郭盛兰.超声对川崎病冠状动脉损害诊治的研究进展.广西医科大学学报,2018,35(4):564-567.
[9]FU PP,DU ZD,PAN YS.Novel predictors of intravenous immunoglobulin resistance in Chinese children with Kawasaki disease.Pediatr Infect Dis J,2013,32(8):e319-323.
[10]BURNS JC,FRANCO A.The immunomodulatory effects of intravenous immunoglobulin therapy in Kawasaki disease.Expert Rev Clin Immunol,2015,11(7):819-825.
[11]孔莉.小儿川崎病的临床诊治进展综述.世界复合医学,2018,4(2):96-98.













