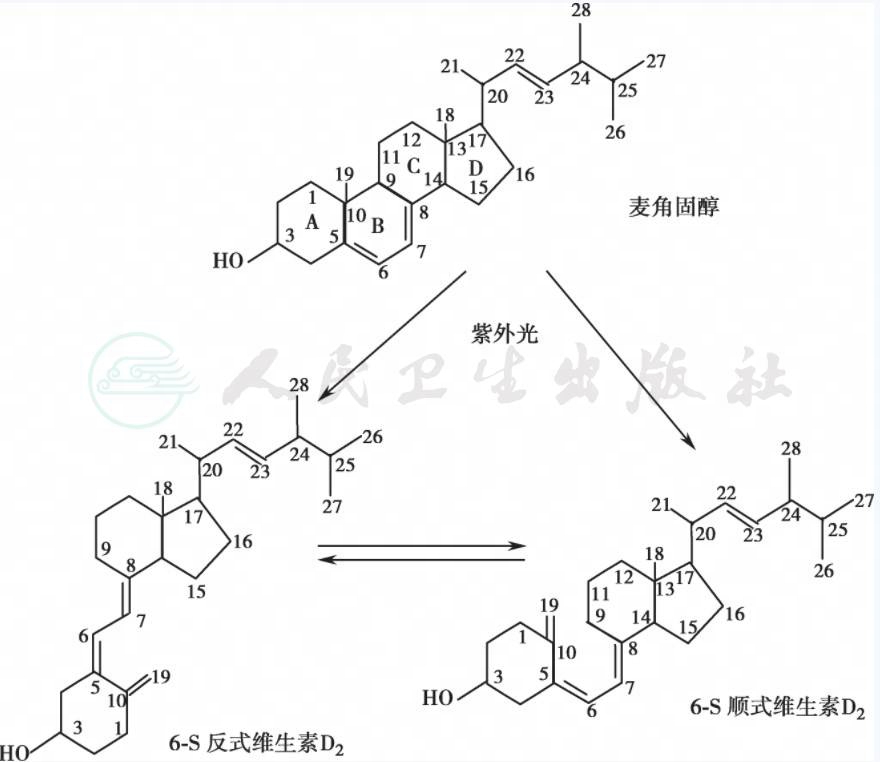
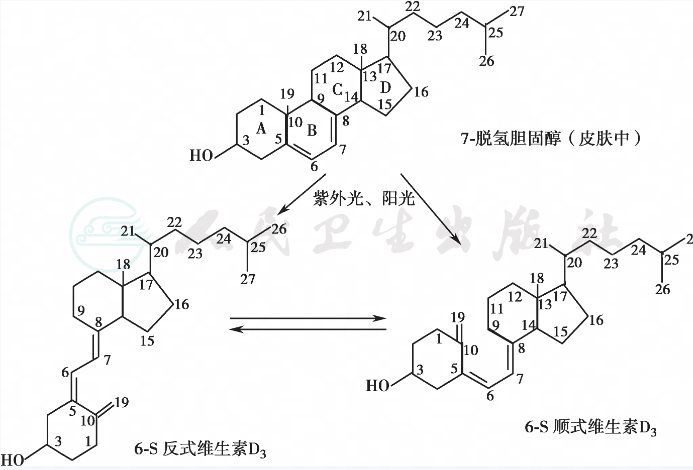
维生素D(vitamin D)又名钙化醇,主要包括VD2(ergocalciferol)及VD3(cholecalciferol)。VD2又称麦角钙化醇,是由酵母菌或麦角中的麦角固醇(ergosterol)经紫外光辐照后的产物。照射麦角固醇的方法是多年来人工合成VD2的主要方式。VD3又称胆钙化醇,可由存在于大多数高等动物的表皮或皮肤组织的7-脱氢胆固醇在阳光或紫外光照射下,经光化学反应转化而成。因此,麦角固醇和7-脱氢胆固醇又被称为VD原(provitamin D)。VD原结构上的先决条件是其类固醇的B环中5~7位为双键,这个特定分子的共轭双键能吸收紫外光区270~300nm波长的光量子。大多数地域的自然阳光可提供这种波长的紫外线,光照启动了一系列复杂的转化过程而最终形成VD。只要动物或一般成年人经常接受日照,VD就能内源生成而无需由膳食供给。VD原、VD及其衍生物的分子结构及主要转化途径见图1。图中所列的碳原子数目序列为理论化学与应用化学国际联盟于1960年制订的。
VD为白色晶体,溶于脂肪、脂溶剂及有机溶媒中,在中性及碱性媒质中能耐高温和氧化,在130℃下加热90分钟,其生理活性仍能保存。光与酸促进其异构化,脂肪酸酸败可引起VD破坏,在VD油溶液中加入抗氧化剂后,能强化其化学稳定性。过量辐射照射可形成少量具有毒性的化合物。水溶液由于有溶解氧存在而使VD不稳定,双键还原也使其生物效用降低。因此,VD一般应储存于无光、无酸或氮气低温环境中。
以前用国际单位(IU)表达VD的量,现多用μg表示;两者的换算关系为:1.0U VD=0.025μg纯VD;1.0U VD=65.0pmol VD。
A
B
图1 维生素D原、维生素D及其衍生物的分子结构及主要转化途径
1.VD不足与VD缺乏症
VD缺乏的危险因素:①高纬度老年居民、皮肤色素较深、肥胖或独居者;②冬季;③长年佩带面纱或涂抹防晒霜者;④空气污染;⑤吸烟;⑥肠吸收不良综合征;⑦慢性肝肾疾病;⑧长期使用抗惊厥药、糖皮质激素或免疫抑制剂者。
2.VD过量与中毒
临床实践证明,成人补充VD超过20 000U/d,时间超过1个月就有中毒的危险。长期补充500U/d,亦可发生中毒。对VD敏感者,即使补充3000~5000U/d正常剂量,也可出现中毒,导致软组织钙化(图2)。VD中毒多见于婴幼儿,但成人中毒亦有报告。儿童VD中毒最常见的症状是食欲减退、体重减轻、烦躁不安、哭闹、恶心呕吐、非感染性低热(体温37.5~38.5℃)及生长迟缓;部分患儿可有口渴多尿、轻度贫血等现象。据国内一组儿童VD中毒75例分析,有烦躁激惹者94.6%,食欲不振72%,口渴多尿76.0%,便秘66.6%,周期性发热60%,面色苍白86.6%,软弱无力78.6%,体重不增68%,呕吐44%,咳嗽54.6%,气喘38%,皮肤瘙痒83%,咬人61.3%。血钙2.1~2.5mmol/L者61.3%,>2.5mmol/L者38.6%。Hb<100g/L者为58.6%。
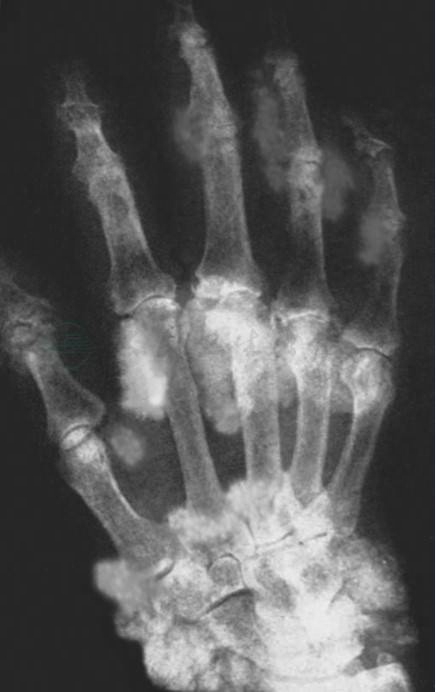
图2 维生素D中毒
患者男性,6.2岁,全身软组织钙化,图中显示右手软组织广泛钙化
1.VD不足与VD缺乏症
VD缺乏/不足的流行病学 研究显示,VD不足的发生率为30%~50%,全球有近10亿人的VD缺乏或不足。据报道,42%的15~49岁美国女性黑人、40%以上的美国和欧洲老人、36%成人患有VD缺乏,另有50%正在进行骨质疏松治疗的绝经后妇女VD低于30ng/ml。在亚洲、东亚和东南亚地区,绝经后妇女VD不足的患病率>45%。随年龄增加,血浆25(OH)D水平下降。导致与年龄有关的血浆25(OH)D水平降低的原因有:①进食含VD食物量不足;②小肠VD吸收障碍;③接受日光照射较少,老龄亦影响7-脱氢胆固醇转化为VD的光化作用;④25(OH)D代谢清除率增加。
我国大部分地区人群从食物中摄取的VD均难以满足需要,故日光照射量也直接影响体内VD水平。阳光照射受户外活动时间、房屋光照、衣着、季节气候和大气污染等因素影响。故长期在阴暗、烟雾过多、阳光照射不足的环境中工作、生活的人,常需额外补充VD制剂。
2.VD过量与中毒
人体需要的VD来源于膳食食物或经紫外线照射皮肤上皮细胞合成,一般不会发生过量中毒。然而,过量补充VD制剂或摄入强化VD食品导致动物或人中毒的报道并不罕见。VD的治疗量与最小中毒量之间相差较大,且个体之间亦有较大差异,故只有当使用剂量过大,疗程过长才有可能发生中毒。给实验动物兔按每公斤体重分别注射不同剂量的VD,发现2周后各组血钙均升高,4周后10000U/kg剂量以上各组部分兔肾或主动脉肌层出现小灶性钙沉着的病理改变。
1.VD不足与VD缺乏症:根据VD缺乏的病因进行个体化治疗。
VD制剂选择:目前临床上主要有3种VD制剂,即普通VD、1α-VD和1,25-(OH)2D(表1)。
表1 3种制剂的区别

在大多数情况下,如果血25-(OH)D<20ng/ml,可每周给予D2或D 5000U,共8周,然后用以下3种方法之一进行维持治疗:①每2周给予D2 5000U;②每天给予D 1000~2000U;③阳光照射。3~6个月后再行复查,视情况停止或继续治疗。老年人是发生VD不足或缺乏的高危人群,而且与T2DM、心血管病、高血压、血脂谱异常、哮喘、感染、骨质疏松等均有关。每天给予VD2 50 000U,共治疗28天,可使50%以上的儿童VD缺乏症[血清25-(OH)3低30ng/ml]得到纠正,但其中半数的血清25-(OH)3会逐渐下降;如果需要,可继续使用6~18个月,但必须定期监测血清25-(OH)3水平。多发性硬化(multiple sclerosis)的发病主要与紫外线照射、VD和VD受体的多态性有关,大量的资料表明,多发性硬化主要发生于高纬度的地区,而经常接触阳光紫外线或补充VD可以降低多发性硬化的发病率。
VD的补充剂量与方法主要根据病因决定。预防和治疗VD不足/缺乏症的常见情况如下:
(1)VD不足/缺乏症
中国营养学会制定的《中国居民膳食营养素摄入量》推荐VD的摄入量(RNI)和可耐受最高摄入量(UL)应由20μg/d提高到50μg/d,其理由:①美国食品营养委员会(FNB,1997)和欧共体食品科学委员会(SCF,2002)的UL均为50μg;②美国营养责任委员会(CRN,2006)的UL为25μg/d。一般补充VD2 400~800U/d,必要时可达到2000U/d,但不能超过4000U/d;同时增加钙的摄入量或补充适量钙剂。如果患者存在VD吸收不良(如慢性腹泻、严重炎症性肠病、慢性胰腺炎等),应增加VD的补充量,如VD2 1250~5000U/d,或12500~25000U/月;必要时亦可肌内注射给药。
(2)VD抵抗性佝偻病
使用普通VD难以达到治疗目的,一般需要营养较大剂量的活性VD,如1型VD抵抗性佝偻病(1α羟化酶缺陷症)患者需要1,25-(OH)2D 0.5~1.0μg/d,或VD2 2万~10万U/d,或25-(OH)3 0.1~1.0mg/d。同时增加钙和磷的摄入量。以前,Ⅱ型VD抵抗性佝偻病(VD受体突变所致)用大剂量VD2治疗,用量为4万~20万U/d;目前主要用1,25-(OH)2D治疗,剂量依个体的具体情况而定,一般用量为30~60ng/d。
(3)骨质疏松
普通VD的疗效不明,一般认为活性形式的1,25-(OH)2D或1α-VD才有较明确的预防和治疗作用。
(4)其他治疗
如果临床治疗的目的主要是调节免疫功能,宜首选普通VD制剂。当血清25-(OH)D降低时,亦宜首选普通VD制剂,使其水平迅速升至正常。而在血清25-(OH)D正常时,尤其是肾脏功能严重受损时,宜首选1,25-(OH)2D。
2.VD过量与中毒
治疗应立即停止使用VD及钙制剂,同时给予低钙饮食。静脉输液纠正电解质紊乱,补充血容量有利于尿钙排泄。等渗硫酸钠(3.89g/L)有阻碍肾小管重吸收钙的作用,故可促使尿钙排出增加。成人可静脉滴注1000~2000ml/d,但应注意有尿毒症时禁用。不加钙盐的透析疗法亦是降低血钙的有效措施。糖皮质激素可抑制1,25-(OH)2D的生成及阻止肠中钙的吸收,可给予氢化可的松100mg/d静脉滴注或口服泼尼松1mg/(kg·d)。降钙素有降低血钙作用,可给予100~200U肌内注射。有报道用一种双磷酸盐制剂(pamidronate)治疗24小时后血钙即降至正常。多数患者经治疗1~2天后中毒症状即有好转,1~2周后血钙可降至正常。













