英文名称 :Bartter syndrome
巴特综合征(Bartter syndrome,也称Bartter综合征)是一种罕见的常染色体隐性遗传性肾小管疾病,典型的Bartter综合征表现为低血钾性代谢性碱中毒,血浆肾素、血管紧张素Ⅱ(AⅡ)和醛固酮增高但血压正常或偏低,肾小球旁器增生和肥大。肾小管髓袢升支粗段Na+重吸收相关的5个基因中的任何一个突变即可导致明显的Na+丢失,而引起低钾性碱中毒,钠和氯重吸收障碍引起的容量缺失可激活肾素-血管紧张素系统(renin-angiotensin system,RAS),使血浆肾素、血管紧张素Ⅱ和醛固酮增高。
Bartter综合征是常染色体隐性遗传性疾病,多种基因缺陷导致髓袢升支粗段中电解质转运蛋白的活性下降。目前发现有5个基因序列与Bartter综合征有关,因此将Bartter综合征分为5种类型,分别为:①Ⅰ型:15号染色体长臂(15q15~21.1)的SLC12A1基因突变,此序列编码位于髓袢升支粗段的袢利尿剂敏感的Na+-K+-2Cl-联合转运体NKCC2;②Ⅱ型:11号染色体长臂(11q21~25)的KCNJ1基因突变,此序列编码的蛋白质为一种内向整流钾通道(Kir1.1),即ROMK通道,它也是NKCC2的一种调控蛋白;③Ⅲ型:1号染色体短臂(1p36)的CLCNKb基因突变,此序列编码的蛋白质为肾脏特异性氯通道CLC-Kb;④Ⅳ型:为Bartter综合征BSND基因突变,此序列编码的蛋白质为肾脏特异性氯通道CLC-Kb的β亚基,被称为Barttin。该基因突变导致合并感音神经性耳聋的Bartter综合征;⑤Ⅴ型:细胞外钙离子敏感受体(CaSR)基因突变导致其功能异常亢进,这一蛋白偶联受体的过度激活,抑制了ROMK的活性,从而使NKCC2运转异常。该类型Bartter综合征的主要临床表现是低钙血症,也称为常染色体隐性低钙血症。
这些髓袢升支粗段不同的基因突变,均可导致Cl-和Na+在相应部位重吸收减少,同时由于髓袢溶质梯度的改变减少了水的重吸收,大量水分丢失,致使体内RAS系统活化,血管紧张素Ⅱ分泌增高以免发生低血压,并增加近曲小管对Na+的重吸收,长期的刺激则导致肾小球旁器的增生。大量的Na+/Cl-流至远曲小管,远曲小管以Na+/K+、Na+/H+交换形式重吸收Na+以代偿,同时K+丢失增多。高醛固酮血症更加剧了这一过程,加重了低钾血症及碱中毒(图1)。
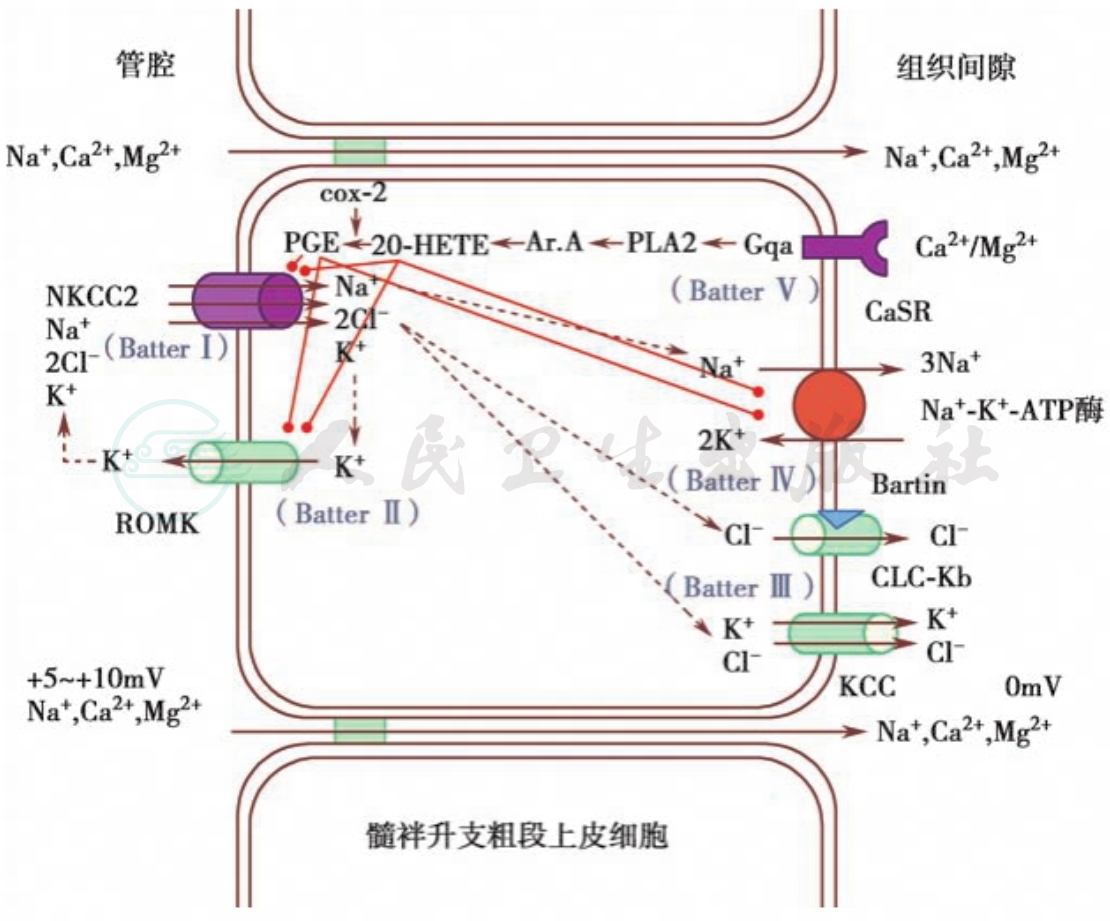
图1 Bartter综合征发病机制示意
估计Bartter综合征的总发病率为1.2/10万,但研究显示,基因突变影响容质载体家族12成员基因1(solute carrier family 12 member 1 gene,SLC12A1)或钾内向整流通道蛋白J亚族基因1(KCNJ1)的发生率分别约为1/360和1/670,远高于流行病学研究估计的发病率。人群中Bartter综合征患病率较低可能部分与该病确诊前已经发生宫内或新生儿死亡,以及部分亚型不发病有关。据估计,在西方国家,致病基因突变之一的杂合子携带率至少为1%;而亚洲则可能高达3%。
(一)光镜
肾小球旁器是指入球动脉、出球动脉及近肾小球门部的远端小管共同组成的区域,由球旁细胞(也称颗粒细胞)、致密斑(靠近血管极一侧的远端肾小管上皮细胞)及球外系膜细胞构成,通过感受入球动脉血管壁压力及远端肾小管管腔内钠离子的浓度,调节颗粒细胞分泌肾素,从而参与肾脏血流和全身血压的调控(图2)。
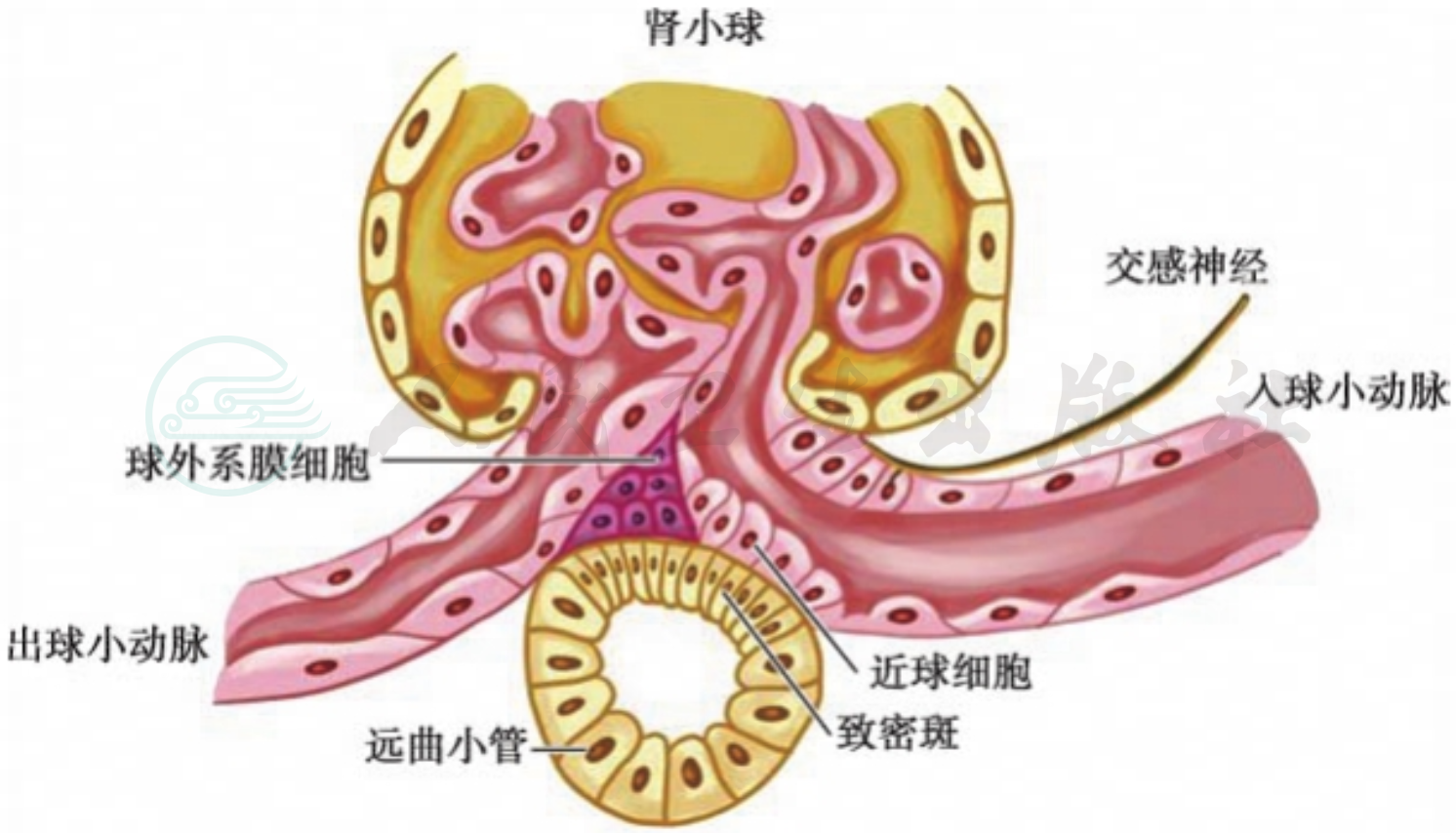
图2 球旁器示意
一般情况下,肾脏病理切片不易切到肾小球旁器,如果球外系膜细胞大于2~3层,可以认为球旁器增生肥大;若肥大的球旁器占肾小球数的50%以上;或致密斑细胞数大于9~11个,则是Bartter综合征光镜下特征性表现(图3A、B)。肾小球形态大致正常,或有轻度系膜细胞及基质增生,无明显内皮细胞、足细胞增生及基底膜增厚。肾小管上皮细胞可呈颗粒空泡变性或大空泡变性,严重者肾小管上皮细胞脱落、坏死,裸基底膜出现,晚期病变严重,低钾血症持续不能纠正,可发生肾小管萎缩,甚至间质纤维化,肾脏萎缩(图3C)。
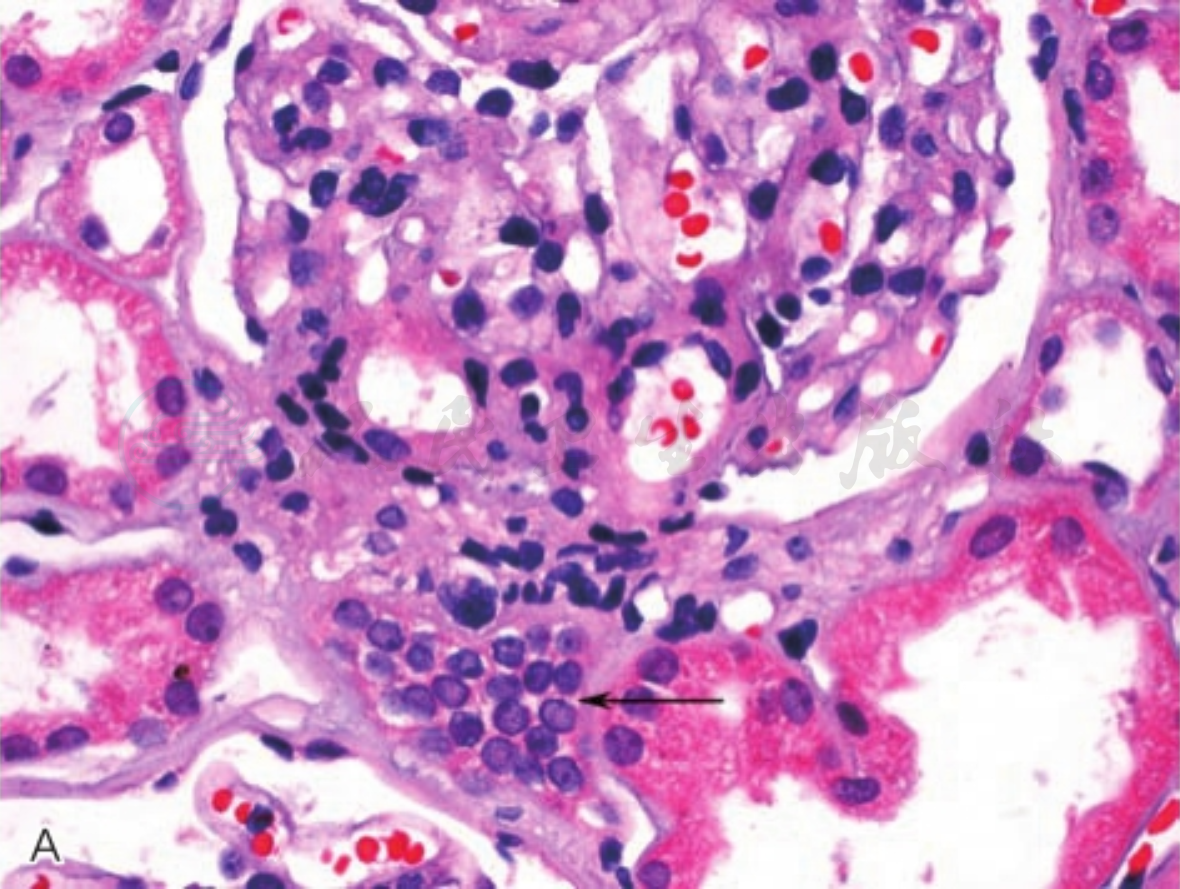
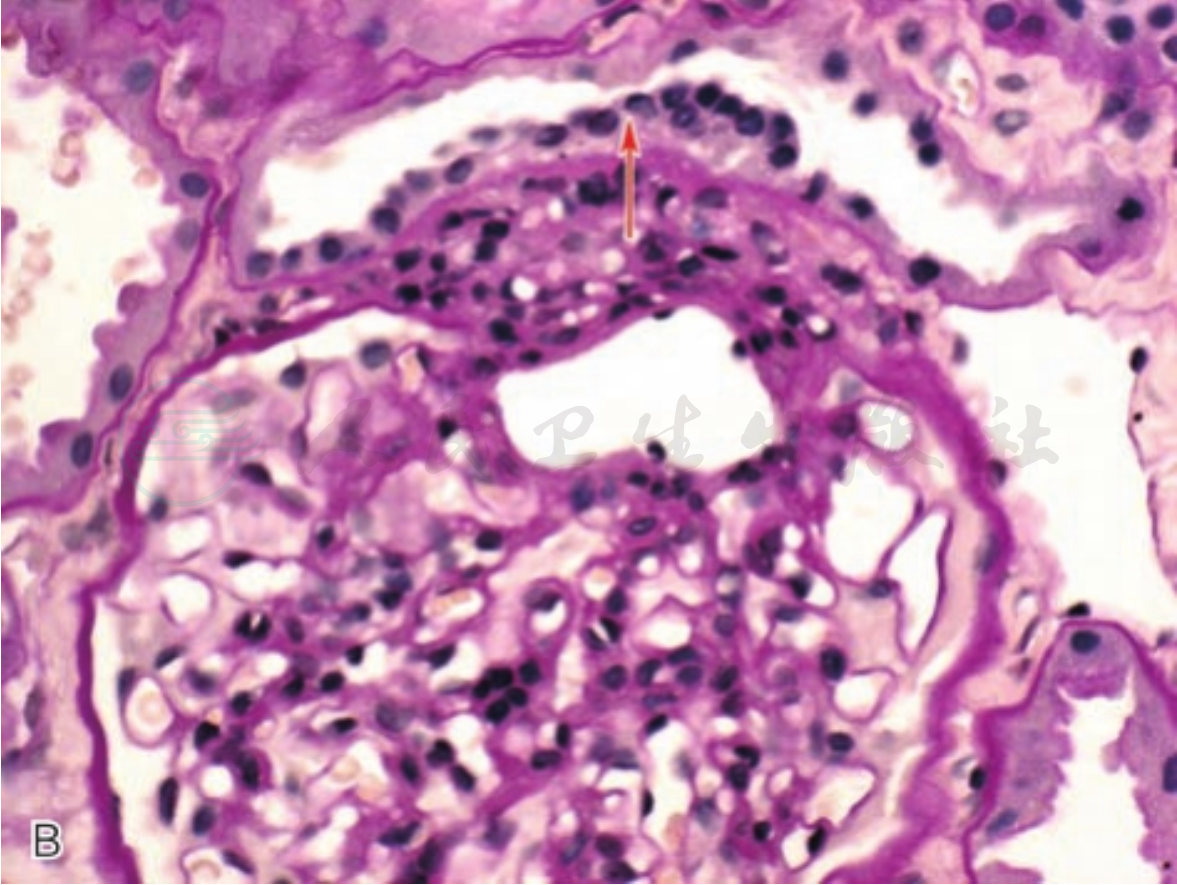
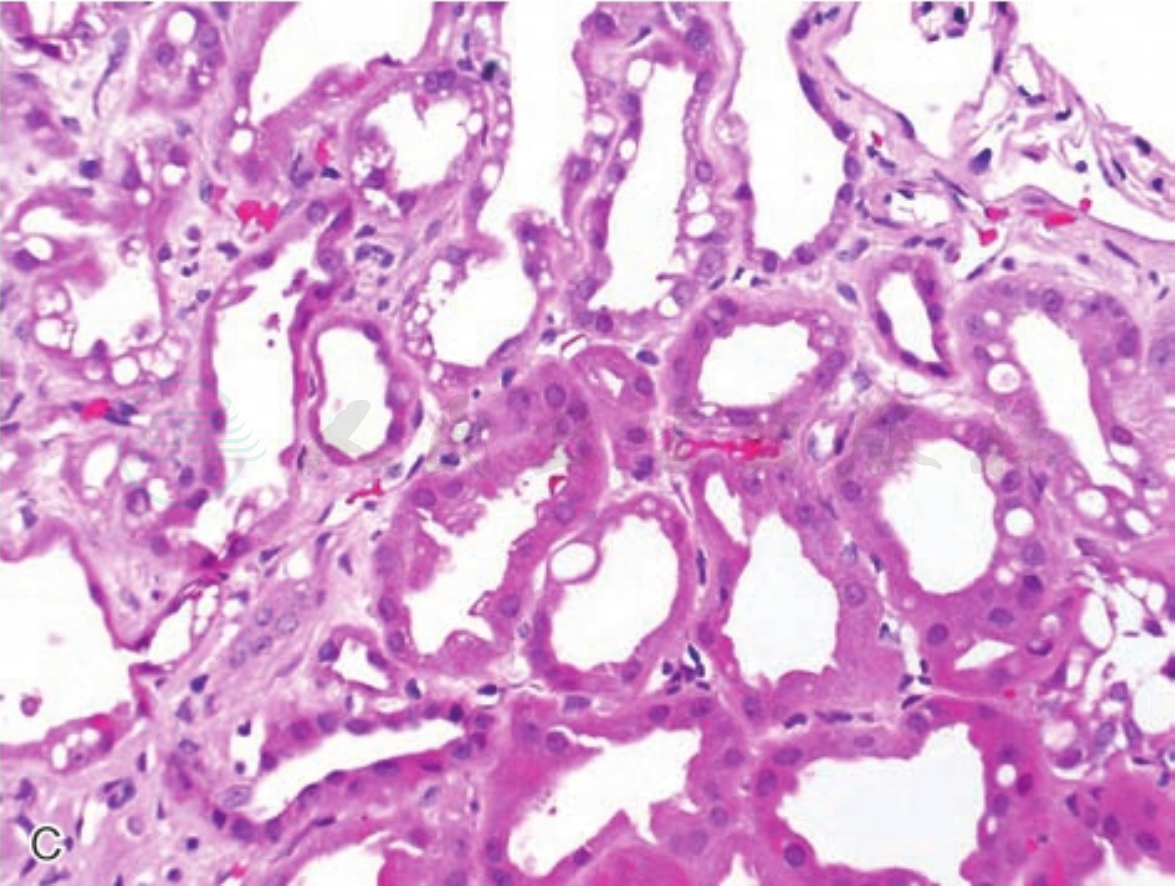
图3 Bartter综合征
注:A.肾小球球外系膜细胞明显增生(黑色箭头,HE×400);B.远曲小管近球门部的致密斑细胞增多(红色箭头),肾小球节段性系膜细胞增生(PAS×400);C.长期低钾血症致肾小管上皮细胞大小不均的空泡变性,肾小管上皮细胞刷状缘消失,数处小管基膜裸露(HE×400)。
(二)免疫荧光
Bartter综合征,免疫球蛋白和补体检测均阴性。合并其他慢性肾小球肾炎时可表现为IgA、IgM、IgG、C3等免疫复合物强弱不等的沉积。免疫组化肾素染色大量阳性颗粒可提示该病。
(三)电镜
肾小球旁器增生肥大,含肾素的分泌颗粒增多,肾小球形态大致正常,无电子致密物沉积。
Bartter综合征是一种先天性遗传性疾病,目前为止还没有治愈该病的特效治疗方法,以对症治疗为主。
(一)补钾和补镁治疗
低钾血症者,可给予枸橼酸钾、氯化钾缓释片、氯化钾溶液等口服,如伴低镁血症,可给予门冬氨酸钾镁口服。在手术、创伤等应急情况下,严重低钾血症者需要静脉补钾。
(二)保钾利尿剂
阻滞远端小管钠-钾交换的药物,如螺内酯、依普利酮或阿米洛利等可升高血清钾浓度、逆转代谢性碱中毒并部分纠正低镁血症。在醛固酮明显增多状态下,使用螺内酯直接拮抗醛固酮的作用可能比使用阿米洛利阻滞集合管钠通道更为有效。保钾利尿剂使用剂量一般稍高于常规剂量。
(三)抑制前列腺素合成药物
吲哚美辛,布洛芬等NSAIDs的使用存在争议。Ⅰ、Ⅱ、Ⅳ和Ⅳb型Bartter综合征患者常见PGE2明显增加,对这类患者,NSAIDs药物使用可改善症状。但NSAIDs可产生严重不良反应,包括肾脏和胃肠道毒性,限制了这类药物的长期使用。对Bartter综合征患儿建议用药时机选择在出生18个月后,即肾功能发育基本成熟后使用,剂量不宜超过2.5mg/(kg·d)。成人一般不作为首选药物,除非其他药物不敏感者方考虑应用。
(四)血管紧张素抑制剂
可减少血管紧张素Ⅱ和醛固酮生成,可能是有效的辅助治疗。在一项关于7例Bartter综合征患者的报告中,依那普利治疗3个月后,患者血清钾水平从2.4mmol/L升至3.9mmol/L;低镁血症也得到了部分纠正。ARB可能也具有类似疗效,但尚未在这些患者中详细研究。在Bartter综合征患者中,循环中血管紧张素Ⅱ水平急性降低可导致症状性低血压,宜以较低初始剂量开始,避免发生低血压。
巴特综合征为常染色体隐性遗传病,患儿同胞的患病概率为25%。对于基因诊断明确的家系,母亲再生育时,可在妊娠9~13周左右进行胎盘绒毛膜穿刺或16~22周进行羊膜腔穿刺,进行产前诊断。
植入前遗传学诊断也是可选择的方法,但需要在常规的产前诊断孕周期抽取羊水,进行羊水细胞相关的基因检测,以确认胎儿的基因型。













