英文名称 :ovarian hyperstimulation syndrome
卵巢过度刺激综合征(ovarian hyperstimulation syndrome,OHSS)是体外受孕辅助生育的主要并发症之一。临床上使用排卵诱导剂,如人绒毛膜促性腺激素(HCG)、人绝经后促性腺激素(human menopausal gonadotropin,HMG)及氯米芬时,卵巢被过度刺激而引起的医源性临床状态,严重者可危及生命。据文献报道,在体外受孕(in vitro fertilization,IVF)过程中,OHSS的发生率为1%~10%,促排卵治疗的OHSS发生率约4%。特发性卵巢过度刺激综合征(idiopathic ovarian hyperstimulation syndrome)罕见于分泌FSH的肿瘤。
(一)高敏卵巢是OHSS的风险因素
除个别病例外,OHSS均有明显的卵泡刺激因素。与OHSS有关的高危因素主要有:①卵巢对促排卵药物高度敏感(高敏卵巢)者,常见于多囊卵巢患者及年轻(年龄<35岁)瘦小者;②使用HCG促排卵或维持妊娠黄体;③早孕期的内源性HCG分泌;④既往有OHSS病史者。“高敏卵巢”的遗传背景是LH/FSH/HCG受体基因突变(无表型或仅有轻微表现)或多态性。例如,FSH受体核苷酸多态性多达近800个,卵巢的反应性受FSH受体表型的调节。携带pN680S多态性(Ser/Ser)纯合子者对FSH的敏感性低,而Ser680Asn可预期发生OGSS的严重性。卵巢高敏反应的特征是血清雌激素浓度明显增高(>10000pmol/L)和出现大量卵泡(>20个),卵泡直径<14mm。一般认为,出现过多卵泡是OHSS的重要标志。许多资料表明,PCOS是OHSS的最重要高危因素。胰岛素与FSH可能具有协同作用,使卵巢对FSH的敏感性进一步提高,有高胰岛素血症的PCOS患者发生OHSS的危险性极大。
(二)HCG是最强的OHSS诱发因素
在体外受孕(IVF)过程中,HCG常用作促卵泡成熟和促排卵剂,与内源性LH比较,HCG更易导致OHSS,其原因是:①HCG制剂半衰期较长,排卵后的后续作用更明显。②HCG对LH受体的亲和力较内源性LH强2~4倍,且作用时间长(半衰期为24~36小时,LH半衰期为60分钟)。肌注HCG5000U或10000U后,HCG增高可持续6~10天。因此,在HMG/FSH超促排卵时,HCG注射可引起卵巢进一步增大,形成多个黄体囊肿,超生理量的血E2和孕激素(P)水平在卵巢反应过度的患者中易引起多胎妊娠及OHSS。③HCG同时具有LH和FSH样作用,可促进粒层细胞黄素化,加重OHSS。
OHSS的病理特征主要是全身毛细血管增生和通透性增加,这种现象尤见于卵巢组织。体液外渗入第三间隙,从而导致体液渗出、腹水、胸腔积液、甚至弥漫性水肿,大量的体液外渗导致血液浓缩,有效血容量下降,表现为高凝、微循环障碍,以致出现血栓形成、DIC、多脏器功能衰竭。血容量下降,继发肾灌流量减少,肾近曲小管对盐和水分吸收增加,导致尿量减少,甚至无尿,同时伴水电解质紊乱、氮质血症。
外源性促性腺激素诱导过多的卵泡生长发育,分泌过多的雌激素,HCG注射后促排卵及形成多发性黄素化囊肿才可能发生OHSS。Akomde等研究发现OHSS患者血浆肾素原和肾素水平升高,并且与病情严重程度显著相关。OHSS患者卵巢肾素原-肾素-血管紧张素系统被激活,研究发现LH和HCG等均可激活该系统,促进血管紧张素-Ⅰ转化为血管紧张素-Ⅱ。HCG导致血管通透性增加而出现的腹水及OHSS的并发症的机制尚不完全清楚。血管内皮生长因子是OHSS发生的病理生理改变的关键因素。
HCG可活化花生四烯酸转变成为前列腺素所需要的环氧化酶,和患者体内较高的雌激素共同促进前列腺素的分泌,使组胺生成增加,增加毛细血管的通透性,从而出现腹水、胸腔积液及全身水肿。近年来的研究认为,血管病理改变可能与多种炎性介质和炎性细胞因子有关。Revel等研究发现炎性细胞可能通过一氧化氮系统介导毛细血管通透性增加和增生,OHSS患者腹水及血清白细胞介素-6浓度显著高于对照组。Krasnow研究发现血管渗透因子(vascular permeability factor,VPF)不仅能促进血管增生,而且能增加血管的通透性,卵巢组织可以表达VPF,并参与介导OHSS血管病理损伤。另外OHSS患者存在凝血系统亢进和血小板活化现象,血小板集聚和活化可释放前列腺素、组胺、5-羟色胺等炎性介质,导致血管扩张,通透性增加和血液浓缩,进而导致血栓形成。卵巢颗粒细胞血管通透因子mRNA表达上升。
OHSS的主要病理生理改变是:①卵巢内肾素-血管紧张素系统被激活;②前列腺素合成增加;③某些炎性介质及某些炎性细胞因子(如组胺、5-羟色胺)增加、毛细血管通透性升高;④卵巢内血管内皮生长因子(VEGF)使卵巢内生成大量毛细血管,VEGF与卵子生长发育、卵子成熟、黄体形成和排卵等均有关。⑤高浓度E2在OHSS的病理过程中可能无重要致病作用,E2只是卵巢反应的标志,并不直接引起OHSS。
(一)卵巢肾素-血管紧张素激活及前列腺素增多促发OHSS
卵巢的肾素-血管紧张素系统能被LH和HCG激活,使无活性的血管紧张素-1(AT-1)转变成AT-2。OHSS患者血浆肾素原和肾素活性升高,腹水和卵泡液中肾素原水平较血浆高5倍。研究表明,前列腺素与OHSS毛细血管通透性的变化有关,用吲哚美辛(消炎痛)治疗可防止渗液增加也佐证了这一点。
(二)生长因子/炎性因子引起腹水/胸水/组织水肿
1.血管内皮细胞生长因子/血管可通透性因子
血管内皮细胞生长因子(VEGF)及血管可通透性因子(vascular permeability factor,VPF)存在于许多组织(包括子宫内膜、卵巢及肿瘤组织)中,细胞因子、雌激素及促性腺激素可刺激VEGF及VPF的生成。此外,黏附分子样VE-cadherin(adhesion molecules like VE-cadherin)在重症OHSS的发生中起了关键作用。OHSS的病理生理变化可能是发育中的大卵泡产生大量VEGF,刺激卵泡周围血管形成。VEGF从卵巢卵泡中进入腹腔液中,液体渗入组织间隙,引起腹水、胸水、组织水肿和循环血容量下降,并影响重要器官如心、肾、肺和肝脏等的有效血流灌注。此外,OHSS时的血管高通透性状态与激肽酶原-激肽系统被激活有关,因为血管高通透性可被特雷西洛(trasylol,抑制缓激肽合成)阻断和被卡托普利(激肽酶Ⅱ抑制剂)加强。
2.炎性细胞因子和炎性介质
重度OHSS患者的腹水及血清炎性细胞因子浓度,腹水中的肿瘤坏死因子α(TNF-α)、白细胞介素-8(IL-8)、IL-6也升高,说明OHSS患者卵巢可以通过自分泌和旁分泌机制产生炎性细胞因子,导致局部和全身的病理改变。OHSS患者存在凝血功能亢进及血小板激活。血小板聚集和活化可释放前列腺素、组胺和5-HT等介质,导致血管扩张、通透性增加和血液浓缩,进而导致血栓形成。OHSS患者血浆和腹水中的可溶性血管细胞黏附分子-1(soluble vascular cell adhesion molecule-1,SVCAM-1)和可溶性细胞间黏附分子-1(SICAM-1)明显升高,这两种黏附分子的变化在OHSS的发病中起了重要作用,但发生机制有待进一步研究。
卵巢明显增大,卵巢内因含大量大小不等的卵泡和黄素化囊肿,呈多房囊肿样改变。囊壁菲薄,囊腔形态因相互挤压而不规则,囊内多为液性无回声,囊腔大小一般在2~6cm。轻度OHSS卵巢直径<5cm,中度OHSS卵巢直径5~10cm,重度OHSS卵巢直径≥10cm。卵巢内多房状的分隔上有条状、分支状血管分布,血流速度较高,可达50cm/s,呈中等或低阻力频谱(图1)。盆腹腔内可见大量液性暗区,严重时胸腔内也可见液性暗区。
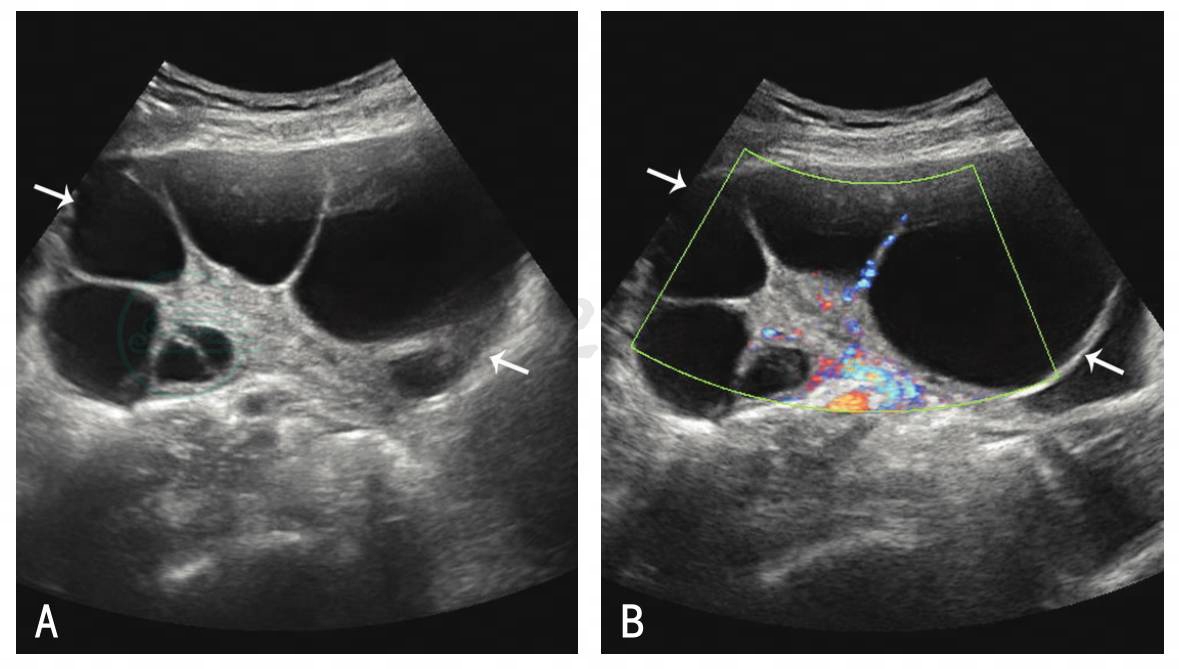
图1OHSS卵巢灰阶与CDFI声像
A.OHSS卵巢灰阶声像;B.OHSS卵巢CDFI声像;长箭:双侧卵巢增大、呈多囊样改变
(一)选择合适体外受孕对象是预防OHSS的重要措施
凡有严重自身免疫性疾病(如类风湿关节炎和系统性红斑狼疮)、肝功能障碍、严重肾脏病变、高凝状态及既往有血栓栓塞性疾病者不宜接受体外受孕。
系统性红斑狼疮或原发性抗磷脂综合征(primary antiphospholipid syndrome,PAPS)由于本身的高凝状态,行体外助孕时,更易发生血栓栓塞性病变及其他并发症。给予肝素治疗后又易发生骨量减少,妊娠后易并发妊娠中毒症、多胎妊娠和糖尿病,产后易并发肾炎、肋软骨炎和精神抑郁,并可使自身免疫性疾病病情恶化。分娩的婴儿抗磷脂抗体阳性,可出现性早熟、新生儿狼疮和先天性畸形(如肺动脉狭窄)等。因此,患这些疾病的母亲和婴儿,其并发症均明显高于一般的体外助孕者。
(二)GnRH-A诱导排卵降低OHSS发生率与多胎妊娠率
与HCG相比,排卵率、妊娠率相似,多胎率减少,而对卵子数量和质量无影响,但黄体期血E2和孕酮较低,可能出现黄体功能不足,使流产率增加,应适当进行黄体支持治疗。用孕酮支持黄体功能较HCG明显减少OHSS的发生,但如E2不很高,也可补充HCG。GnRH-A诱发排卵有利于减少黄体期OHSS的发生,虽然仍可见多个增大的黄体化囊肿,但其功能较差,血E2、孕酮较低,因此临床症状较轻。超促排卵治疗宜采用GnRH-A长程方案(即从治疗周期前1周期的黄体期使用到HCG注射日)。PCOS超排卵前宜用GnRH-A1周期,既可降低OHSS发生,又可治疗其雄激素过多。GnRH-A诱导排卵的适应证为:对HMG/FSH促排卵或助孕技术超排卵治疗高度敏感,有OHSS高危的患者。以前使用FSH发生重度OHSS的PCOS患者可以选用HMG或重组的人FSH(小剂量递增法)治疗。重组的人FSH仅有FSH样活性,而无LH活性,效果与HMG相似,用于有重度OHSS史的PCOS者较为安全。
近年来,多数人主张用小剂量FSH刺激法诱导排卵,尤其是对多囊卵巢患者可明显降低OHSS及多胎妊娠的发生率。例如,以重组的人FSH(rhFSH)75U/d治疗,共用14天,必要时再稍增加剂量,用此法的排卵率与常规方法相当。小剂量HCG加FSH/GnRH也有助于OHSS的预防。
Gal等报道,在排卵诱导期用小剂量的酮康唑(ketoconazole)可降低多囊卵巢的卵巢类固醇激素生成量,协助控制对卵巢的过度刺激。此外,二甲双胍可预防OHSS的发生。
(三)轻度OHSS不需特殊处理而中度OHSS以补液为主
鼓励轻度OHSS患者多进水,大多数患者可在1周内恢复,但应作门诊监护,症状加剧者应作相应处理,继续观察4~6天。中度OHSS的治疗以卧床休息和补液为主,腹痛者可给少量镇痛剂,但应考虑到药物对胚胎的影响(如受孕成功的话),多数病例在采卵或人工授精后1周内病情缓解。门诊监护时,如病情加重应住院治疗,如超过1周仍无缓解,表明可能是滋养细胞产生的HCG持续刺激黄体所致。
(四)重度OHSS纠正低血容量和电解质与酸碱平衡紊乱
1.常规治疗
晶体液不能维持体液平衡,应选用白蛋白(50%)、血浆或低分子右旋糖酐。每日记录液体进、出量及腹围和体重,也可用中心静脉压监测补液。OHSS血栓形成并不多见,有异常表现时,应鼓励患者活动下肢,必要时使用肝素(5000U,每天2次),避免使用利尿剂。大量腹腔或胸腔积液导致呼吸窘迫者,可作腹腔穿刺或胸腔穿刺放液(量宜小)。腹腔穿刺放液不仅可迅速缓解症状,而且可去除过度刺激卵巢向腹腔内释放大量AT-2。对严重少尿、无尿、高氮质血症、急性肾功能衰竭、严重胸水、腹水和电解质紊乱者可行血液透析,不主张穿刺放液。多数病例在黄体中期后病情减轻,完全缓解要到下次月经后。妊娠成功者可能病程较长,病情较严重。白蛋白可结合和灭活尚未知晓的卵巢因子,且能提高血管内胶体渗透压。研究表明,冻融胚泡移植和白蛋白输注均有预防OHSS的作用。
2.持续性腹水自动输注
持续性腹水自动输注系统(continuous autotransfusion system of ascites,CASA)治疗重症OHSS已经取得良好效果。每天给患者行腹水回输,回输速度100~200ml/小时,可有效扩充血容量,避免应用白蛋白,缩短了住院日。
3.血管紧张素转换酶抑制剂
对OHSS的发展有抑制作用,可试用ACEI防治OHSS。
4.多巴胺激动剂
多巴胺激动剂(dopamine agonist)卡麦林(cabergoline)降低VEGF介导的血管通透性,但似乎不能减轻病情。
5.终止妊娠
终止妊娠的指征是:①巨大卵巢囊肿,或卵巢囊肿扭转、破裂应急诊剖腹探查者;②合并多胎妊娠(>2胎)者。
(一)住院期
1.告知病人及家属OHSS是一种自限性疾病,轻度OHSS无需特殊处理。
2.指导家属为病人提供良好的社会支持。
3.出现腹痛或腹痛加剧应及时告知医护人员。
(二)居家期
1.注意休息与活动,预防感染,病情如有反复,及时就诊。
2.至少每3天门诊随访1次,直至症状体征消失。随访间隙期保持通讯畅通,适当减少活动。观察尿量,发现尿少、呼吸困难、腹胀加重随时就诊。
3.告知OHSS高危人群(如多囊卵巢综合征、年轻、瘦小、有高免疫敏感性或OHSS病史者),出现腹胀、小便减少、体重增长过快等OHSS倾向,及时就诊。
由于目前缺乏针对性强的有效治疗方法,预防远较治疗更为重要。
1.慎重选择超促排卵对象,警惕有高危因素的患者,如PCOS、年轻、瘦小、有OHSS病史者,对有OHSS倾向的患者应予个体化治疗方案,如用长效GnRH-a降调后,推迟开始使用外源性Gn的时间,或低剂量Gn促排,根据E2水平及募集的卵泡数调整Gn剂量。最近一项荟萃分析显示GnRH-ant方案较GnRH-a方案明显减少重度OHSS的发生率,但妊娠率较低。
2.在促排卵后期疑发生OHSS者,可延迟、减少HCG注射量诱发卵子成熟,或改用外源性LH亦或使用GnRH-a诱发内源性LH促卵泡成熟,LH半衰期明显短于HCG,故对卵巢持续作用比较弱,可减少OHSS的发生。另外在黄体期不用HCG而改用孕酮进行黄体支持。
3.Coasting疗法 Coasting不能完全避免OHSS的发生,但能有效降低OHSS发生风险以及减少重度的OHSS发生。如患者在促排卵后出现明显的OHSS倾向,停止使用Gn,使雌激素下降到较安全水平,然后再使用HCG。在停用Gn 3d后,63%的高危患者血清雌激素水平下降。Coasting开始时间取决于雌激素水平和卵泡数量。当血E2>4500pg/ml,成熟卵泡个数在15~30个时可考虑开始Coasting疗法,并每日监测E2水平,当E2降到<3500pg/ml时,给予HCG3000~5000IU;如果E2>6500pg/ml,成熟卵泡超过30个,Coasting时间超过4d,建议取消周期。Coasting持续3d可减少OHSS发生率,不影响妊娠率,但持续4d或更长时间会降低着床率,可能激素骤降影响内膜容受性。
4.多巴胺激动剂 动物实验表明多巴胺激动剂能抑制VEGF受体-2磷酸化,进而逆转VEGF受体-2介导的内皮通透性增高,但不影响黄体血管的生成。之后卡麦角林被用于临床试验,取卵后当日给予卡麦角林0.5mg/d,连用3周,发现两组种植率、妊娠率、流产率无差别,而卡麦角林明显减少早发型OHSS的发生率,但不降低晚发型OHSS的发生率。另一研究亦发现多巴胺激动剂喹高利特能有效减少早发型中重度OHSS的发生,并呈剂量依赖关系,但不降低已获得妊娠者的OHSS发生率。
5.NSAI类抗炎药 NSAI类抗炎药可减少炎症渗出,减少VEGF的表达,在促排当天始给予小剂量阿司匹林可有效预防OHSS的发生。
6.IVM IVM适用于PCOS患者,不仅可以避免OHSS发生,而且也减少医疗费用,并可取得相对满意的妊娠率。但IVM存在未成熟卵子回收率低,活产率较常规体外受精低以及未成熟卵母细胞较高的纺锤体及染色体异常导致其在临床应用价值减低,未能成为不孕的主要治疗方法。
7.在IVF-ET周期中,若发生OHSS,可将胚胎冷冻保存取消移植,待症状缓解后再行冻胚移植,冻胚移植的妊娠率与新鲜胚胎的相近。
8.清蛋白预防性治疗 在取卵时静脉注射清蛋白可有效减少重度OHSS发生。清蛋白可保持胶体渗透压,减少体液外渗,降低游离E2,及一些有害因子水平,是目前较常用的预防措施,但其安全性有待进一步评估。
1.Burgos J,Cobos P,Vidaurrazaga N,et al.Ovarian hyperstimulation secondary to ectopic secretion of follicle-stimulating hormone.Literature review prompted by a case.Fertil Steril,2009,92(3):1168.e5-8.
2.Rizk B.Symposium:Update on prediction and management of OHSS.Genetics of ovarian hyperstimulation syndrome.Reprod Biomed Online,2009,19(1):14-27.
3.Lussiana C,Guani B,Mari C,et al.Mutations and polymorphisms of the FSH receptor(FSHR)gene:clinical implications in female fecundity and molecular biology of FSHR protein and gene.Obstet Gynecol Surv,2008,63(12):785-795.
4.Meduri G,Bachelot A,Cocca MP,et al.Molecular pathology of the FSH receptor:new insights into FSH physiology.Mol Cell Endocrinol,2008,282(1-2):130-142.
5.Nastri CO,Ferriani RA,Rocha IA,et al.Ovarian hyperstimulation syndrome:pathophysiology and prevention.J Assist Reprod Genet,2010,27(2-3):121-128.
6.Kobayashi H,Okada Y,Asahina T,et al.The kallikrein-kinin system,but not vascular endothelial growth factor,plays a role in the increased vascular permeability associated with ovarian hyperstimulation syndrome.J Mol Endocrinol,1998,20(3):363-374.
7.Qublan HS,Barakat M.Respiratory distress caused by a unilateral hydrothorax as only manifestation of ovarian hyperstimulation syndrome.J Obstet Gynaecol,2006,26(6):585-586.
8.Binder H,Dittrich R,Einhaust F,et al.Update on ovarian hyperstimulation syndrome:part 2-clinical signs and treatment.Int J Fertil Womens Med,2007,52(2-3):69-81.
9.Abramov Y,Elchalal U,Schenker JG.Pulmonary manifestations of severe ovarian hyperstimulation syndrome:a multicenter study.Fertil Steril.1999;71(4):645-651.
10.Cupisti S,Emran J,Mueller A,et al.Course of ovarian hyperstimulation syndrome in 19 intact twin pregnancies after assisted reproduction techniques,with a case report of severe thromboembolism.Twin Res Hum Genet,2006,9(5):691-696.
11.Nakhuda GS,Chu MC,Wang JG,et al.Elevated serum mullerianinhibiting substance may be a marker for ovarian hyperstimulation syndrome in normal women undergoing in vitro fertilization.Fertil Steril,2006,85(5):1541-1543.
12.Brinsden PR,Wada I,Tan SL,et al.Diagnosis,prevention and management of ovarian hyperstimulation syndrome.Br J Obstet Gynaecol,1995,102(10):767-772.
13.Ellenbogen A,Rosenberg R,Shulman A,et al.A follicular scoring system for monitoring ovulation induction in polycystic ovary syndrome patients based solely on ultrasonographic stimulation of follicular development.Fertil Steril,1996,65(6):1175-1177.
14.Garcia-Velasco JA.How to avoid ovarian hyperstimulation syndrome:a new indication for dopamine agonists.Reprod Biomed Online,2009,18 Suppl 2:71-75.
15.Humaidan P,Quartarolo J,Papanikolaou EG.Preventing ovarian hyperstimulation syndrome:guidance for the clinician.Fertil Steril,2010,94(2):389-400.
16.Koichi K,Yukiko N,Shima K,Sachiko S.Efficacy of low-dose human chorionic gonadotropin(HCG)in a GnRH antagonist protocol.J Assist Reprod Genet,2006,23(5):223-228.
17.Khattab S,Fotouh IA,Mohesn IA,et al.Use of metformin for prevention of ovarian hyperstimulation syndrome:a novel approach.Reprod Biomed Online,2006,13(2):194-197.













