英文名称 :male hypogonadism
中文别名 :雄激素缺乏综合征;睾酮缺乏综合征;老年男性雄激素缺乏症;男性更年期;迟发型性腺功能减退症;老年男性部分性雄激素低下症;低睾酮血症
成年男性的性腺功能主要包括睾丸的生精功能和睾酮的分泌功能,两种功能相辅相成,并分别由Sertoli细胞和Leydig细胞完成。男性性行为(如性欲和阴茎自发勃起)主要与神经调节和睾酮水平有关。此外,睾酮还可影响脂质代谢、增加红细胞数量、刺激生长激素分泌而引起青春期的骤长以及促进骨形成而导致骨骺融合。
男性性腺功能减退症(male hypogonadism)亦称为雄激素缺乏综合征(androgen deficiency syndrome)、睾酮缺乏综合征(testosterone deficiency syndrome)、老年男性雄激素缺乏症(androgen deficiency in the ageing male,ADAM)、男性更年期(male andropause)、迟发型性腺功能减退症(late-onset hypogonadism)或老年男性部分性雄激素低下症(partial androgen decline in the ageing male,PADAM),但这些术语所包含的内容和强调的重点并不一致。在一般情况下,男性性腺功能减退症是指下丘脑-垂体-睾丸轴因各种原因引起睾丸的两种主要功能分离,即分泌生理水平睾酮的功能低下(雄激素缺乏)而生精功能(精子数目)正常的临床综合征(美国内分泌学会),美国临床内分泌医师协会(American Association of Clinical Endocrinologist,AACE)和其他国际性学会对男性性腺功能减退症有不同定义,但其共同目的都是试图将男性性腺功能减退症(需要治疗)与自然衰老所致的睾丸功能减退(不需要治疗)分开,而性腺功能减退症一般仅指任何原因引起的低睾酮血症,而不考量其生精功能和性行为是否正常。不过,这只是理论上的定义,在实际病例中,睾丸的3种功能是密切联系的。本文重点介绍与下丘脑-垂体-睾丸轴功能紊乱和相关激素分泌失常的男性性腺功能减退症。
男性性腺功能减退症可分为低促性腺激素性性腺功能减退症(hypogonadotropic hypogonadism,HH)和高促性腺激素性性腺功能减退症(hypergonadotropic hypogonadism)两类,前者包括kisspeptin和GnRH分泌不足所致的下丘脑性HH与LH/FSH分泌不足所致的垂体性HH,均属于继发性睾丸功能减退症(secondary testicular failure)的范畴(表1)。
原发性睾丸功能减退症(primary hypogonadism,primary testicular failure)是高促性腺激素性性腺功能减退症(hypergonadotropic hypogonadism)的临床类型,主要病因有睾丸外伤、感染、发育障碍、化疗、放射和慢性酒精中毒。继发性睾丸功能减退症(secondary hypogonadism,secondary testicular failure)是低促性腺激素性性腺功能减退症的临床类型,主要病因是下丘脑-垂体病变,因而通过促性腺激素治疗可能恢复生育功能。表现为血睾酮水平降低和血FSH与LH升高,或表现为血睾酮水平降低和“不适当正常(inappropriately normal)”的血FSH/LH水平。所谓“不适当正常”是指虽然FSH与LH处于正常范围,但对低睾酮血症来说,其水平是相对升高的。
男性性腺功能减退症患者的雄性化可正常或降低,其病因见表2。伴雄性化降低的男性性腺功能减退症主要是由于雄激素缺乏所致(雄激素缺乏综合征,androgendeficiency syndrome),表现为男性第二性征退化和血雄激素水平降低(雄激素抵抗综合征例外);而不伴雄性化降低的男性性腺功能减退症主要表现为不育。除表3中所列因素外,不育还有许多其他原因。成年男性伴雄性化降低的病因可分为下丘脑-垂体病变和睾丸病变两类。
(一)下丘脑-垂体和全身疾病引起HH
1.相关基因突变
X染色体含有1100多个基因,这些基因主要与脑发育和睾丸功能有关。但临床上以Kallmann综合征最常见,仅次于Klinefelter综合征;可为家族性或散发性,常伴有听力障碍、色盲、和眼肌运动异常。Kallmann综合征的病因可分为自发性和遗传性两种,GnRH缺乏主要见于特发性HH和Kallmann综合征。下丘脑神经内分泌通路形成与嗅球-嗅束成熟障碍,故患者在出现性腺功能低下的同时常伴嗅觉减退或丧失。
芳香化酶缺陷症的特征是先天性雄激素缺乏,病因为CYP19A1基因突变。男性患者表现为高身材,骨成熟延迟、低骨量/骨质疏松和女性型体格。检查可发现骨骺未闭,血雌二醇明显降低。
2.特发性HH
引起低睾酮血症的原因是GnRH分泌障碍,可伴有色盲、脑中线结构异常、聋哑、马蹄肾、隐睾和视神经萎缩等。
3.肥胖
肥胖可引起男性HH(但女性肥胖可引起青春期发育提前和性早熟),可能与高PRL血症有关。肥胖所致HH的特点是经减肥治疗后,高PRL血症和性腺功能减退症消失,但游离睾酮正常。如果血游离睾酮亦降低,则应与其他原因所致的性腺功能减退症鉴别。肥胖引起男性HH的另一种可能性是kisspeptin系统地功能紊乱。kisspeptin是调节下丘脑GnRH分泌的关键因素,而过多的脂肪因子可使kisspeptin分泌减少,进而导致GnRH释放下降。
4.全身疾病与健康状态
表1 性腺功能减退症的分类

注:GnRH:促性腺激素释放激素;LH:黄体生成素;FSH:促卵泡激素;T:睾酮;E2:雌二醇;N:正常
表2 男性性腺功能减退症的病因

性腺功能容易受机体内外环境因素和整体健康状态的影响,许多全身性疾病都对性腺功能有明显干扰,这些疾病或健康状态主要包括头颅创伤、禁食、严重躯体疾病。肝病、肾病、镰状细胞贫血、免疫性疾病、神经系统疾病等,引起的男性性腺功能减退症往往既影响GnRH与LH/FSH分泌,又损害睾丸功能。较长期饥饿或营养不良可引起青春期发育延迟,严重时导致性腺功能障碍。研究发现,诱发月经初现的一个基本条件是必要的体脂(脂肪与体质之比至少大于17%)。
5.POEMS综合征
POEMS综合征常见性腺功能不全。男性表现为阳痿、乳腺发育,肾上腺皮质功能不全和甲状腺功能减退也较常见。患者伴有糖耐量减低、多发性神经病(polyneuropathy)、器官肿大(organomegaly)、内分泌病(endocrinopathy)、M蛋白(m-protein)和皮肤改变(skin changes)等。
表3 男性性腺功能减退症的分类

(二)睾丸发育异常/睾丸疾病/药物引起高促性腺激素性性腺功能减退症
1.睾丸发育和结构异常
遗传性疾病中以Kinefelter综合征最多见。引起睾丸发育和结构异常的病因很多,如隐睾、Kinefelter综合征、LH受体突变、XX男性综合征、获得性睾丸缺陷等。Klinefelter综合征是因各种原因导致睾丸的功能和结构异常,其程度不一。部分Klinefelter综合征的青春期发育正常,但因生殖细胞为二倍体,在青春期发育期间逐渐丧失功能而缺乏功能正常的成熟精子。轻型患者可无任何临床表现,终生被漏诊。
2.原发性睾丸疾病
在获得性疾病中,引起睾丸功能减退的疾病以肝病、肾病、镰状细胞贫血、免疫性疾病(HIV、类风湿关节炎)、神经系统疾病(萎缩性肌炎、强直性肌萎缩)较常见。
3.高PRL血症和PRL瘤
导致性腺功能减退的原因是多方面的,可能包括:①PRL抑制GnRH的分泌;②PRL抑制GnRH细胞的分泌调定点(set point),影响其脉冲频率和脉冲幅度;③PRL瘤破坏或压迫GnRH细胞。
高PRL血症患者的性腺功能减退症具有如下特点:①血游离睾酮、总睾酮和DHEA降低,降低的程度与年龄相关;②睾酮与LH、FSH及GnRH的反馈关系异常,睾酮对LH、FSH及GnRH的反应性降低,其降低的程度亦与年龄相关;③在低睾酮水平状态下,血LH相对较高,表现为“不适当性LH升高”。由于睾丸本身并无病变,因此高PRL血症和PRL瘤所致的性腺功能减退是一种特殊的高促性腺激素性性腺功能减退症。此外,当垂体PRL瘤呈浸润性发展,破坏大量的正常垂体组织时,LH和FSH又可明显下降,形成HH。
4.药物
药物引起男性性腺功能减退症的途径是:①直接抑制睾酮的合成或阻碍睾酮在靶细胞的生理作用,如螺内酯(spironolactone)、环丙孕酮(cyproterone)、酮康唑(ketoconazole)、雷尼替丁(ranitidine)和乙醇;②降低睾酮的生物可用性和(或)升高SHBG水平,如乙内酰脲(hydantoin)和卡马西平(carbamazepine);③升高血清或组织中的雌激素和PRL水平,如毛地黄类、吗啡类药物;④有些药物引起阴茎勃起功能障碍,如降压药;⑤干扰精子生成和损害Leydig细胞,如抗肿瘤药物。Sertoli细胞和Leydig对化疗药物都十分敏感,肿瘤(尤其是血液和睾丸肿瘤)患者在接受化疗后可并发严重睾丸损伤,其程度与化疗药物种类、累积剂量和肿瘤性质有关。在抗肿瘤药物中,烷化剂(alkylating agent)对睾丸的毒性作用最大。
性腺功能减退症患者易发生肥胖和胰岛素抵抗,并进而引起代谢综合征。因此,性腺功能减退是预测代谢综合征的独立危险因子。但目前仍未明了,是否激素替代治疗可预防或改善代谢综合征及其预后。首先应根据诊断和性腺功能减退的类型,确立治疗目标。对于继发性性腺功能减退症患者来说,使用脉冲性GnRH可以恢复其性腺功能和生育功能,而原发性性腺功能减退症患者通过雄激素替代治疗只能维持正常的男性第二性征,难以恢复生育功能。HH的治疗包括病因治疗和性激素替代治疗。
性激素对生长发育和性腺功能的影响很大,因而儿童和青少年患者的性激素替代治疗量必须符合生理需要,尽量避免替代不足和替代过量。替代不足的患者往往无第二性征性发育,生长速度减慢,因骨龄发育延迟身材超过正常;相反,替代过量者的第二性征性提前发育(出现类似性早熟的表现),生长过快,但骨龄发育提前。激素替代治疗量合适的判断指标是:①生长发育正常,尤其是生长速度在正常范围内;②尿17-羟皮质类固醇和17-酮皮质类固醇的排量在同龄人群的正常范围内;③骨龄发育和骨骺融合无延迟或提前;④血清性激素在同龄人群的正常范围内。在以上判断指标中,应特别注重临床发育的追踪观察,而不能仅凭血清性激素水平做出判断。
(一)根据年龄/病因/生育要求确定治疗方案
一般应遵循以下3个基本原则:①睾酮替代治疗主要用性腺类固醇激素诱导和维持性腺功能,性激素对降低心血管危险性、维持正常男性体型、保持骨量和肌肉容量也有相当帮助。如果患者无生育要求,可用性腺类固醇激素替代来治疗HH。②较年轻男性应用雄激素替代治疗的风险低,可增加肌肉容量、肌肉力量、骨密度,减少体脂;提高性欲,改善性生活;但目前不主张对所有血睾酮减低不明显的老年人实施替代治疗。③对欲治疗的个体,在治疗前和治疗过程中进行利弊评估,如遇风险增加,应随时停用。
(二)有生育要求的HH治疗需维持生育功能和性征
根据病因进行病因治疗。男性HH用人重组LH/FSH治疗有效,可恢复精子生成。人重组FSH和LH单药与联合治疗的研究发现,HH患者应应用FSH/LH联合治疗。为了获得最佳效果,一般先用LH或HCG治疗,将血睾酮水平调至正常成年男性水平,然后再加用FSH或HMG治疗。
1.特发性低促性腺素性性腺功能减退症的治疗
按LH分泌的生理频率与幅度,脉冲式给予外源性GnRH,每90分钟给1次脉冲注射(含GnRH 5μg),总疗程6~12个月,每个脉冲的GnRH含量可根据个体对治疗的反应酌情调整。如无GnRH,也可用HCG或HMG代替,且对垂体功能受损者有效。具体的治疗方法包括:①用雄激素替代治疗维持男性化;②用促性腺激素诱导生育;③间断性应用GnRH维持睾丸的结构和功能(GnRH受体突变者例外)。
2.已经应用睾酮制剂者的治疗
有生育要求的男性患者如已经应用睾酮制剂者必须停药,因睾酮抑制精子生成。HCG促进精子生成,但用量要足,一般每周2次肌注或皮下注射200~5000U;应用6个月后,可加用FSH(75U/次,每周肌注3次)提高精子质量;必要时,6个月后再将剂量加倍。
3.尚未应用睾酮制剂者的治疗
有生育要求的患者(男性和女性)应用脉冲式GnRH治疗可取得更好疗效,但仅能用于垂体功能正常(特发性HH和Kallmann综合征)者。用量为每2小时5mg,剂量调整至LH和FSH正常并不发生男性乳腺发育为度。实施脉冲式GnRH治疗必须有患者的密切配合,因为有时血睾酮正常2年后,可能精子生成仍达不到生育的要求。
4.不能完全排除体质性青春期发育延迟者的处理
因为小剂量睾酮可以诱导青春期发育而较大剂量的睾酮反而抑制青春期发育,所以对不能完全排除体质性青春期发育延迟者处理的最稳妥办法是追踪观察,必要时可用小剂量性腺类固醇诱导青春期发育。
5.男性芳香化酶缺陷症的治疗
患者的治疗具有某些特殊性,芳香化酶缺陷症男性患者在青春期发育后骨骺未闭,血雌二醇明显降低。治疗首选雌二醇透皮贴剂(25μg/d)。
(三)掌握雄激素替代治疗指征并监测不良反应
男性性腺功能减退症补充雄激素的目的在于诱发、促进和维持男性第二性征和性功能。由于睾酮对促性腺激素的分泌有负反馈抑制作用,因此单独使用雄激素治疗时,精子生成受抑制,患者无法恢复生育能力。而促性腺激素缺乏的患者具有潜在的生育能力,可以通过联合使用雄激素、GnRH脉冲式皮下给药或促性腺激素治疗以诱发精子的生成。
无生育要求的男性患者应肌注庚酸睾酮(testosterone enanthate),200mg/次,1次/2~3周。如果症状改善不明显或不稳定,应将每次的用量减少,注射频率增加(如100mg/周或150mg/2周)。年长男性的用量宜减低,有些患者需要联合肌注和皮贴剂治疗才能获得满意疗效。一般不用口服制剂,因为不能维持稳定的血睾酮水平;且甲基睾酮易引起肝损害。睾酮制剂禁用于前列腺癌患者。
1.雄激素制剂
雄激素的种类繁多,包括睾酮、二氢睾酮、脱氢异雄酮(DHEA)、硫酸脱氢异雄酮(DHEAS)、雄烯二醇和雄烯二酮(后两者为睾酮类似物)。雄激素有促进氮潴留和维持氮平衡、促进精囊腺和前列腺的生长与分化、促使青春期发育和诱发男性第二性征与性功能等作用。常用的雄激素制剂见表4。
表4 雄激素替代治疗
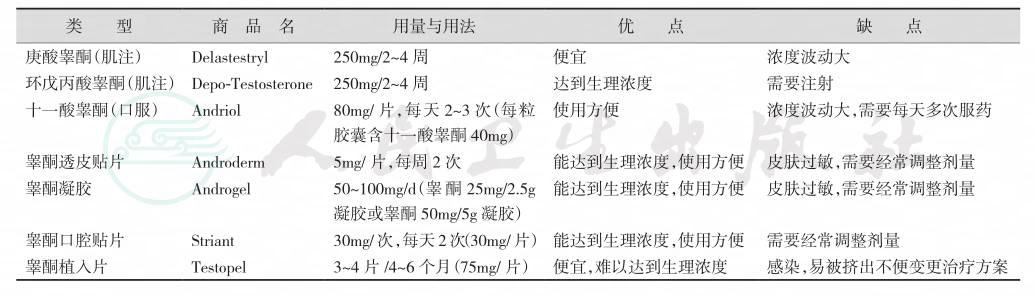
(1)注射用雄激素制剂
睾酮的第17-β位脂化后,其水溶性显著提高,储存时间延长。注射进入肌肉后,其释放缓慢。每周单次肌注庚酸睾酮(testosterone enanthate)或环戊丙酸睾酮(testosterone cypionate)100mg,或每2周注射200mg后,血睾酮先升至正常值以上,然后于第二周逐渐下降至生理浓度以下。血睾酮升高或降低时,不改变血二氢睾酮与雌二醇的浓度比例。其主要缺点是需要肌肉注射,且血睾酮浓度不甚稳定。
(2)经皮睾酮制剂
睾酮凝胶(testosterone gel)可供选用,每天使用5~10g,可使低睾酮血症患者的血睾酮维持在正常水平,主要缺点是:①血中的二氢睾酮与睾酮的比值升高;②凝胶中的睾酮可通过密切接触而被他人吸收;③长期使用可引起局部刺激。经皮睾酮贴片(transdermal testosterone patch)粘贴于非阴囊皮肤,一般可维持血睾酮正常浓度4~12小时。口腔黏膜生物贴片(bioadhesive buccal testosterone tablets)为一种睾酮粘贴片,每片含睾酮30mg,每次2小时1片可维持正常睾酮水平。
(3)十一酸睾酮(testosterone undecanoate)
需与食物同服。口服后,主要通过胸导管进入循环,于是避免了肝脏组织的“首过效应”。常用量为40~80mg/次,每天2~3次。本药的主要缺点是血中的二氢睾酮与睾酮比值升高。十一酸睾酮油注射剂(long-acting testosterone undecanoate in oil)先肌注1000mg(4ml),6周后再肌注1000mg,然后每12周肌注1000mg。睾酮皮下植入剂(testosterone pellet)每次皮下植入2~4小片(每片含睾酮200mg)。皮下植入1个月血睾酮达高峰,然后可维持正常血睾酮浓度约6个月。以上3种制剂的有效药物浓度欠稳定,未被美国批准应用。
(4)17-α烷化睾酮衍生物(17-αalkylated testosterone derivatives)
口服吸收良好,烷化睾酮衍生物克服了进入循环血前的迅速代谢缺点,但有肝毒性风险,故一般不推荐使用。
(5)其他新的雄激素制剂
主要有微粒化睾酮(testosterone microsphere)、长效睾酮脂化物(long-acting testosterone esters)、丁环甲酸睾酮(testosterone buciclate)、十一酸睾酮(testosterone undecanoate)、7-α甲 基-19去甲睾酮(7-α-methyl-19-nortestosterone)等。非类固醇选择性雄激素受体调节剂(nonsteroidal selective androgen receptor modulators,SARMs)因其作用的组织选择性高而具有良好应用前景。
2.治疗监测
雄激素促进前列腺和乳腺增生,引起红细胞增多、皮脂增多及乳腺胀痛、结节、男性乳腺发育,因而禁用于前列腺癌和乳腺癌患者;此外。亦禁用于红细胞增多症、重症阻塞性睡眠暂停综合征或充血性心衰。但目前的研究结果尚不能肯定长期缺乏或应用雄激素制剂对动脉硬化和动脉硬化性心脏病的意义。
(1)血睾酮监测
雄激素制剂治疗后3个月以及此后每年进行血睾酮的监测:血睾酮应维持在正常水平,如过高或过低,应调整注射频率或剂量,使用经皮睾酮制剂者于用药后3~12小时测定,口腔黏膜生物贴片者于用药和更换前测定,口服十一酸睾酮者于服药后3~5小时测定。补充治疗的睾酮目标值是达到正常值中间水平,一般为300~800ng/dl。
(2)血细胞比容监测
雄激素制剂治疗后3个月以及此后每年监测血细胞比容,如>54%应停药至血细胞比容正常。
(3)前列腺监测
治疗后1年测量BMD,并每年1次。定期直肠指检,测定血清前列腺特异抗原(prostate specific antigen,PSA)。如1年中升高>1.4ng/ml,或以后半年的升高速度>0.4ng/ml,或任何1次PSA>4ng/ml,应高度警惕前列腺癌可能,并做进一步检查,明确诊断。
(四)人工助育获得生育能力
一般在青春发育的TannerⅢ期,血FSH和LH明显升高,而睾丸内的类固醇激素合酶系表达异常,导致睾酮不足和雌二醇过多。用芳香化酶抑制剂可促进睾酮合成,改善精子发育状况。然后,用人工助育技术(artificial reproductive technology,ART)从患者体内获得精子,可用于体外受精,使50%以上的Klinefelter综合征患者恢复生育能力。近年发现,绝大多数患者出生后的精细胞数目并不明显减少,只是到了青春发育期,精细胞才大量凋亡,其原因是:①睾丸内激素水平和调节紊乱使精细胞对局部雄激素与雌二醇聚增过敏;②Sertoli细胞功能紊乱;③精原细胞干细胞发育障碍。













