英文名称 :extrinsic allergic alveolitis
中文别名 :过敏性肺炎
外源性过敏性肺泡炎(extrinsic allergic alveolitis,EAA)也称为过敏性肺炎(hypersensitivity pneumonitis,HP),是指易感个体反复吸入有机粉尘抗原后诱发的肺部炎症反应性疾病。
许多职业或环境暴露可以引起EAA,主要是这些环境中含有可吸入的抗原,包括微生物(细菌、真菌和它们的组成部分),动物蛋白和低分子量化合物。最近研究提示有些引起EAA的暴露抗原是混合物,疾病并不总是由单一抗原所致。根据不同的职业接触和病因,EAA又有很多具体的疾病命名。农民肺(farmer's lung disease,FLD)是EAA的典型形式,是农民在农作中吸入霉干草中的嗜热放线菌或热吸水链霉菌孢子所致。表1列出了不同名称的EAA及相关的环境抗原和可能的病因。值得注意的是新的环境暴露抗原和疾病还在不断被认识,家庭环境暴露、爱好和娱乐活动相关的EAA是不应被忽视的问题。北京朝阳医院确诊的34例EAA中,30例(88.2%)是宠物饲养或嗜好者(鸽子22例,鹦鹉、猫、狗各2例,金丝雀、鸡各1例),经常接触化学有机物者2例(染发剂和甲苯二氰酸酯各1例)。蘑菇种植和制曲工各1例。
表1 外源性过敏性肺泡炎的常见类型和病因

随着对广泛存在的环境抗原认识,更加敏感的诊断手段的出现,越来越多的EAA被认识和诊断,因此近来流行病学研究提示EAA是仅次于特发性肺纤维化(IPF)和结节病的一种常见的间质性肺疾病。由于抗原暴露强度、频率和时间不一样,可能也存在疾病诊断标准不一致和认识不够的宿主因素,EAA在不同人群的患病率差异很大。在农作业工人中EAA症状的发生率远高于疾病的患病率。蘑菇工人中20%严重暴露者有症状;一项爱鸽俱乐部人员的调查显示鸽子饲养者肺(pigeon breeder's disease,PBD)的患病率是 8%~30%。通常情况下,环境暴露人群的EAA患病率为5%~15%。
80%~95%的EAA都是非吸烟人群。这可能是因为吸烟影响了血清抗体的形成,抑制肺脏的免疫反应,但是相关机制不是很清楚。虽然现行吸烟者患EAA的可能性小,但也不绝对。
EAA是环境抗原吸入引起的肺脏巨噬细胞-淋巴细胞性炎症和肉芽肿性疾病,发病机制主要涉及Ⅲ型和Ⅳ型(细胞)免疫反应。
1.Ⅲ型免疫反应
早初认为EAA是由免疫复合物介导的肺部疾病,其理论依据包括:①一般于暴露后4~8小时开始出现EAA症状;②有血清特异沉淀抗体;③病变肺组织中发现抗原、免疫球蛋白和补体;④免疫复合物刺激BAL细胞释放细胞因子增加,激活巨噬细胞释放细胞因子。
2.Ⅳ型(细胞)免疫反应
细胞免疫反应的特征是肉芽肿形成。EAA的肺组织病理学改变特点之一是淋巴细胞性肉芽肿性炎症,肉芽肿是亚急性期EAA的主要病理改变,而且抑制细胞免疫的制剂可以抑制实验性肉芽肿性肺炎。抗原吸入后刺激外周血淋巴细胞重新分布到肺脏,局部淋巴细胞增殖,以及淋巴细胞凋亡减少使得肺脏淋巴细胞增多。因此抗原刺激几天后,局部免疫反应转向T细胞为主的肺泡炎,淋巴细胞占60%~70%。在单核细胞因子,主要是巨噬细胞炎症蛋白-1α(MIP-1α)的激活下,幼稚巨噬细胞转化成上皮样细胞和多核巨细胞,形成肉芽肿。
抗原吸入诱发Ⅲ型和Ⅳ型免疫反应,同时启动一系列细胞-细胞因子反应,如巨噬细胞激活后,释放白介素-8(IL-8)、IL-1、IL-6、IL-12、MIP-1α、调节激活正常T细胞表达和分泌因子(RANTES)、肿瘤坏死因子(TNF-α)和转化生长因子(TGF-β);CD4+Th1淋巴细胞产生干扰素-γ(IFN-γ)。这些趋化因子或细胞因子进一步影响炎症细胞趋化、肉芽肿形成及肺纤维化产生。目前认为EAA以T细胞介导的细胞免疫反应为主,Th1细胞因子促进炎症产生和肉芽肿形成,Th2细胞因子则参与慢性EAA和肺纤维化的形成。
只有不到10%的常规暴露人群发病,大多数暴露人群仅有正常的抗体反应,提示人群易感性在EAA的发病中也具有一定作用。
总之,EAA是易感个体吸入微小抗原(通常<5μm)后引起的肺脏巨噬细胞-淋巴细胞性炎症并肉芽肿形成,然而,确切的免疫机制、个体易感性差异、炎症吸收和纤维化的机制有待进一步阐明。
EAA的特征性病理改变包括以淋巴细胞渗出为主的慢性间质性肺炎,细胞性细支气管炎(气道中心炎症)和散在分布的非干酪样坏死性小肉芽肿,但是依发病形式和所处的疾病阶段不同,组织病理学改变也有各自的特点。在急性和亚急性期主要是肺泡间隔和肺泡腔内有由淋巴细胞、浆细胞、肥大细胞等组成的炎性细胞渗出,呈现时相一致的以细支气管为中心的非特异性间质性肺炎(NSIP)改变,2/3的病例可以见到非干酪样坏死性肉芽肿,主要由上皮样组织细胞、多核巨细胞和淋巴细胞组成的一种松散的边界不清楚的小肉芽肿病变,通常单个存在于细支气管或邻近肺泡。肉芽肿一般于抗原暴露后3周左右形成,避免抗原接触后3~4个月内可消失。虽然急性暴露后早期可以见到中性粒细胞,但是中性粒细胞和嗜酸性粒细胞通常不明显。间质纤维化和蜂窝肺主要见于疾病晚期或慢性EAA。慢性EAA或停止抗原暴露后数年,细支气管炎和肉芽肿病变可能消失,遗留间质性炎症和纤维化,呈NSIP、闭塞性细支气管炎伴机化性肺炎(BOOP)和普通型间质性肺炎(UIP)样改变或气道中心性肺纤维化。因此,EAA可能代表一部分病理证实的NSIP、BOOP、UIP。急性、亚急性和慢性的病理改变可以重叠。
1.X线胸片
急性形式主要表现以双侧中下肺野分布为主的弥漫性分布的边界不清的结节影,斑片磨玻璃影或伴实变,病变倾向于下叶肺。在停止抗原暴露后4~6周急性期异常结节或磨玻璃影可以消失。因此急性发作缓解后的胸片可以无异常。影像学的变化与症状的关系不明显。亚急性主要是细线条和小结节形成的网结节影。慢性形式主要表现以上中肺野分布为主的结节、粗线条或网状影,疾病晚期还有肺容积减小、纵隔移位以及肺大疱形成或蜂窝肺。一些病例表现急性、亚急性和慢性改变的重合。罕见的异常包括胸腔积液、胸膜肥厚、肺部钙化、空洞、不张、局限性阴影(如钱样病变或肿块)以及胸内淋巴结增大。
2.胸部CT/HRCT
急性形式主要表现弥漫磨玻璃影。亚急性形式主要显示弥漫性分布的边界不清的小叶中心结节,斑片性磨玻璃样变,气体陷闭形成的马赛克(mosaic)征象。慢性形式主要表现小叶间隔和小叶内间质不规则增厚,蜂窝肺伴牵拉性支气管或细支气管扩张和肺大疱;蜂窝肺见于50%的慢性EAA。肺气肿主要见于下肺野,见于亚急性和慢性非吸烟者,可能与细支气管炎或阻塞有关。这种改变类似于IPF,不同的是前者的纤维化一般不影响肋膈角。轻度反应性纵隔淋巴结增大也比较常见。北京朝阳医院34例EAA的CT表现,2例急性分别表现弥漫磨玻璃改变和磨玻璃样变伴马赛克征;22例亚急性表现弥漫分布的小叶中心结节7/22例(31.8%),伴马赛克征4/22例(18.2%),弥漫分布的斑片磨玻璃影,伴马赛克征11/22例(50%)。慢性主要表现网格、蜂窝样变10/10例(100%),其中伴斑片磨玻璃改变、马赛克征和小叶中心结节改变各3例(图1、图2、图3、图4)。
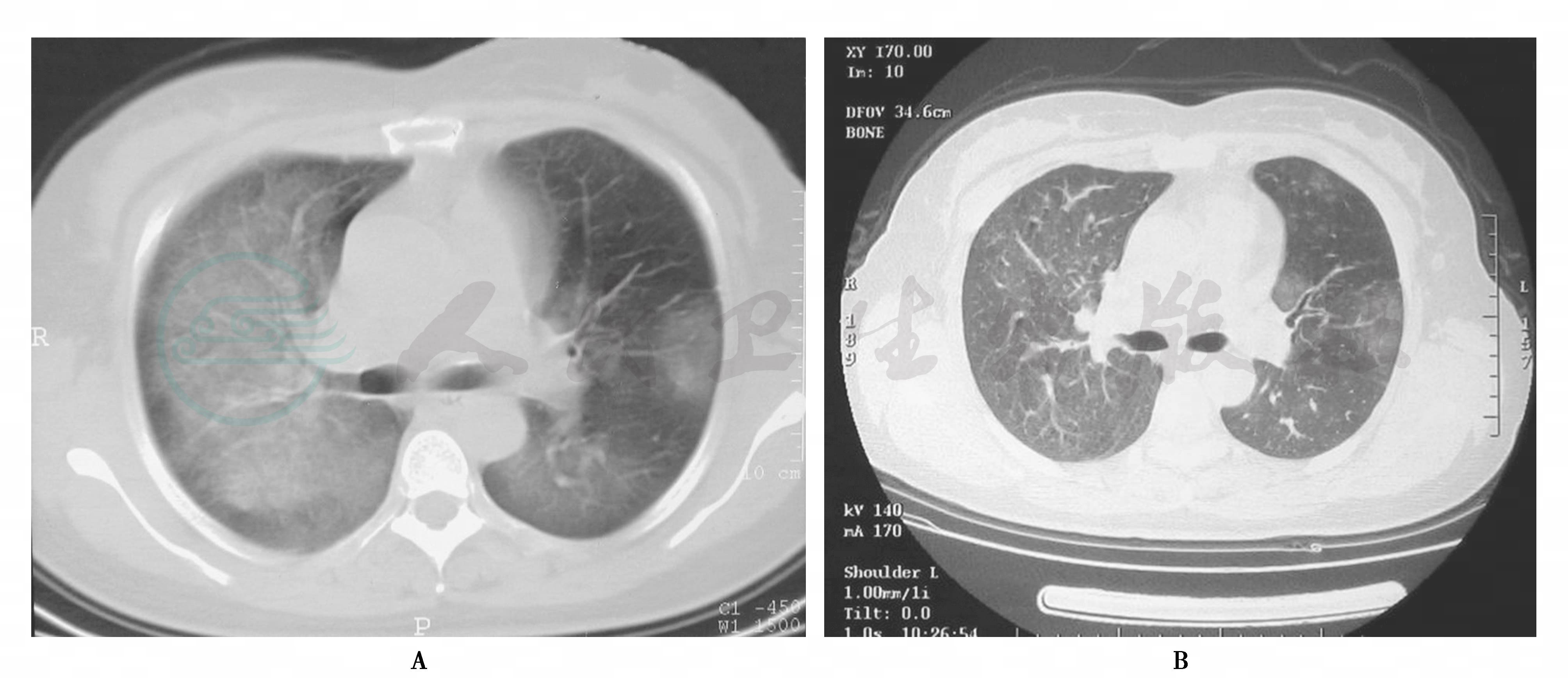
图1 急性外源性过敏性肺泡炎的影像学动态变化
女性患者,39岁,养宠物猫。咳嗽、呼吸困难1周。A.胸部CT显示双肺弥漫/片状磨玻璃影;B.脱离猫接触后10天复查胸部CT显示病变明显吸收

图2 亚急性外源性过敏性肺泡炎的影像和病理表现
女性患者,31岁,活动后呼吸困难1个月,家里养鸽子20只。A.胸片显示双肺弥漫性分布的边界不清的结节影,中下肺野病变更明显。B.胸部HRCT显示弥漫性分布的边界不清的模糊小结节影,沿小叶中心或细支气管周围分布。C.电视胸腔镜肺活检显示疏松肉芽肿和淋巴细胞性细支气管炎,HE×200

图3 慢性外源性过敏性肺泡炎肺CT及病理表现
男性患者,61岁,嗜养鸽子100只,共10年。活动后气短进行性加重3年,伴少许咳嗽。A.胸部HRCT显示弥散分布的斑片磨玻璃样变伴小叶间隔增厚,气体陷闭征及小叶中心分布的小结节影;B.胸腔镜肺活检组织病理显示肉芽肿、细支气管炎和成纤维细胞增生伴胶原沉积,HE×200

图4 亚急性外源性过敏性肺泡炎治疗前后肺CT变化
女性患者,22岁,活动后气短1个半月伴少许咳嗽,邻居养宠物狗,予以泼尼松治疗,疗程3个月。A.胸部HRCT显示斑片磨玻璃样变和肺泡过度充气交错形成马赛克(mosaic)征象;B.治疗后复查CT显示病变已经明显吸收
3.血液化验
急性EAA的外周血白细胞(中性粒细胞)一过性和轻度增高,红细胞沉降率(ESR)、C反应蛋白(CRP)也经常升高。外周血嗜酸性粒细胞和血清IgE正常。一些EAA患者血清可以检测到针对特异性抗原的沉淀抗体(IgG、IgM和IgA)。由于抗原准备尚没有标准化,因此很难确认阴性的意义,除非抗原用EAA患者或非EAA患者血清检验过,因此,商品EAA抗体组合试验阴性不能除外EAA的诊断。但是,血清特异性沉淀抗体阳性也见于无症状的抗原接触者,如30%~60%的无症状饲鸽者存在对鸽子抗原的抗体;2%~27%的农民的血清抗M.Faeni抗体。此外,停止暴露后血清沉淀抗体会消失,在停止抗原暴露后6年,50%的农民肺患者血清抗体转阴;50%的PBD或嗜鸟者肺在停止抗原暴露后2~3年,其血清沉淀抗体转阴。因此,这种特异抗体的存在只说明有过敏原接触史,并无诊断特异性,反过来抗体阴性也不能排除诊断。
4.肺功能试验
疾病早期可能仅表现弥散功能障碍,肺泡-动脉氧分压差(DA-aO2)增加和运动时低氧血症,随着疾病进展出现限制性通气功能障碍,肺容积减低,气流速度正常或增加,肺弹性回缩增加。也可以有轻度气道阻塞和气道阻力增加,这可能与细支气管炎或肺气肿有关。20%~40%的EAA患者存在非特异气道高反应性。5%~10%的EAA患者临床有哮喘发作。停止抗原暴露后,气道高反应性和哮喘减轻。北京朝阳医院的资料分析显示34例EAA患者中,97.1%有DLCO降低,73.5%限制性通气功能障碍,88.2%小气道病变,88.2%有低氧血症或呼吸衰竭。
5.支气管肺泡灌洗
当支气管肺泡灌洗(BAL)距离最后一次暴露超过5天,40%~80%的患者BALF中T淋巴细胞数呈现2~4倍的增加,尤其是CD8+细胞增加明显,导致CD4+/CD8+<1或正常,但是有时CD4+/CD8+>1或正常。这可能与暴露的形式,疾病的形式(急性或慢性)、BAL离最后一次暴露的时间有关,有些研究提示BALF中CD8+细胞的增加与肺纤维化负相关。CD4+细胞为主见于EAA的纤维化阶段。许多CD8+细胞表达CD57(细胞毒性细胞的标记)和CD25(IL-2受体)及其他活性标记,当抗原暴露持续存在,这些活性标记细胞增加。BALF的淋巴细胞与持续的抗原暴露有关,不提示疾病和疾病的预后。此外,肺泡巨噬细胞也呈激活状态。当在暴露后48小时内进行BAL或吸入抗原后的急性期BALF的中性粒细胞的比例可以呈中度增加,表现一过性的中性粒细胞性肺泡炎。肥大细胞时有增加。
根本的预防和治疗措施是脱离或避免抗原接触。改善作业卫生、室内通风和空气污染状况,降低职业性有机粉尘和环境抗原的吸入可以有效预防EAA的发生。单纯的轻微呼吸道症状在避免抗原接触后可以自发缓解,不必特殊治疗。但对于急性重症和慢性进展的患者则需要使用糖皮质激素,其近期疗效是肯定的,但是其远期疗效还没能确定。急性重症伴有明显的肺部渗出和低氧血症,经验性使用泼尼松30~60mg/d,1~2周或直到临床,影像学和肺功能明显改善后减量,疗程4~6周。亚急性经验性使用泼尼松30~60mg/d,2周后逐步减量,疗程3~6个月。如果是慢性,维持治疗时间可能需要更长。
如果在永久性影像或肺功能损害出现之前完全脱离抗原暴露,EAA的预后很好。但是如果持续暴露,10%~30%会进展成弥漫性肺纤维化、肺心病,甚至死亡。预后与EAA的表现形式和病理改变类型、抗原的种类以及暴露的性质不同等有关。病理表现为细胞型NSIP或BOOP样改变者的生存预后明显高于纤维化型NSIP或UIP样改变者。慢性病程或长期低水平暴露似乎也与不良预后有关。













