英文名称 :acute interstitial pneu⁃monia
1944年Hamman和Rich报道了以暴发起病、快速进展为呼吸功能衰竭并迅速死亡的4例患者。患者胸片表现为广泛的肺部弥漫性浸润影,病理检查中并无类似于细菌性肺炎的肺泡腔中大量炎性细胞的浸润,主要表现为肺间质中结缔组织的弥漫增生,将这种新的疾病命名为“急性弥漫性间质纤维化(acute diffuse interstitial fibrosis)”,即Hamman⁃Rich综合征。其后有相当长的时间内将其视为IPF的急性型。1986年Katzenstein等报道了8例与Hamman⁃Rich综合征相似的病例,组织病理学为弥漫性肺泡损伤(diffuse alveolar damage,DAD),主要特点为肺泡间隔增厚、水肿、炎性细胞浸润、成纤维细胞增生但不伴成熟的胶原沉积、广泛的肺泡损伤和透明膜形成,提出以急性间质性肺炎(acute interstitial pneu⁃monia,AIP)取代已使用多年的Hamman⁃Rich综合征等相关名词。在2002年ATS/ERS发表的特发性间质性肺炎分类中,将急性间质性肺炎纳入特发性间质性肺炎的范畴,对其相应的临床⁃放射⁃病理学进行了定义。2013年发布的IIPs分类更新中,AIP列为主要IIPs之一。
确切的患病率和发病率尚不清楚。在外科肺活检组织学诊断的IIP中,AIP不到2%。有限的病例系列资料提示,AIP平均发病年龄为50岁,无性别差异,与吸烟无相关性,也没有明确的致病危险因素。AIP的确切发病机制不清楚,目前认为肺内多形核中性粒细胞释放毒性氧物质和蛋白酶引起急性肺损伤。
AIP病理改变为弥漫性肺泡损伤,可分为急性期(亦称渗出期)和机化期(亦称增殖期)。但在同一标本中两期之间的病理表现常有交叉,与标本在具体病程中获得时间有关。
渗出期最显著的病理特点为肺泡腔内透明膜形成。早期肺泡隔的水肿和肺泡腔内出血,同时可见肺泡上皮和上皮基底膜的损伤,炎性细胞进入肺泡腔内,在受损的肺泡壁上可见Ⅱ型肺泡上皮细胞增生并替代Ⅰ型肺泡上皮,可见灶状分布的由脱落上皮细胞和纤维蛋白所构成的透明膜充填在肺泡腔内(图1,图2),另可见此期在肺泡腔内逐渐可见成纤维细胞成分,进而导致肺泡腔内纤维化。
机化(增生)期:可有急性期和机化期交叉的病理表现(图3),但此期最显著的病理特点为肺间质中的肌成纤维细胞增生(图4),肺泡隔呈现纤维化并有显著的肺泡隔增厚(图5),透明膜被吸收,肺泡修复,这些改变在1/3以上病例中可成为主要病理特征。在95%的患者有急性肺损伤的其他表现如内皮损伤、小动脉血栓形成和细支气管鳞状上皮化生等。在机化的形成过程中,偶尔可见类似OP的组织学变化。机化期的晚期,残存的肺泡形状大小不一,或呈裂隙状或异常扩张(见图4),最终导致肺结构破坏、扭曲及蜂窝肺形成。
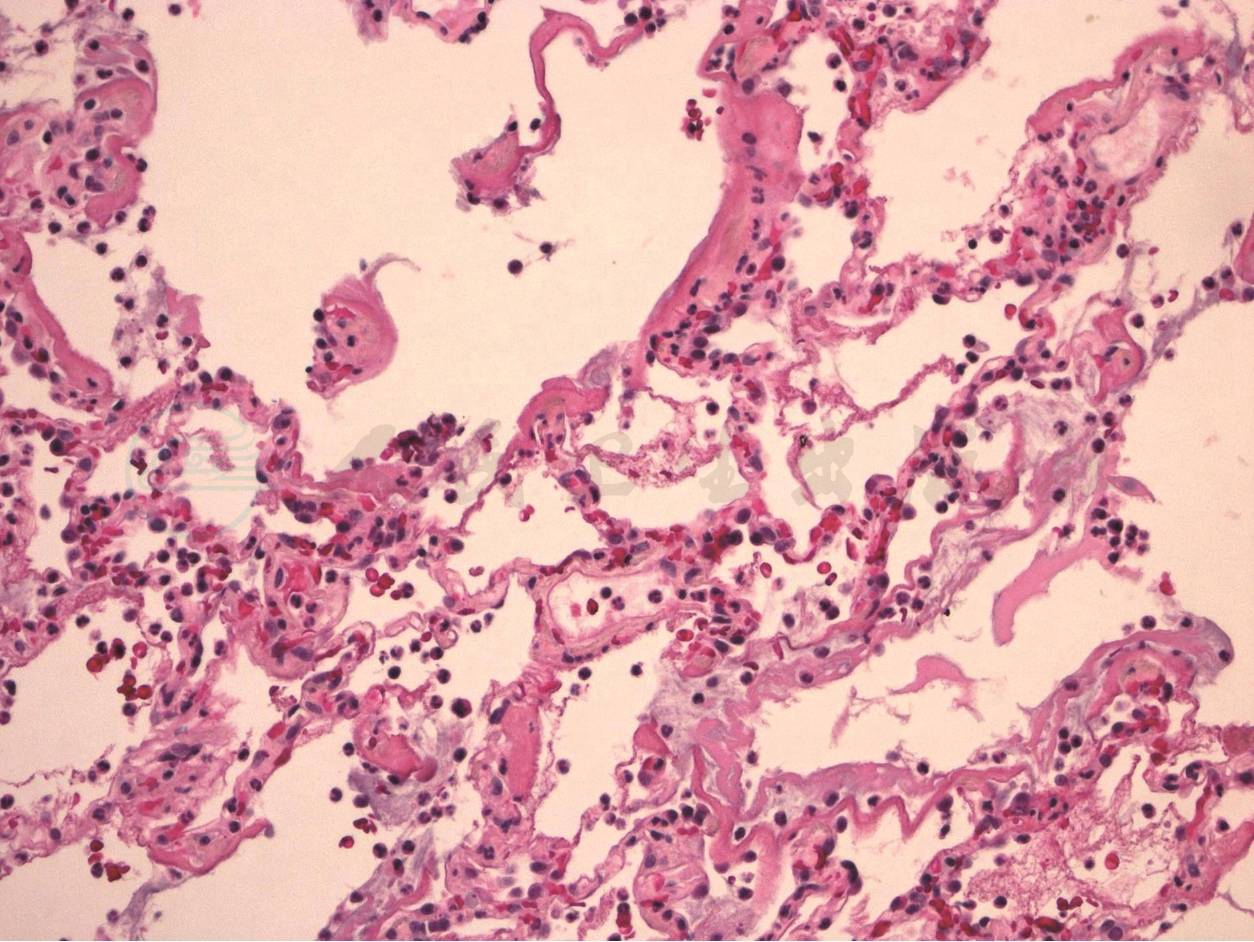
图1 弥漫性肺泡损伤渗出期
病理示肺泡隔毛细血管明显充血,少量中性白细胞、淋巴细胞浸润,部分肺泡腔可见透明膜形成,HE,高倍放大
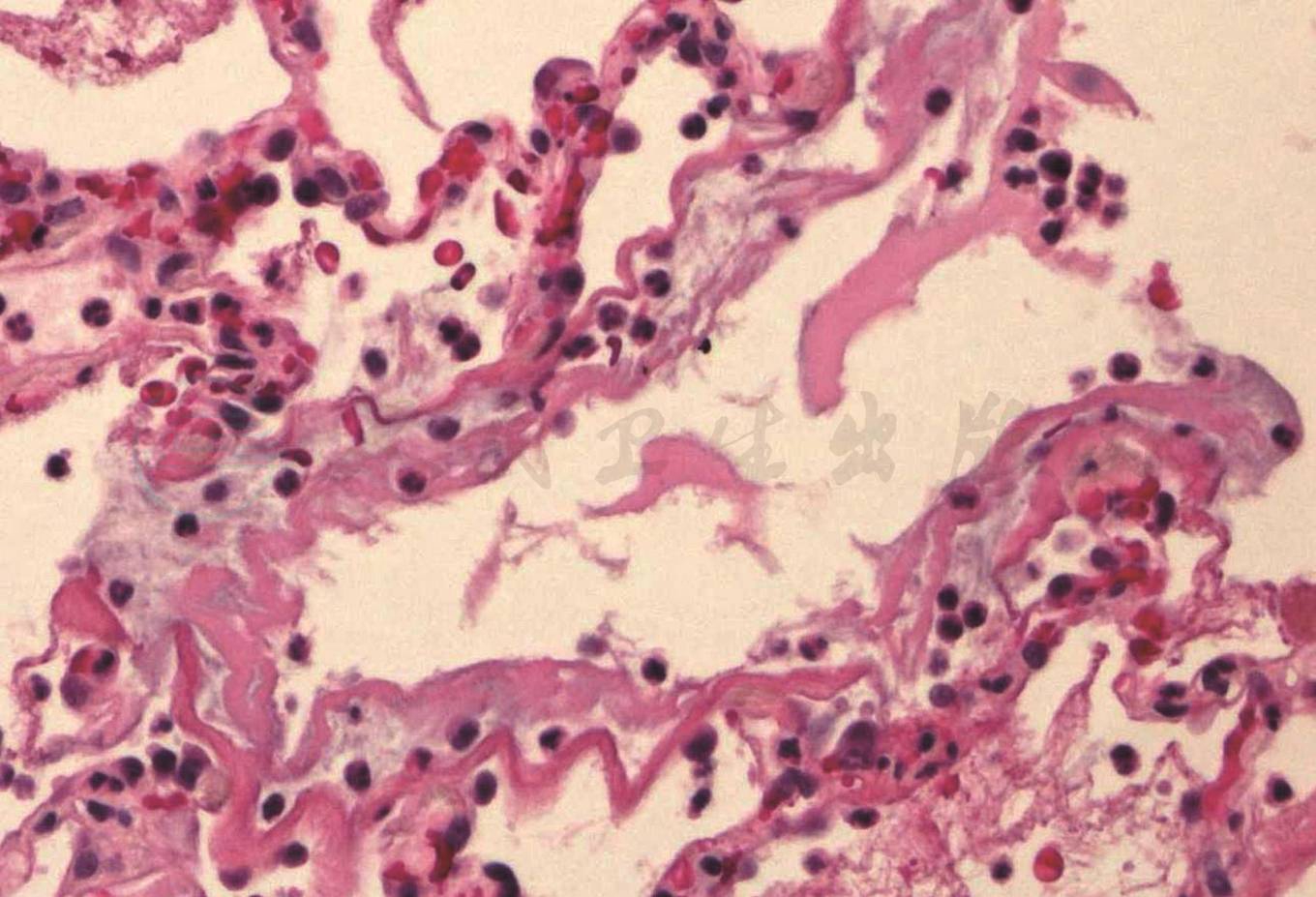
图2 弥漫性肺泡损伤渗出期
病理示嗜伊红透明膜位于肺泡腔周围,黏附在肺泡壁,HE,高倍放大
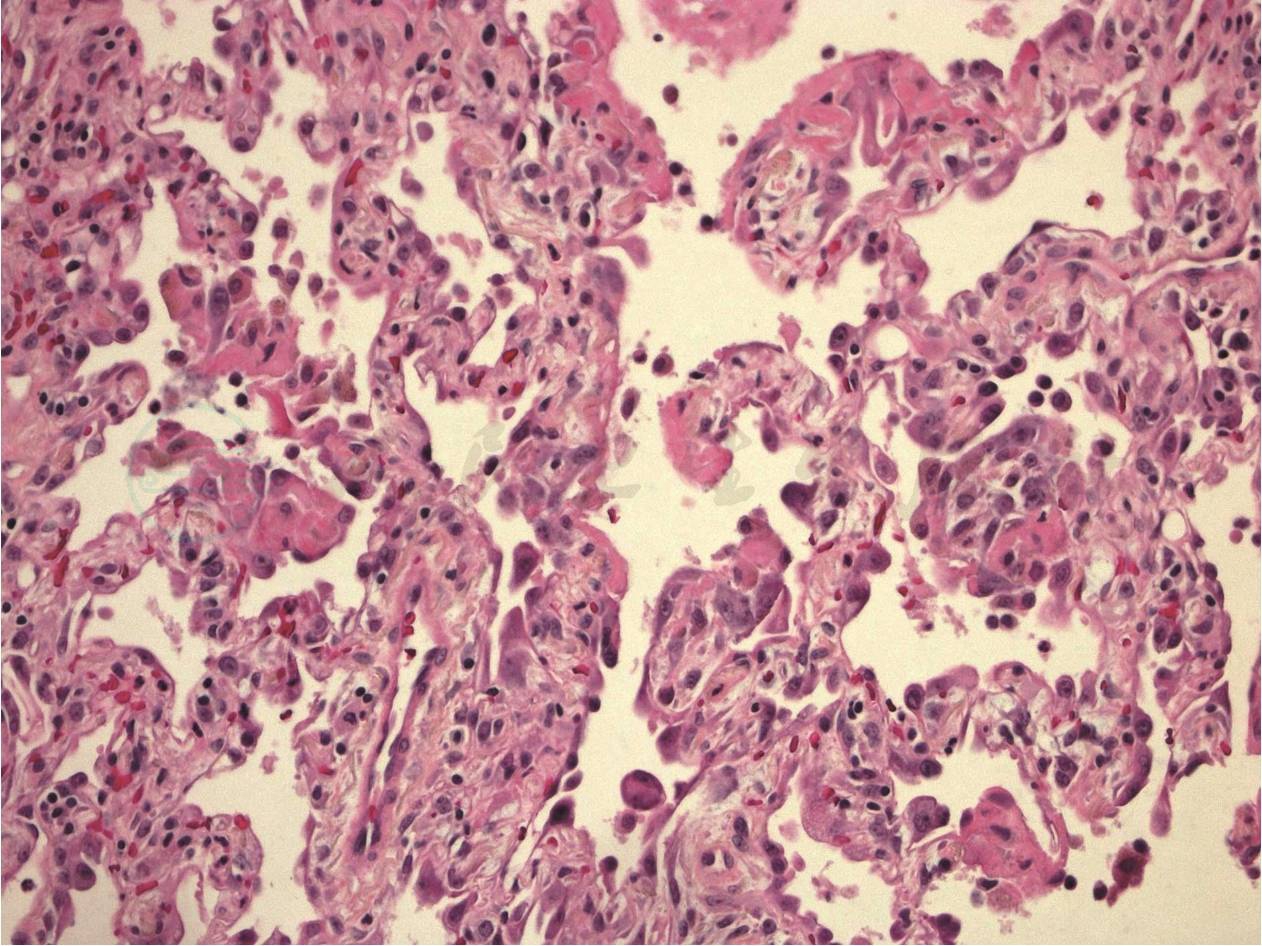
图3 渗出期和机化期交叉病理表现
病理示肺泡隔弥漫增宽,其内纤维组织、纤维基质增多和炎症细胞浸润,部分肺泡腔可见透明膜形成,HE,高倍放大
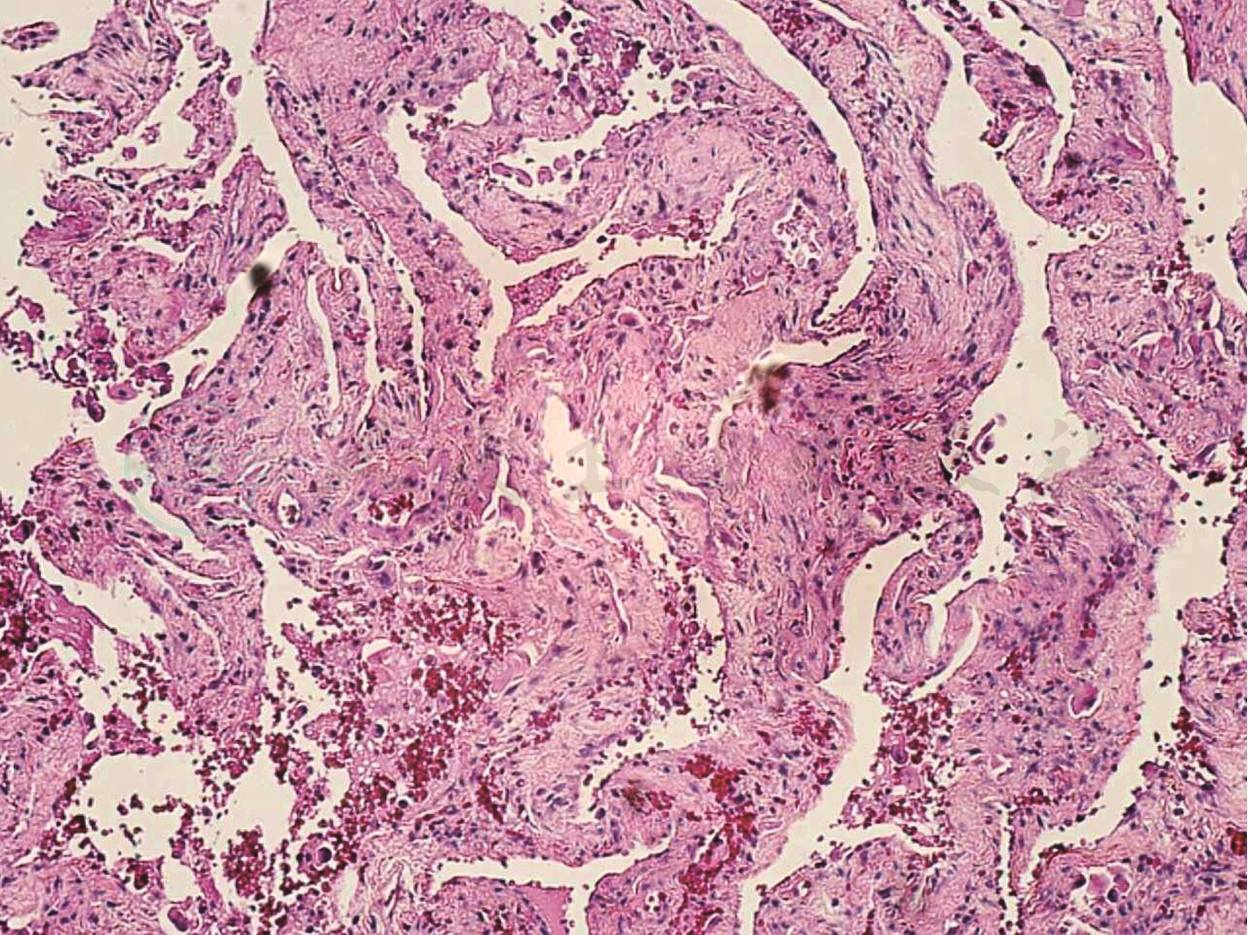
图4 弥漫性肺泡损伤机化期
病理示肺泡结构异常,肺泡腔形状大小不一,呈裂隙状或异常扩张,肺泡隔明显增厚,纤维组织增生,并有胶原纤维沉积趋势,HE,高倍放大
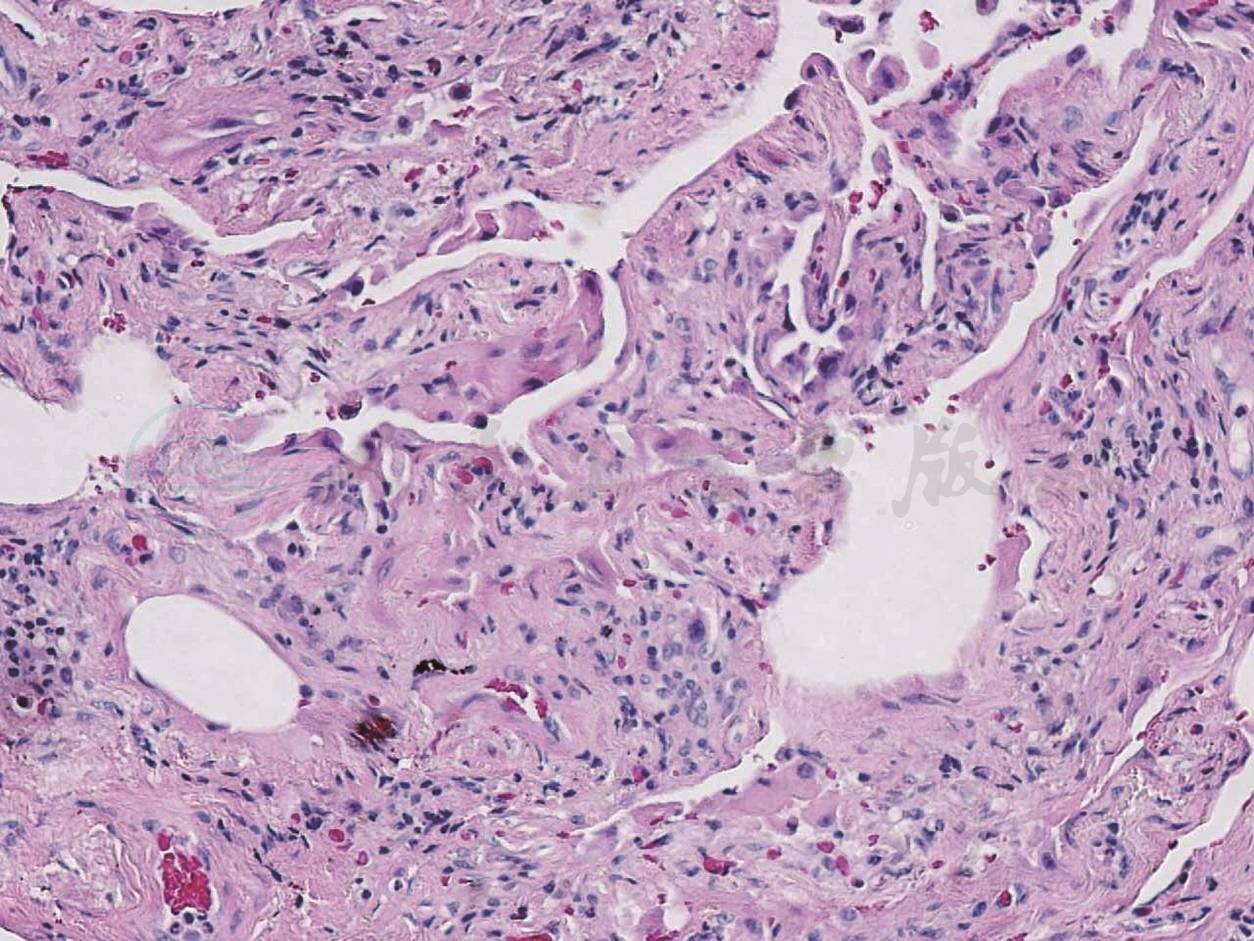
图5 弥漫性肺泡损伤机化期
病理示肺泡隔增厚,纤维母细胞增生明显,Ⅱ型肺泡上皮细胞增生,HE,高倍放大
常规的血液学检查无特异性。支气管肺泡灌洗液(BALF)中细胞总数增加,血细胞和巨噬细胞内含铁血黄素提示肺出血,中性粒细胞百分比增加(>50%),淋巴细胞百分比偶尔会增加,有时可发现反应性Ⅱ型肺泡上皮细胞,不易和肿瘤细胞鉴别,偶见透明膜碎片。BAL可将AIP与下列急性病变鉴别开来:①弥漫性肺泡出血:血性分泌物,红细胞和内含铁血黄素的巨噬细胞;②急性嗜酸性粒细胞性肺炎:嗜酸性粒细胞明显升高;③药物所致的肺炎:CD8+T淋巴细胞增多,泡沫样巨噬细胞;④生长迅速的肿瘤:见肿瘤细胞;⑤感染所致的急性肺损伤:感染的临床表现,微生物学培养阳性。经支气管肺活检确诊价值有限,但能帮助缩小鉴别诊断范围。
肺功能检查:所有患者均有限制性通气障碍和DLCO减低,血气分析示低氧血症。
一、胸部影像学表现
(一)X线胸片
早期部分患者的胸片正常。多数患者胸片表现为双下肺野散在或对称分布的点片状、斑片状及大片状气腔实变或磨玻璃样阴影(图6),此时与支气管肺炎不易鉴别。随病情进展,双肺出现不对称的弥漫性网状、条索状及斑点状浸润性阴影,并逐渐扩展至中上肺野,以外带明显(图7,图8),偶见气胸、胸腔积液及胸膜增厚。
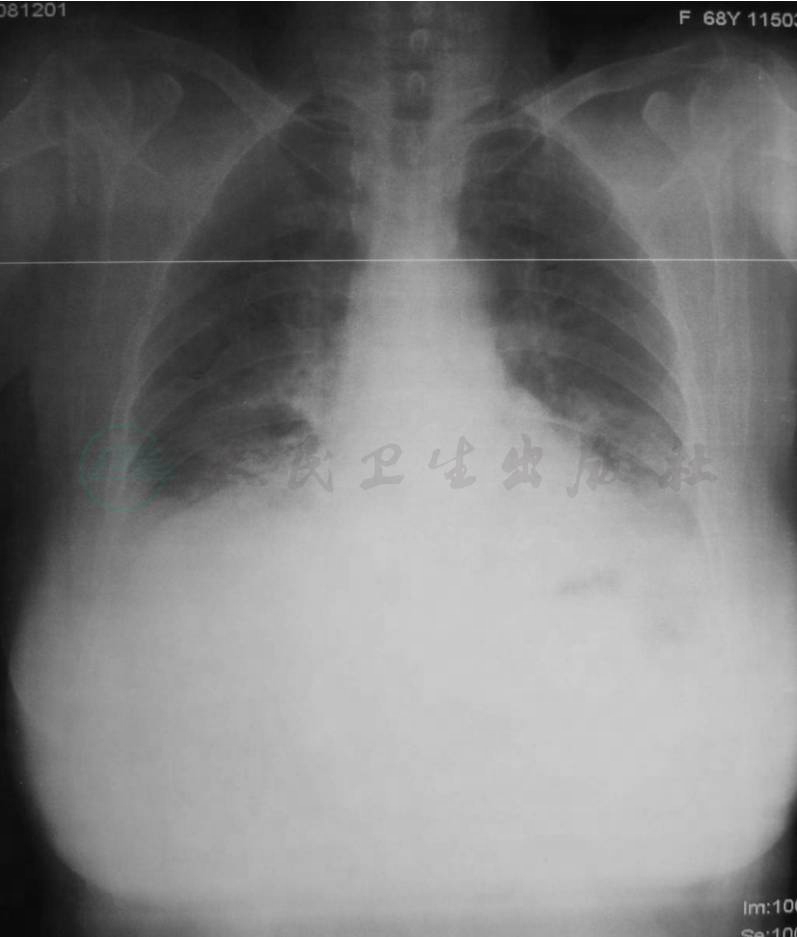
图6 AIP
X线胸片示两肺下野斑片状磨玻璃影
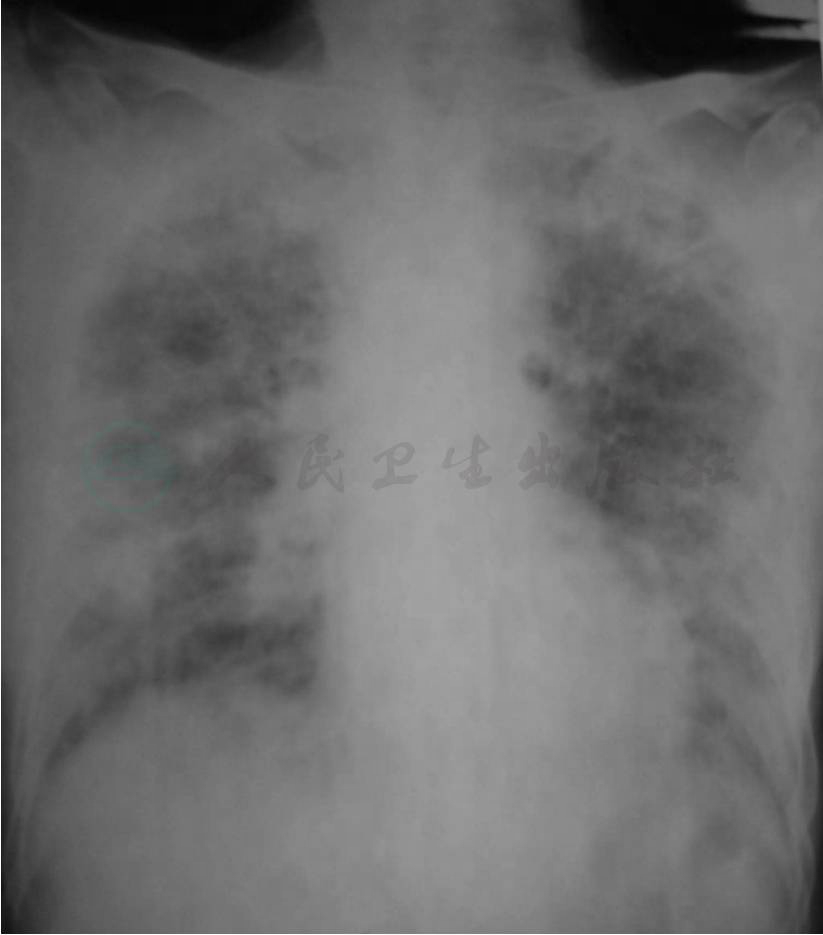
图7 AIP
X线胸片示两肺弥漫性分布的磨玻璃影和斑片状实变影
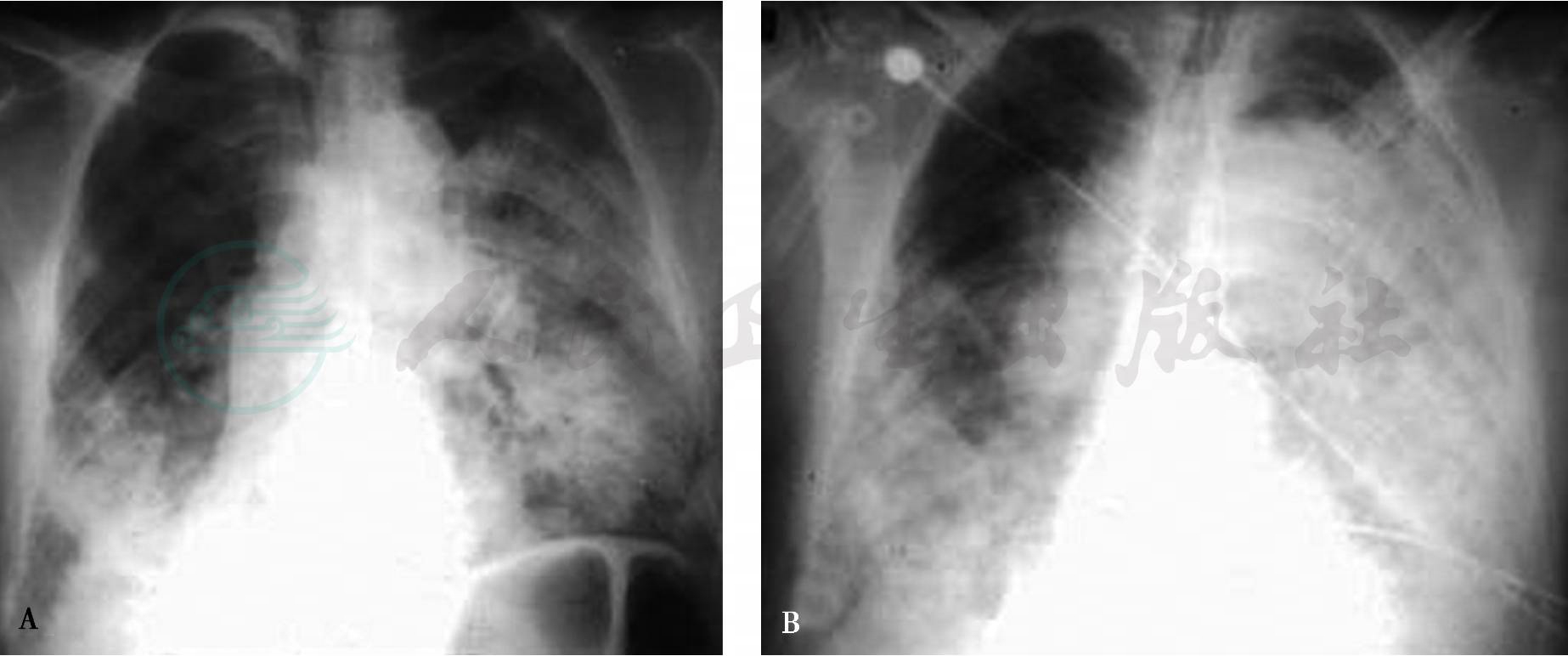
图8 AIP胸片的演变
AƱX线胸片示右肺下野斑点状及斑片状实变阴影,左肺中下野大片状阴影,边界不清;BƱ7天后,X线胸片示两肺实变阴影范围明显扩大
(二)胸部高分辨率CT
胸部CT影像学的具体病变与病程有关。已报道AIP的HRCT病变有磨玻璃影(100%),牵拉性支气管扩张(100%),实变影(92%),支气管血管束增粗(86%),小叶间隔增厚(89%),结节影(86%),蜂窝影(14%),肺结构扭曲(100%)等。以上单一HRCT表现并不具有诊断意义,但对HRCT的病变及分布特点进行综合的分析,同时与恰当的临床背景相结合,能提示AIP的诊断。
AIP发病早期(1~7天),HRCT病变阴影的密度从磨玻璃到实变影(图9至图11),呈弥漫或片状分布,常对称性出现,肺外周及下叶背部的病变较重(见图9),肺容积正常或减少。进展为纤维化期时可出现网状影,伴有肺间质结构紊乱,牵拉性支气管扩张和轻度蜂窝肺。
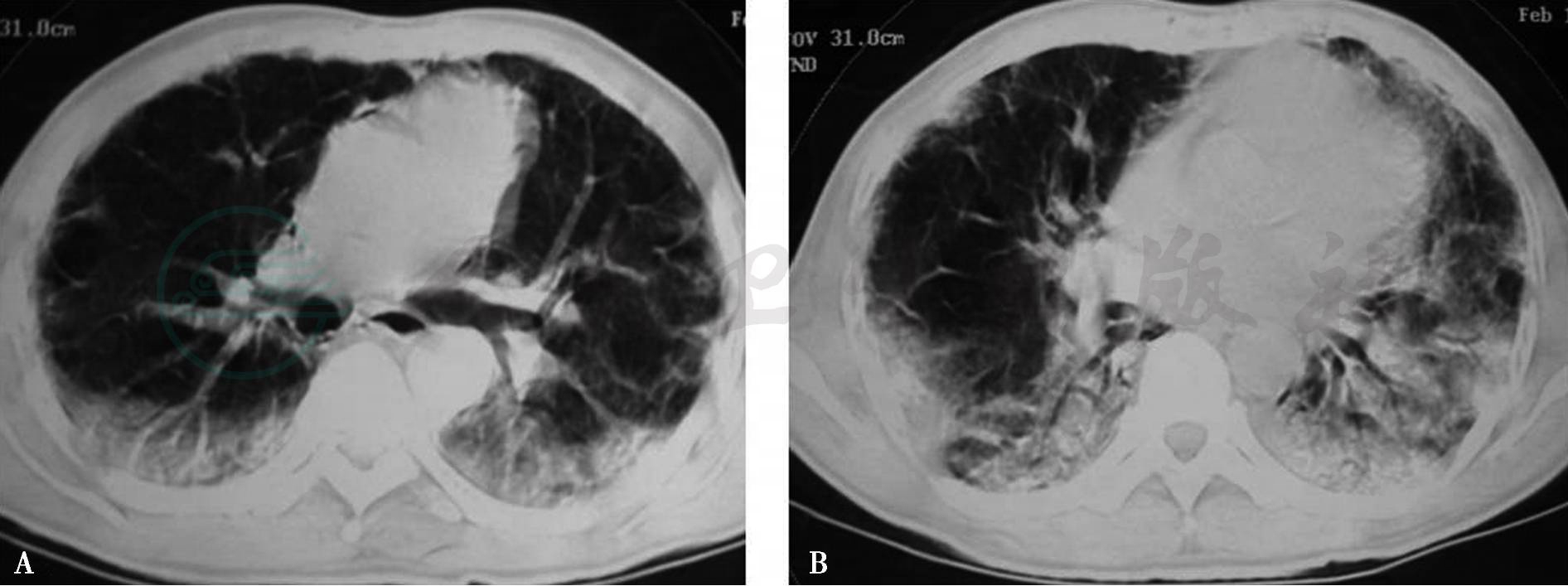
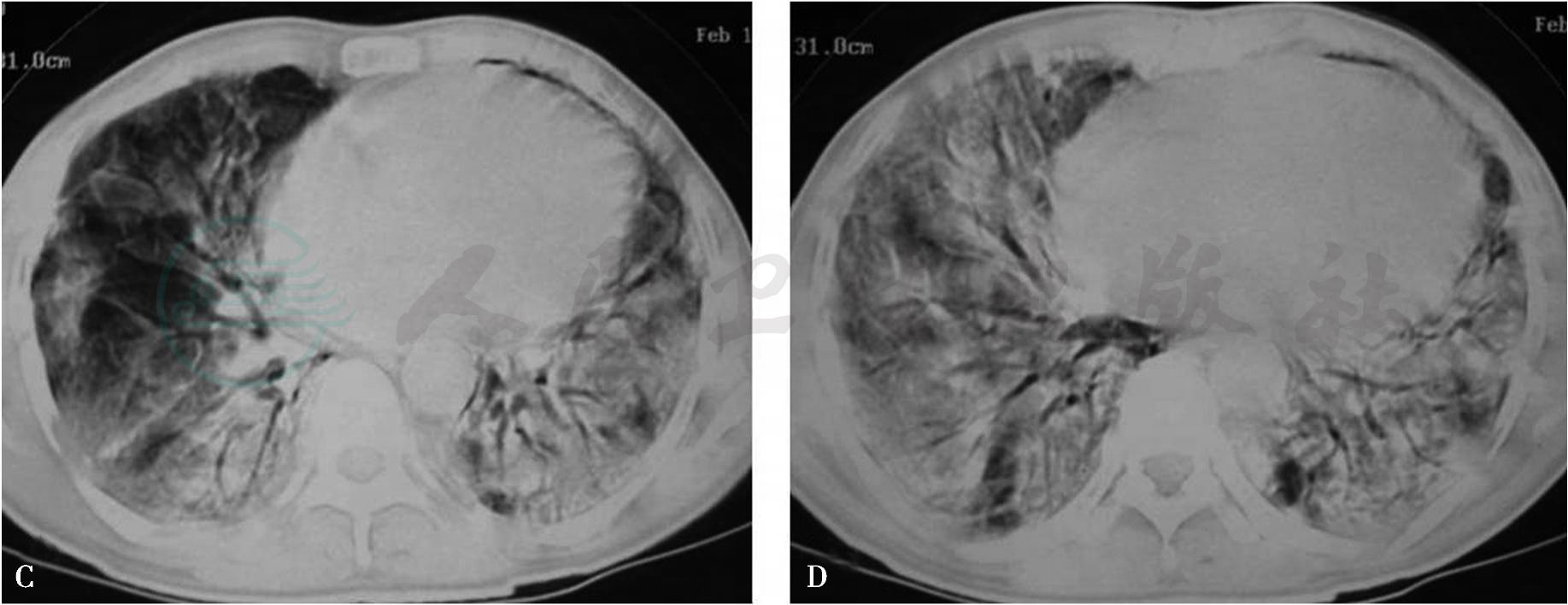
图9 急性间质性肺炎
胸部CT示两肺弥漫性气腔实变影以胸膜下和下肺为主分布,部分融合形成大片实变影,边缘少量磨玻璃影
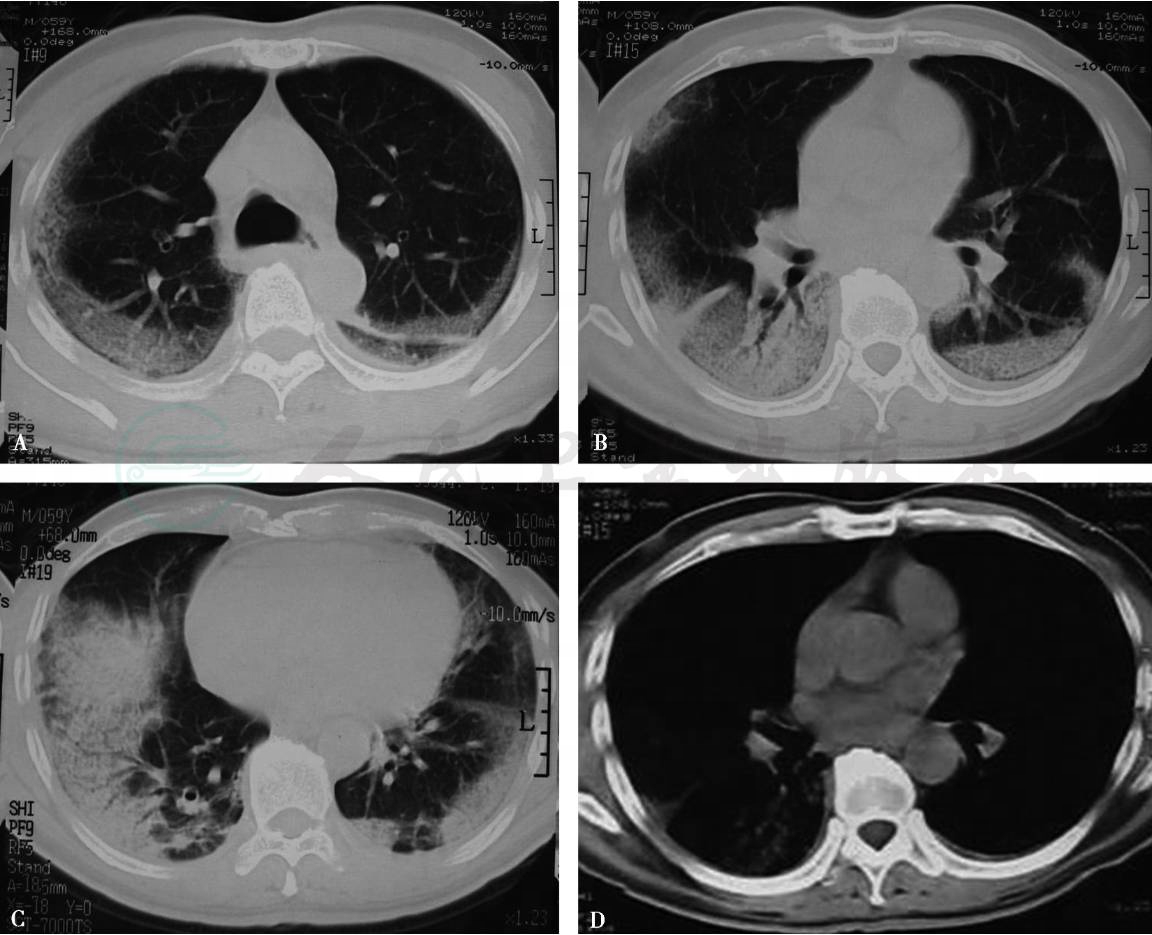
图10 急性间质性肺炎
AƱCT肺窗气管层面示胸膜下分布的磨玻璃影及胸腔积液;BƱCT肺窗中叶层面示双肺胸膜下弥漫性分布的实变影及磨玻璃影,右下叶见牵拉性支气管扩张;CƱCT肺窗心室层面示胸膜下弥漫性分布的实变影及磨玻璃影;DƱCT纵隔窗示双侧胸膜增厚,右下肺少量实变影
Ichikado等比较14例AIP病理结果与HRCT的关系,发现:①在渗出期,会有部分残存的正常肺组织影像接近阴影区〔指磨玻璃样变和(或)实变区〕或存在于阴影区之中;不论是何种阴影表现,均不伴有支气管扩张影像的出现;②在增殖期及纤维化期,磨玻璃样变和实变区内均伴有支气管扩张影像的出现(图11⁃11)。当HRCT出现支气管牵拉性支气管扩张,预示着渗出期将尽,而某种程度的机化业已出现。
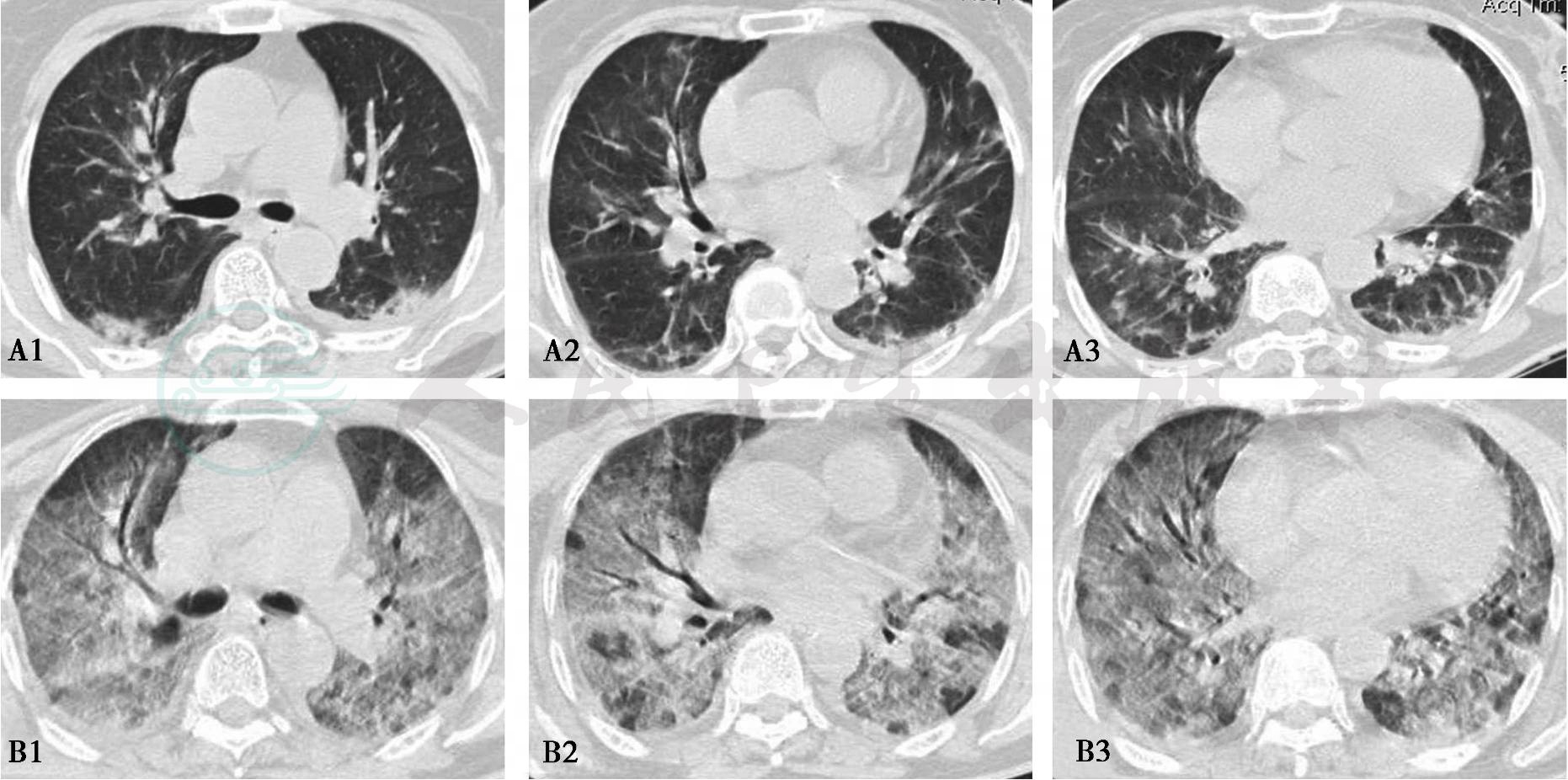
图11 AIP病情进展
起病初胸部CT(A1~A3)示两肺斑片状的气腔实变影及磨玻璃影,少量胸腔积液;10天后胸部CT示病变进展(B1~B3),两肺弥漫性的磨玻璃影,牵拉性支气管扩张
病程短,以磨玻璃影和/或实变阴影并存病变为主,并短期内出现牵拉性支气管和细支气管扩张,病变进行扩大(见图11),是AIP较具特征性的胸部CT表现,提示该病可能。
无特异性的治疗手段,主要是对症支持治疗及机械通气。糖皮质激素是常用的治疗药物,可试用激素冲击疗法:静脉注射甲泼尼龙500~1000mg/d,持续3~5天,其后改为80~120mg/d静脉注射,病情稳定后改为口服。还可联合运用免疫抑制剂,如环磷酰胺和长春新碱等,但效果并不肯定。
发病后1~2个月内病死率为50%,发病后存活者10%~50%,存活较前有所改善,可能与重危监护机械通气技术进步有关。有一半的存活患者演变为慢性间质性肺病,逐渐进展为肺纤维化。磨玻璃影、实变阴影、牵拉性支气管和细支气管扩张的范围与预后有关。血肌酐升高和血细胞比容减少提示预后不良。













