英文名称 :biliary hamartoma
中文别名 :von Meyenberg综合征
通常认为胆管错构瘤是由胆管板异常引起的一大类疾病中的一种。1906年Moschowitz首先报道此类疾病,认为是一种肝内胆管变异。1918年von Meyenberg将其定义为胆管错构瘤,因此本病也被称为von Meyenberg综合征。大多数无临床症状,仅在体检行影像学检查或尸检时偶然发现。也会引起门静脉高压,但少见。肾脏髓质会出现海绵样改变。胆管错构瘤可单独出现,也可同时合并其他疾病,如Caroli病、先天性肝纤维化、染色体显性遗传的多囊性肾病或多囊性肝病。临床上要注意与肝脏转移瘤进行鉴别诊断。
对于常染色体显性遗传性多囊性肾病和肝病来说,目前普遍认为胆管错构瘤是肝囊肿发病的起因。对于不伴纤维囊性疾病的胆管错构瘤,自然病程尚不清楚。但是有一些关于其癌变的病例报道,恶变的原因主要有两个:①胆汁淤积;②与胆汁内致癌因素接触时间长。很少发展为肝硬化。通过对标本进行组织学检查,发现胆管错构瘤是从过度增生或腺瘤样变发展为原位癌的逐步恶变的。腺瘤样变有两种形式:增生的腺体结构形成结节;管状结构围绕肝结节形成偏心或同心的肿瘤样增殖。
胆管错构瘤体积小,直径<0.5cm,外观呈灰白色或绿色,散在分布于肝脏内。显微镜下,病灶境界清楚,圆形或不规则形,汇管区多见。胆管错构瘤是由许多数目不等的扩张的胆管构成,内衬矮柱状或立方上皮,管腔内含浓缩的胆汁,常位于成熟的胶原基质内(图1)。连续切片检查发现,一个单位内的胆管腔是相通的。部分胆管结构内可见水螅样突出突向管腔内,部分胆管结构中心为结缔组织,外周为上皮细胞。通常胆管错构瘤内的胆管结构与其他胆管并不相通,但是经过对胆管错构瘤进行详细的重建之后证实它们是相通的。
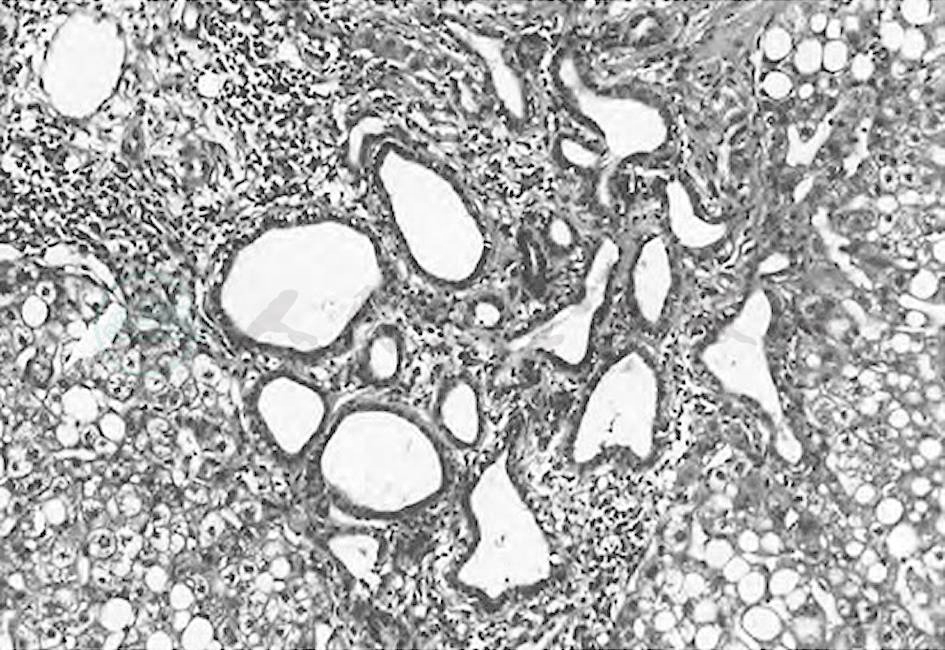
图1 错构瘤
多个内衬立方上皮的胆管腔位于成熟的纤维组织内
胆管错构瘤的形态提示它可能是小的位于外周的小叶间胆管的胆管板畸形形成的部分纤维化遗迹。胚胎时期,肝内胆管是由肝门区开始逐渐发育至远端的,因此那些影响胆管板重建的因素主要发生在肝内胆管胚胎发育的后期。胆管错构瘤常常合并其他胆管板发育异常的疾病,如Caroli病、先天性肝纤维化、多囊性疾病。Redston和Wanless对 2843个尸检肝脏切片标本进行研究后发现,胆管错构瘤在成人和儿童中的患病率分别是5.6%和0.9%,但是对于成人多囊性肾病和肝病患者来说,胆管错构瘤患病率分别为97%和88%。由于仅有11%的胆管错构瘤患者同时合并多囊性肾病,因此多囊性肾病并不是胆管错构瘤发病的唯一因素,可能还有遗传、感染和缺血等因素。
Thommesen对2000个肝穿标本进行研究后发现12份胆管错构瘤阳性标本,发病率为0.6%。Thommesen同样对尸检标本也进行了研究,发现胆管错构瘤发病率为2.8%。
胆管错构瘤影像学表现多样不一,可为1~2个边界清楚的病灶,也可为多个大小不等直径2~10mm的病灶。
超声检查可见低回声、高回声或混合回声结构,这种多样性表现可能与胆管错构瘤的构成成分有关,既有扩张的胆管,也有纤维胶原基质成分。现认为多个小的彗星尾状回声是胆管错构瘤的一个特征性表现,具有很高的诊断价值。超声图像上也可见到直径至20mm表现为无回声区的囊肿。但是超声检查对体积小的胆管错构瘤诊断价值比较低。
对于胆管错构瘤,CT增强扫描的价值高于平扫检查。其在CT检查上常常表现为多个小的低密度病灶,直径大约为0.5~1.0cm,由于部分病灶在CT平扫时显示不清,仅在增强扫描时才能发现,因此增强扫描时病灶数目增多,绝大多数不强化,偶见均匀强化者。CT增强扫描还可发现部分病灶邻近门静脉分支,肝静脉分支旁少见。
MRI检查时,胆管错构瘤表现为T1加权像上低于肝实质密度,T2加权像上明显高于肝实质密度近似水密度的病灶,见图2。MRCP对于显示肝内外胆管畸形、肝囊肿、胆管错构瘤的价值高于CT和MRI。除了很好的显示病灶数目、形态之外,MRCP还能进一步明确病灶是否与肝内胆管相通,是否合并其他胆管畸形。尤其是静脉注射造影剂Mn-DPDP后,能更加证实胆管错构瘤与肝内胆管是否相通。但是胆管错构瘤在增强MRI上的表现仍有很大争议,一些学者认为应用钆(gadolinium)时,病灶无强化;一些学者认为病灶有均匀强化,或者边缘强化,边缘强化考虑为病灶周围受压的肝实质。有时,胆管错构瘤表现为附壁结节,T2加权像上为中等强度信号,延迟期时信号增强。
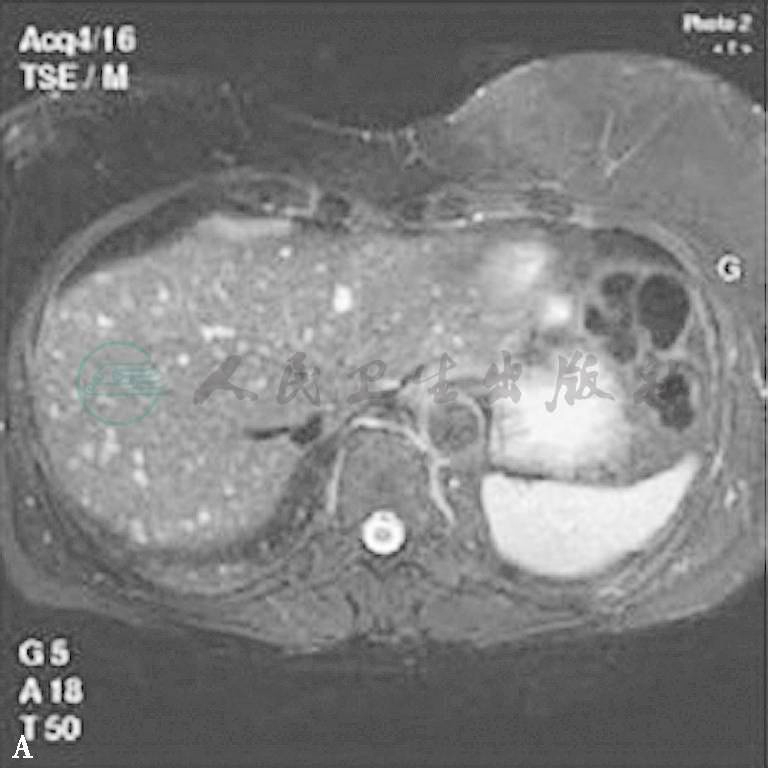
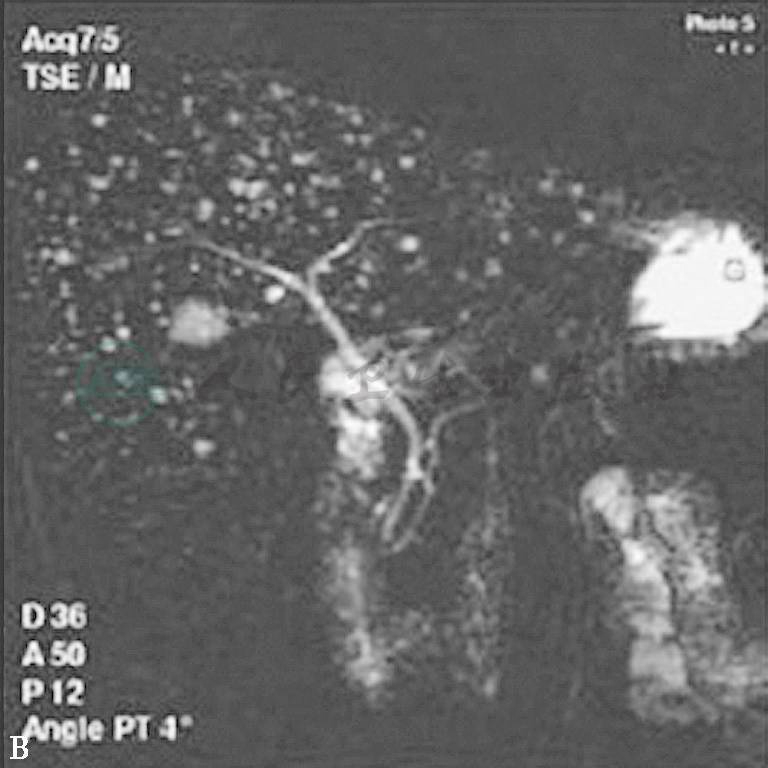
图2 胆管错构瘤的MRI图像
在T2加权像上呈高信号













