英文名称 :syringomyelia
脊髓空洞症(syringomyelia)是一种慢性进行性脊髓疾病,病变多位于颈髓,亦可累及延髓,称为延髓空洞症(syringobulbia)。脊髓空洞症与延髓空洞症可单独发生或并发,典型临床表现为节段性分离性感觉障碍、病变节段支配区肌萎缩及营养障碍等。
原因未明,多数学者认为脊(延)髓空洞症不是一种单独病因所引起的一种独立疾病,而是多种致病因素所致的综合征。
1.先天性发育异常
本病常合并小脑扁桃体下疝、脊柱裂、脑积水、颈肋、弓形足等畸形,故认为脊髓空洞症是脊髓先天性发育异常。有人认为是由于胚胎期脊髓神经管闭合不全或脊髓内先天性神经胶质增生导致脊髓中心变性所致。
2.脑脊液动力学异常
颈枕区先天性异常影响脑脊液自第四脑室进入蛛网膜下腔,脑室压力搏动性增高,不断冲击脊髓中央管使之逐渐扩大,导致与中央管相通的交通型脊髓空洞症。
3.血液循环异常
认为脊髓血管畸形、脊髓损伤、脊髓炎伴中央管软化扩张及蛛网膜炎等引起脊髓血液循环异常,产生脊髓缺血、坏死、液化形成空洞。
根据Barnett的分型,临床上可将脊髓空洞症分为四型:
1.脊髓空洞伴第四脑室正中孔堵塞和中央管扩大 合并Ⅰ型Chiari畸形或由后颅窝囊肿、肿瘤、蛛网膜炎等所致第四脑室正中孔阻塞。
2.特发性脊髓空洞症。
3.继发性脊髓空洞症 脊髓肿瘤、外伤、脊髓蛛网膜炎和硬脊膜炎所致。
4.单纯性脊髓积水或伴脑积水。
脊髓外形呈梭形膨大或萎缩变细,基本病变是空洞形成和胶质增生。空洞壁不规则,由环形排列的胶质细胞及纤维组成。空洞内的清亮液体成分与脑脊液相似,若为黄色液体提示蛋白含量增高。空洞由颈髓向胸髓或延髓扩展常见,腰髓空洞较少见,偶有多发空洞互不相通。病变多首先侵犯灰质前连合,对称或不对称的向后角和前角扩展。延髓空洞多呈单侧纵裂状,可累及内侧丘系交叉纤维、舌下神经核及迷走神经核。陈旧性空洞可见周围胶质增生形成1~2mm厚致密囊壁,空洞周围有时可见管壁异常透明变性的血管。
1.脑脊液检查
常无特征性改变,较大空洞可引起椎管部分梗阻和脑脊液蛋白含量增高。
2.影像学检查
(1)X线片:
有助于发现骨骼畸形,如脊柱侧突、隐性脊柱裂、颈枕区畸形和Charcot关节等。
(2)延迟脊髓CT扫描(DMCT):
即在蛛网膜下腔注入水溶性造影剂,在注射后6小时、12小时、18小时、24小时后分别进行脊髓CT检查,可清晰显示出高密度的空洞影像。
(3)MRI:
矢状位图像可清晰显示空洞的位置、大小、范围以及是否合并Arnold-Chiari畸形(图1)等,是确诊本病的首选方法,有助于选择手术适应证和设计手术方案。
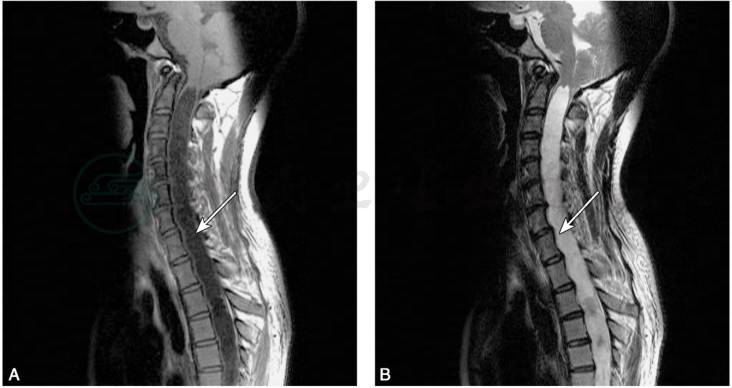
图1 脊髓空洞症MRI表现
A.T1加权像;B.T2加权像
本病进展缓慢,常可迁延数十年之久。目前尚无特效疗法。
1.对症治疗
可给予B族维生素、ATP、辅酶A、肌苷等;有疼痛者可给予镇痛剂;痛觉缺失者应防止外伤、烫伤或冻伤;防止关节挛缩,辅助按摩等。
2.手术治疗
较大空洞伴椎管梗阻可行上颈段椎板切除减压术,合并颈枕区畸形及小脑扁桃体下疝可行枕骨下减压,手术矫治颅骨及神经组织畸形。继发于创伤、感染的脊髓空洞及张力性空洞可行空洞-蛛网膜下腔分流术。合并Arnold-Chiari畸形的患者应先考虑脑脊液分流,部分患者术后症状可有所改善;脊髓内肿瘤所致空洞可行肿瘤切除术;囊性空洞行减压术后压力可暂时解除,但常见复发。
3.放射治疗
疗效不肯定,已很少应用。可试用放射性核素131I疗法(口服或椎管内注射)。













