英文名称 :pregnancy-associated thrombocytopenia
血小板减少是妊娠期常见的合并症,总发生率约为7%~10%,包括孕前诊断及妊娠期首次诊断者。妊娠期血小板减少的诊断标准尚存在争议,欧美国家多采用血小板计数<150×109/L为诊断标准,而国际血小板减少工作组则定义为血小板计数<100×109/L。我国目前采用血小板计数<100×109/L为妊娠期血小板减少的诊断标准。妊娠期血小板减少病因多样,不同病因对母儿结局影响不同。在除外继发性、药物性、先天性血小板减少外,其主要病因为妊娠期血小板减少症(gestational thrombocytopenia,GT)及原发免疫性血小板减少症(primary immune thrombocytopenia,ITP)。由于严重血小板减少潜在的出血风险,因此,孕期必要的治疗以维持安全的血小板水平可避免母体严重出血事件发生,维持妊娠。
目前有文献将妊娠期血小板减少分为孤立性血小板减少及血小板减少伴系统性损害两类,并按照妊娠特异与非妊娠特异进行病因诊断,其常见的病因见表1。
GT与ITP均为排除性诊断,缺乏特异性检查,临床表现和血小板下降水平常有部分重叠。ITP患者孕期可出现重度血小板减少,母体出血风险增加,新生儿可发生免疫性血小板减少、颅内出血等并发症。
表1妊娠期血小板减少的病因

(一)妊娠期血小板减少症
妊娠期血小板减少症(gestational thrombocytopenia,GT)约占总发病人数的75%,发病机制尚不明确,多数学者认为是妊娠的生理性变化所致,可能与妊娠期血容量增加、血液稀释、高凝状态血小板损耗增加、胎盘循环中血小板收集和利用增多等因素有关。临床上未发现血小板质的改变及凝血系统的紊乱,认为是良性的自限性过程。
(二)原发免疫性血小板减少性紫癜
原发免疫性血小板减少症(primary immune thrombocytopenia,ITP),既往称为特发性血小板减少性紫癜。是一种获得性自身免疫性出血性疾病,以无明确诱因的孤立性外周血血小板计数减少为主要特点。
研究认为ITP主要发病机制是血小板自身抗原免疫耐受性丢失,导致体液和细胞免疫异常活化,共同介导血小板破坏加速及巨核细胞产生血小板不足。妊娠合并ITP发生率约8/10万,部分患者为妊娠期首次诊断。多数研究认为ITP在妊娠期病情易加重,严重者需要治疗以升高血小板水平、降低母体出血性事件。新生儿血小板减少症的发生率8.9%~14.7%。
(三)血栓性血小板减少性紫癜
血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura,TTP)为一组微血管血栓出血综合征。临床以微血管病性溶血性贫血、血小板减少、神经精神症状、发热和肾脏受累为主要特征。发病率为(4~10)/100万,女性多见,妊娠可诱发TTP,是妊娠期少见的危重症,母胎死亡率均较高。
(一)原发免疫性血小板减少性紫癜
1.外周血涂片
可了解血小板凝集情况、有无破碎红细胞及白细胞有无形态和数目异常。有助于对先天性巨大血小板减少症、假性血小板减少症、血栓性微血管障碍疾病及白血病等疾病的排除及进一步诊断。
2.尿常规、肝肾功能及凝血功能
诊断是否存在妊娠期高血压疾病。
3.伴发贫血者需进行贫血常见病因的检查
包括外周血涂片、Coombs试验,血清铁蛋白、叶酸和维生素B12水平测定。
4.感染指标
除外可导致血小板减少的感染性疾病,如幽门螺杆菌,乙型、丙型肝炎病毒,人类免疫缺陷病毒及巨细胞病毒感染等。
5.自身免疫性疾病抗体筛查
应常规进行抗磷脂综合征、系统性红斑狼疮等自身免疫性疾病抗体的筛查,包括抗核抗体、抗心磷脂抗体、狼疮抗凝物、抗β2-糖蛋白抗体及狼疮相关抗体等。除外由自身免疫性疾病引起的继发性血小板减少。
6.骨髓穿刺
对于上述检查不能明确病因诊断的重度血小板减少、伴贫血或三系细胞减少,以及外周血涂片发现幼稚细胞者,应行骨髓穿刺、活检及染色体检查以排除骨髓增殖性疾病及恶性疾病。ITP患者骨髓细胞形态学特点为巨核细胞增多或正常,伴成熟障碍。但骨髓穿刺不作为ITP的确诊依据,不推荐常规进行骨髓穿刺检查。
7.血小板相关抗体(PAIg)及血小板糖蛋白特异性自身抗体
PAIgG检测对ITP的诊断具有较高的灵敏度,但特异度较低,不作为常规检测。血小板膜糖蛋白GPⅡb/Ⅲa及Ⅰb/Ⅸ特异性自身抗体检测的特异性高,可以鉴别免疫性与非免疫性血小板减少。
8.血小板生成素(thrombopoietin,TPO)
不推荐常规化验,仅在诊断困难时帮助鉴别血小板生成减少(TPO升高)和破坏增加(TPO正常),以鉴别ITP与不典型再生障碍性贫血或低增生性骨髓增生异常综合征。
(二)血栓性血小板减少性紫癜
(1)血常规:表现不同程度的贫血,外周血涂片可见异形红细胞及碎片(>1%),网织红细胞计数大多增高;血小板计数显著降低,半数以上患者血小板计数<20×109/L。
(2)血液生化:血清游离血红蛋白和间接胆红素升高,结合珠蛋白下降,乳酸脱氢酶明显升高,尿胆原阳性,血尿素氮及肌酐不同程度升高。
(3)凝血功能基本正常。
(4)血浆ADAMTSl3活性及ADAMTSl3抑制物检查:遗传性TTP患者ADAMTSl3活性缺乏(活性<5%);特发性TTP患者ADAMTSl3活性多缺乏且抑制物阳性;继发性TTP患者ADAMTSl3活性多无明显变化。
(5)Coombs试验阴性。
(一)妊娠期血小板减少症
孕期以严密监测为主,一般不需要干预治疗。分娩方式根据产科情况评估决定。预产期前应实施计划分娩,临产前准备相应的血源。与正常人群比较,妊娠并发症发生率及新生儿预后无明显差异。
(二)原发免疫性血小板减少性紫癜
妊娠期ITP治疗目的是降低严重血小板减少引起的出血性并发症及与血小板减少相关的区域麻醉和分娩出血并发症的风险。基于近年国内外关于ITP的诊治指南及专家共识,推荐妊娠期的治疗:
1.治疗指征
推荐指征为血小板计数<30×109/L或伴发出血倾向;血小板计数>30×109/L、无出血倾向者只需密切监测。
2.一线药物
糖皮质激素及丙种球蛋白。
治疗药物的选择应考虑到患者血小板水平、出血表现和严重程度、预期血小板计数增加的速度、可能的不良反应以及患者个体的情况。
(1)糖皮质激素
可抑制血小板抗体合成及抑制抗原抗体反应而减少血小板的破坏;阻断单核巨噬细胞系统破坏已被抗体结合的血小板,延长血小板寿命;降低血管壁通透性而减少出血。为推荐首选的一线药物。关于激素的使用剂量,目前各指南尚存在差异。成人ITP激素推荐的起始剂量为1mg/(kg·d),最大剂量不超过80mg,疗程一般为2周,最多治疗3周。但目前尚缺乏针对妊娠期ITP激素治疗剂量的数据支持。2019年ACOG推荐使用低剂量激素治疗,口服泼尼松10~20mg/d,后根据血小板水平调整到最小有效剂量。参考各指南推荐及相关文献研究依据,考虑到妊娠期孕妇体重变化、激素使用的安全性、对母儿并发症的影响等综合因素,本共识推荐以泼尼松低起始剂量[0.25~0.5mg/(kg·d)]口服,出现明显出血倾向或严重血小板减少需要尽快提高血小板水平或短期内终止妊娠时可考虑泼尼松0.5~1mg/(kg·d)口服或甲泼尼龙40mg静脉滴注。激素治疗反应多在4~14天,1~4周达高峰,血小板计数上升并稳定后可逐渐减量,维持血小板计数>30×109/L的最小剂量。研究表明妊娠期激素治疗的有效率不足40%,低于非孕期,并可增加妊娠期糖尿病、妊娠期高血压疾病、感染发生的风险。
(2)静脉注射免疫球蛋白(IVIg)
可抑制自身抗体产生,阻断巨噬细胞表面Fc受体而降低血小板清除率,减少血小板的破坏。其优点为安全性好,起效快,副作用较少,优于糖皮质激素,但药物价格较高。常用剂量为400mg/(kg·d),连续3~5天;也可使用1g/(kg·d)连续1~3天,两者疗效相似,文献报道治疗起效在1~3天,起效高峰在2~7天,但疗效维持2~4周后血小板计数可降至治疗前水平,其有效率文献报道为39%~56%,低于非妊娠期。推荐IVIg治疗适用于糖皮质激素效果不佳、有严重不良反应或血小板严重减少并伴出血倾向需要紧急提高血小板水平的患者;以及在分娩前使用,以期快速升高血小板水平后实施计划分娩。
(3)输注血小板
由于血小板输注后作用短暂,且可能刺激体内产生抗血小板抗体,加快血小板破坏,因此不推荐预防性输注血小板治疗。推荐在以下情况下可考虑输注血小板:血小板计数<10×109/L或存在自发出血表现、需要控制危及生命的脏器出血。血小板计数<(30~50)×109/L,需要阴道分娩或实施剖宫产手术,或需要进行有创性产前诊断的操作。在输注血小板的同时,可静脉注射糖皮质激素或IVIg,以利于提高血小板水平及维持时间。
(4)难治性ITP患者的治疗
①当一线治疗无效时,有研究显示糖皮质激素联合IVIg可作为二线治疗方案首选,对部分难治性ITP患者仍然有效。②脾切除:既往文献曾把脾切除作为一线治疗失败的最后手段,建议在血小板计数<10×109/L,并有严重出血倾向时应用。但基于妊娠期脾切除相关并发症问题和手术操作困难,近年临床较少应用。③其他:包括抗D免疫球蛋白、重组人血小板生成素(rhTPO)、TPO受体激动剂及抗CD20单克隆抗体等。基于这些药物在妊娠期应用的报道有限,安全性及有效性尚未充分证实,结合相关文献及指南,不推荐作为难治性ITP患者的常规应用,但可根据患者的情况,在有经验的医疗机构,在权衡药物治疗潜在风险与继续维持妊娠获益的情况下,在妊娠晚期参考表1关于治疗方案的推荐意见。
表1妊娠期ITP治疗方案的推荐意见
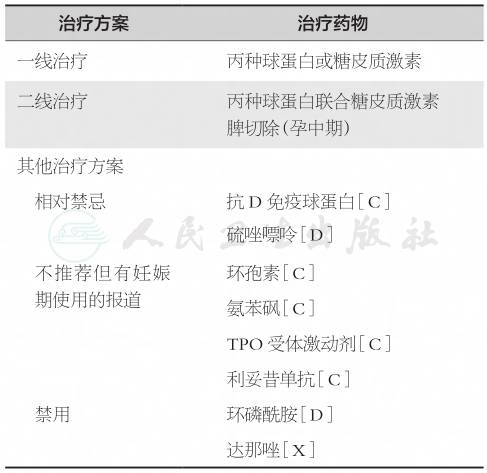
注:[C]、[D]、[X]均为FDA关于妊娠期药物使用的分级。
3.围分娩期处理
(1)分娩时机及方式
需结合孕妇血小板水平、是否伴有母儿并发症、胎儿宫内情况以及血源供给等因素综合评估。血小板计数控制正常情况下可等待自然临产,超过预产期需计划分娩。血小板计数在(50~100)×109/L间者,在预产期前计划分娩。血小板计数<50×109/L者,妊娠足月后计划分娩。如果患者对治疗无效,血小板计数进行性下降或存在出血倾向时,可遵循以下原则:妊娠不足34周者,尽可能保守治疗延长孕周;妊娠34周后考虑终止妊娠。目前认为血小板计数>50×109/L经阴道分娩较为安全,血小板计数在(30~50)×109/L的经产妇及评估有较好阴道分娩条件的初产妇,在备好血小板条件下可考虑阴道分娩。阴道分娩中应避免产程延长及复杂的阴道助产,避免胎头负压吸引。麻醉方式的选择应根据分娩前患者的血小板水平决定,推荐硬膜外麻醉的安全血小板计数阈值为75×109/L。
(2)分娩期前治疗
推荐孕期血小板计数<50×109/L者,预产期前2个月可口服泼尼松,以10mg/d为起始剂量,根据血小板上升情况必要时增加剂量;或近足月前开始口服泼尼松15~30mg/d,或输入IVIgG 400mg/(kg·d)持续5天,在血小板计数>50×109/L后计划分娩。对IVIgG或激素治疗均无效者,则在输注血小板条件下计划分娩。
(3)新生儿血小板减少
文献报道新生儿血小板减少的发生率为8.9%~14.7%,与其相关的颅内出血的发生率为0~1.5%。分娩后应检测新生儿脐血血小板水平,并动态监测,一般在出生后第2~5天血小板降至最低。血小板计数<50×109/L的新生儿应行头颅B超或CT检查。如血小板计数降低明显、有出血倾向可给予IVIgG 1g/kg、输注血小板或糖皮质激素治疗。目前认为根据母体血小板计数、血小板抗体水平预测胎儿或新生儿发生血小板减少并不可靠,既往分娩过血小板减少患儿是预测胎儿或新生儿发生血小板减少的独立因素。
(三)血栓性血小板减少性紫癜
基于本病病死率高,一旦诊断明确或高度怀疑时,不论轻型或重型均应尽快开始积极治疗。
1.原发病治疗
首选血浆置换治疗,其次可选用新鲜(冷冻)血浆输注和药物治疗。对高度疑似和确诊病例,输注血小板应谨慎,仅在出现危及生命的严重出血时才考虑使用。
(1)血浆置换疗法:为首选治疗,采用新鲜血浆、新鲜冷冻血浆;血浆置换量推荐为每次2000ml(或按40~60ml/kg),每天1~2次,直至症状缓解、血小板及LDH恢复正常后可逐渐延长置换间隔。对暂时无条件行血浆置换治疗或遗传性TTP患者,可输注新鲜血浆或新鲜冷冻血浆,推荐剂量为20~40ml/(kg·d)。当严重肾衰竭时,可与血液透析联合应用。
(2)免疫抑制治疗:发作期患者可辅助使用甲泼尼龙(200mg/d)或地塞米松(10~15mg/d)静脉输注3~5天,后过渡至泼尼松[1mg/(kg·d)],病情缓解后减量至停用。特发性TTP患者可加用长春新碱或其他免疫抑制剂,减少自身抗体产生。
(3)静脉滴注免疫球蛋白:适用于血浆置换无效或多次复发的病例。
(4)贫血症状严重者可以输注浓缩红细胞。病情稳定后可选用抗血小板药物,如阿司匹林以减少复发。
2.产科处理
终止妊娠是TTP的有效治疗方法之一,但终止妊娠并不能保证TTP的病情完全缓解,因此需依据TTP的病情、妊娠周数和胎儿的状况及治疗效果综合评估。对于孕周小,胎儿不具备存活能力者,可在诊断后积极实施规范化血浆置换或血浆输注治疗,若病情缓解,可以在严密监测下继续妊娠,定期监测胎儿宫内发育及胎盘血供情况,妊娠37~38周胎儿成熟后终止妊娠。若治疗无效,需及时终止妊娠。













