英文名称 :uremia
尿毒症(uremia)是各种肾脏疾病发展的最严重阶段,由于肾单位大量破坏,导致代谢终末产物和毒性物质在体内大量潴留,并伴有水、电解质和酸碱平衡的严重紊乱以及某些内分泌功能失调,从而引起一系列自体中毒症状的综合征。尿毒症是ESRD,有学者形象地将它称作“集各系统症状于一身的综合征”,患者需靠透析或肾移植来维持生命,其发生率逐年增多。
尿毒症的发病机制非常复杂,目前认为可能是毒性物质在体内蓄积,水、电解质和酸碱平衡紊乱及某些内分泌功能障碍等多因素综合作用的结果,其中毒性物质蓄积在尿毒症的发病中起着重要作用。
(一)尿毒症毒素蓄积
自1840年P.A.Piorry和D.I′Heritier提出尿毒症的概念以来,至今已有 170余年。尿毒症(又称尿毒血症)最初的含义就是“尿(的毒素)留在血液中”(urine in blood)或“血液被尿液污染”(contaminating the blood with urine)。所谓尿毒症毒素(uremia toxin)是指肾衰竭患者体液中浓度明显增高,并与尿毒症代谢紊乱或临床表现密切相关的某些物质。
1.尿毒症毒素来源
①正常代谢产物在体内蓄积,如尿素、胍、多胺等;②外源性毒物未经机体解毒、排泄,如铝的潴留等;③毒性物质经机体代谢又产生新的毒性物质;④正常生理活性物质浓度持续升高,如PTH等。
2.尿毒症毒素分类
①小分子毒素:分子量小于0.5kD,如尿素、肌酐、胍类、胺类等;②中分子毒素:分子量0.5~5kD,多为细胞和细菌的裂解产物等;③大分子毒素:主要是血中浓度异常升高的某些激素,如PTH、生长激素等。
3.常见的尿毒症毒素
迄今为止对尿毒症毒素的研究仍十分有限,下面介绍几种比较公认的尿毒症毒素。
(1)甲状旁腺激素
PTH是由甲状旁腺分泌的一种内分泌激素。正常人血液中存在一定量的PTH,尿毒症时异常增高。持续增高的PTH能引起尿毒症的大部分症状和体征:①可引起肾性骨营养不良。②引起皮肤瘙痒,切除甲状旁腺后,瘙痒即可减轻。③PTH增多可刺激胃泌素释放,刺激胃酸分泌,促使溃疡生成。④血浆PTH持久异常增高,可促进钙进入施万细胞或进入轴突,造成周围神经损害,PTH还能破坏血脑屏障的完整性,使钙进入脑细胞。脑中铝的蓄积可产生尿毒症痴呆,而铝在脑的沉积又与PTH相关。⑤软组织坏死是尿毒症严重而危及生命的病变,这种病变只能在甲状旁腺次全切除后方能缓解。⑥PTH可增加蛋白质的分解代谢,从而使含氮物质在血内大量蓄积。⑦PTH还可引起高脂血症与贫血等。
(2)胍类化合物
胍类化合物是体内精氨酸的代谢产物。正常情况下精氨酸主要在肝脏通过鸟氨酸循环不断生成尿素、胍乙酸和肌酐。肾衰竭晚期,这些物质的排泄发生障碍,因而精氨酸通过另一种途径转变为甲基胍和胍基琥珀酸,其产生的可能途径见图1。
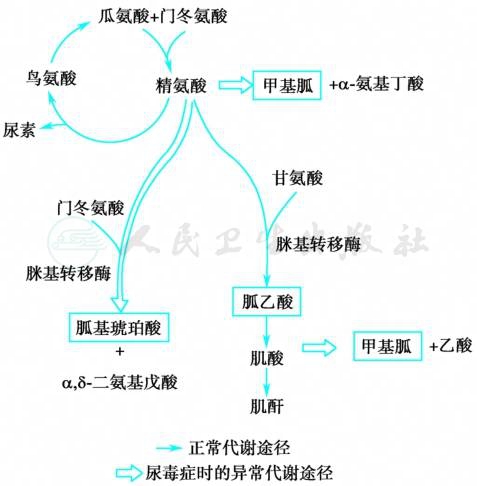
图1 尿毒症时胍类化合物生成的可能途径
甲基胍(methylguanidine)是毒性最强的小分子物质。正常人血浆中甲基胍含量甚微,约为0.08mg/L,而尿毒症时可高达6mg/L。甲基胍可引起体重下降、呕吐、腹泻、肌肉痉挛、嗜睡、红细胞寿命缩短及溶血、心室传导阻滞等。
胍基琥珀酸(guanidinosuccinic acid)可影响脑细胞功能,引起脑病变。若将胍基琥珀酸注入动物体内,可引起抽搐、心动过速、溶血与血小板减少,且可抑制血小板第三因子释放,引起出血。
(3)尿素
尿素是体内最主要的含氮代谢产物。可引起头痛、厌食、恶心、呕吐、糖耐量降低和出血倾向等。近年研究发现,尿素的毒性作用与其代谢产物——氰酸盐(cyanate)有关,后者可使蛋白质发生氨基甲酰化。例如,酶(单胺氧化酶,黄嘌呤氧化酶等)发生氨基甲酰化,酶活性明显被抑制,可使胍基琥珀酸产生增多,影响细胞功能;突触膜蛋白发生氨基甲酰化后,高级神经中枢的整合功能可受损,产生疲乏、头痛、嗜睡等症状。
(4)多胺
是氨基酸代谢产物,包括精胺、精脒、尸胺和腐胺,可引起厌食、恶心、呕吐和蛋白尿,促进红细胞溶解,抑制Na+-K+-ATP酶活性,增加微血管壁通透性,促进肺水肿和脑水肿的发生。
(5)中分子量物质(middle molecular substance,MMS)
其化学结构不明,推测为多肽类物质。在体外对成纤维细胞增生、白细胞吞噬作用、淋巴细胞增生及细胞对葡萄糖利用等有抑制作用。
此外,肌酐、尿酸、酚类、晚期糖基化终末产物、β2-微球蛋白等,对机体也有一定毒性作用。尿毒症是一个很复杂的临床综合征,很难将其归因于某种单一的毒素,往往是多因素综合作用的结果。
(二)机体内环境严重紊乱
各种肾脏疾病发展到最严重阶段终末期肾病时,肾脏排泄和调节功能严重障碍,可导致水、电解质和酸碱平衡的严重紊乱,出现氮质血症、水钠潴留、高钾血症、高磷血症与低钙血症以及代谢性酸中毒等。此外,肾实质严重损伤可导致内分泌功能失调,如使EPO分泌减少导致贫血、1,25-(OH)2D3产生减少导致肾性骨病等。而且,不断积累的尿毒症毒素与严重紊乱的机体内环境相互作用,可促进肾单位的进一步丧失,加呋塞米毒症的发展。
综上所述,多种毒性物质的蓄积是尿毒症发生的主要原因,而机体内环境紊乱又促进了中毒症状的发生。但尿毒症是一个复杂的病理过程,用单一毒性物质的作用难以解释,因而尿毒症的发生可能是多因素综合作用的结果。
各种肾脏疾病发展到最严重阶段终末期肾病时,肾脏排泄和调节功能严重障碍,可导致水、电解质和酸碱平衡的严重紊乱,出现氮质血症、水钠潴留、高钾血症、高磷血症与低钙血症以及代谢性酸中毒等。此外,肾实质严重损伤可导致内分泌功能失调,如使EPO分泌减少导致贫血、1,25-(OH)2D3产生减少导致肾性骨病等。而且,不断积累的尿毒症毒素与严重紊乱的机体内环境相互作用,可促进肾单位的进一步丧失,加呋塞米毒症的发展。
综上所述,多种毒性物质的蓄积是尿毒症发生的主要原因,而机体内环境紊乱又促进了中毒症状的发生。但尿毒症是一个复杂的病理过程,用单一毒性物质的作用难以解释,因而尿毒症的发生可能是多因素综合作用的结果。
尿毒症期,除上述水电解质、酸碱平衡紊乱、贫血、出血倾向、高血压等进一步加重外,可出现各器官系统功能及代谢障碍所引起的临床表现。
1.神经系统
有资料报道,尿毒症患者出现神经系统症状者可高达86%,其主要表现为中枢神经系统功能障碍和周围神经病变两种形式。
(1)中枢神经系统功能障碍
表现为不安、思维不集中、记忆力减退、失眠等,严重者嗜睡甚至惊厥、昏迷,称之为尿毒症性脑病。其发生机制尚不清楚,可能是血中尿毒症毒素的蓄积,脑循环与脑代谢障碍,水、电解质平衡失调和代谢性酸中毒等因素共同作用的结果。
(2)周围神经病变
尿毒症时周围神经病变较为常见,男性多见,经神经活检占有75%。其表现为足部发麻,腱反射减弱或消失,甚至远侧肌肉麻痹等。病理形态变化为神经脱髓鞘和轴索变化。其原因是患者血中胍基琥珀酸或PTH增多,抑制神经中的转酮醇酶,故髓鞘发生病变而表现外周神经症状。
2.消化系统
消化系统的症状是尿毒症患者最早出现和最突出的症状。早期表现厌食,以后出现恶心、呕吐、腹泻、口腔黏膜溃疡,以及消化道出血等症状。其发生可能与消化道排出尿素增多,受尿素酶分解生成氨,刺激胃肠黏膜产生炎症甚至溃疡有关。此外,因肾实质破坏使胃泌素灭活减弱,PTH增多又刺激胃泌素释放,故胃泌素增加,刺激胃酸分泌,促使溃疡发生。
3.心血管系统
主要表现为充血性心力衰竭和心律失常,晚期可出现尿毒症心包炎。心血管功能障碍是由于肾性高血压、酸中毒、高钾血症、钠水潴留、贫血以及毒性物质等作用的结果。尿毒症心包炎多为纤维性心包炎(尿素、尿酸渗出所致),患者有心前区疼痛,体检时可闻及心包摩擦音。
4.呼吸系统
尿毒症时伴有的酸中毒可引起呼吸加深加快,严重时可出现酸中毒固有的深大呼吸(kussmaul呼吸)甚至潮式呼吸。由于尿素经唾液酶分解生成氨,故呼出气可有氨味。肺部并发症包括肺水肿、纤维素性胸膜炎或肺钙化等病变。肺水肿的发生与心力衰竭、毒性物质使肺毛细血管通透性增高、低蛋白血症、钠水潴留等有关;纤维素性胸膜炎是尿素剌激引起的炎症;肺钙化是磷酸钙在肺组织内沉积所致。
5.免疫系统
尿毒症患者极易发生感染,并常以感染为其主要死因之一。这可能是患者免疫功能低下之故。其主要表现为细胞免疫反应受到明显抑制,而体液免疫反应正常或稍减弱。血中中性粒细胞吞噬和杀菌能力减弱。尿毒症患者的皮肤和器官移植物存活期延长,迟发性变态反应降低,淋巴转化试验反应减弱。其所以出现细胞免疫功能异常,可能因毒性物质对淋巴细胞分化和成熟有抑制作用,或者对淋巴细胞有毒性作用。
6.皮肤变化
患者常出现皮肤瘙痒、干燥、脱屑和色素沉着等,其中瘙痒可能与毒性物质刺激皮肤感觉神经末梢及继发性甲状旁腺功能亢进所致皮肤钙沉积有关。尿素随汗液排出,在汗腺开口处形成的细小白色结晶,称为尿素霜(urea cream)。
7.物质代谢紊乱
(1)糖代谢紊乱
约半数病例伴有葡萄糖耐量降低,其机制与尿素、肌酐和中分子量毒物的如下作用有关:①使胰岛素分泌减少;②使生长激素(可拮抗胰岛素)分泌增多;③胰岛素与靶细胞受体结合障碍;④肝糖原合成酶活性降低。
(2)蛋白质代谢紊乱
患者常出现消瘦、恶病质、低蛋白血症等负氮平衡的体征,其发生机制:①患者摄入蛋白质减少或因厌食、恶心、呕吐、腹泻使蛋白质吸收减少;②毒性物质(如甲基胍)使组织蛋白分解加强;③随尿丢失一定量蛋白质;④因出血使蛋白丢失;⑤合并感染可导致蛋白分解增强。
(3)脂肪代谢紊乱
患者血中甘油三酯含量增高,出现高脂血症。这是由于胰岛素拮抗物使肝脏合成甘油三酯增加,周围组织脂蛋白酶活性降低而清除甘油三酯减少所致。
1.治疗原发病
积极治疗原发病,可防止肾实质的继续破坏,从而改善肾功能。
2.消除加重肾损伤的因素
控制感染、高血压、心力衰竭等,避免使用血管收缩药物与肾毒性药物,及时纠正水、电解质和酸碱平衡紊乱,以延缓疾病进展。
3.饮食控制与营养疗法
饮食控制与营养疗法是非透析治疗最基本、有效的措施。其关键是蛋白质摄入量及成分的控制,要求采取优质低蛋白高热量饮食,保证足够的能量供给,减少蛋白质分解。其他方面还包括磷、嘌呤及脂质摄入的控制。
4.透析疗法
(1)血液透析疗法(人工肾)
是根据膜平衡原理,将尿毒症患者血液与含一定化学成分的透析液同时引入透析器内,在透析膜两侧流过,两侧可透过半透膜的分子依浓度梯度进行跨膜移动,达到动态平衡,从而使尿毒症患者体内蓄积的毒素得到清除;而人体所需的某些物质也可从透析液得到补充。
(2)腹膜透析
其基本原理与血液透析法相同,但所利用的半透膜就是腹膜,而非人工透析膜。将透析液注入腹膜腔内,并定时更新透析液,便可达到透析的目的。
5.肾移植
肾移植是目前治疗尿毒症最根本的方法。但目前仍存在供肾来源困难、移植肾被排斥及移植受者感染等问题。随着移植技术不断提高,更有效免疫抑制剂的应用以及异种器官移植研究的进展,将会对肾移植工作起到很大的推进作用。













