英文名称 :keratoconus
圆锥角膜(keratoconus)是一种以角膜扩张为特征的角膜病变,主要表现为角膜中央或旁中央进行性变薄,后表面异常隆起,角膜呈圆锥形向前膨出(图1),可产生高度散光及角膜瘢痕。好发于青春期,9~40岁均可发病。流行病学研究显示圆锥角膜的患病率为(8.8~229)/10万。有种族差异,亚洲人患病率高于白种人,尤以中国北方和印度中部的发病率高,北京地区患病率为40/10万。通常累及双眼,可造成角膜组织结构改变,晚期可发生角膜水肿或瘢痕,严重影响视力,甚至失明。
圆锥角膜的发病机制复杂,病因仍然不十分清楚,可能是在遗传或遗传易感因素的基础上,由外界环境刺激角膜所导致的一系列的角膜改变。其与遗传、炎症、胶原与胶原酶代谢失衡、氧化应激、角膜生物力学特性改变、变态反应、揉眼等众多因素有关。该病的发生过程是非炎症性的,无炎症浸润和新生血管形成。常染色体显性或隐性遗传,可伴有其他疾患如先天性白内障、马方综合征、先天性无虹膜、视网膜色素变性等。
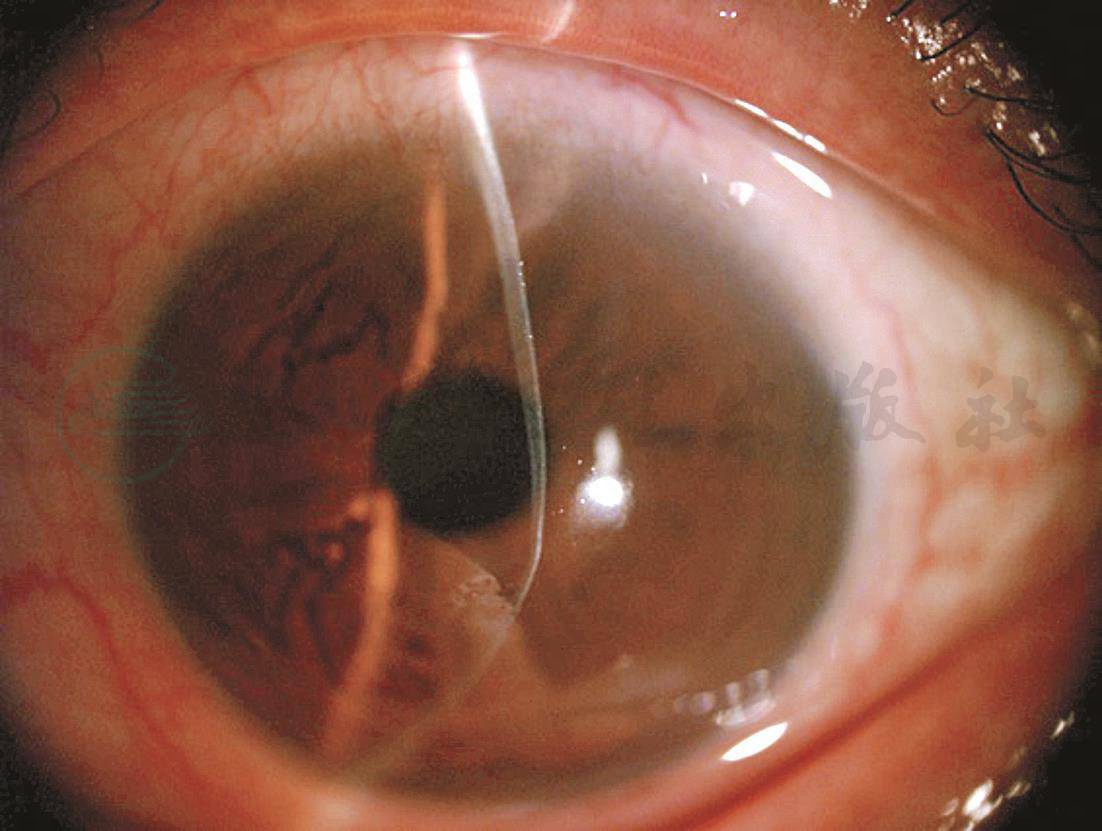
图1 圆锥角膜
裂隙灯下见圆锥角膜局部变薄、向前突出。
LASIK术后角膜扩张(post-LASIK keratectasia,PLK)是一种继发性圆锥角膜,是角膜屈光手术后的严重并发症,多发生于术后数月内。其发病率尚不确定,文献报道约为0.04%~0.6%。发病机制不明,与术前角膜形态、角膜厚度和屈光度、剩余角膜基质床厚度、眼内压及角膜生物力学特性等有关。
潜伏期和初期圆锥角膜可根据验光结果配戴框架眼镜或软性角膜接触镜提高视力。随着疾病的进展,当框架眼镜矫正视力不佳,可能需要使用硬性透气性角膜接触镜(rigid gas-permittable,RGP)或各种特殊角膜接触镜。圆锥角膜发展较快者,可考虑行紫外线-核黄素角膜胶原交联(corneal collagen crosslinking,CXL)手术。后期因严重不规则散光或角膜混浊视力矫正不佳者,需行深板层角膜移植(DALK)或穿透性角膜移植(PKP)手术,规范、精确的显微技术可降低手术源性散光,使患者获得满意视力。
PKP是传统的治疗后期圆锥角膜的术式,成功率高达95%以上,常见的并发症主要有移植排斥,眼内组织如虹膜、晶状体的损伤,术后散光,术后再次出现圆锥角膜。DALK最大限度保存了受体的角膜内皮细胞,有利于降低排斥反应的发生,恢复快,对供体材料的要求低,既可以用新鲜的角膜材料也可以用干燥保存的角膜材料,眼内并发症少,最终视力可以与PKP相当,可作为替代PKP的治疗方式,近年来临床应用逐年增多。但该术式难度大、手术时间长,移植界面瘢痕的形成也会造成患者术后视力的低下。
急性圆锥角膜因后弹力层破裂引起角膜水肿,处理方法有配戴角膜绷带镜、麻痹睫状肌、高渗氯化钠滴眼液/膏,前房注气术可以减少房水通过破裂口进入基质中。角膜水肿持续3~4个月不消退者可行PKP手术。
近年来,紫外线-核黄素角膜胶原交联手术越来越多地用于治疗早中期圆锥角膜,其基本原理是使用370nm波长的紫外线A照射感光剂核黄素,使核黄素激发为三线态,产生活性氧族,后者进一步与各种分子相互作用,诱导胶原纤维的氨基之间发生化学交联反应,在根本上加强角膜胶原纤维之间的交联,增加角膜刚度生物力学稳定性,有效阻止圆锥角膜的进展。由于角膜内皮可能发生毒性反应及损伤,所以不建议角膜厚度<400µm的患者接受该项治疗,可尝试选择低渗透CXL进行治疗。CXL手术对于完成期圆锥角膜和LASIK术后发生的角膜扩张治疗效果欠佳。手术风险包括角膜内皮细胞毒性作用、角膜感染、基质混浊和浸润。
其他手术治疗方式包括角膜基质内环植入术(ICRS)、有晶状体眼的后房型人工晶状体植入术(ICL)等。前者最初用于治疗低度近视,后也用于治疗轻度到中度的圆锥角膜,对角膜中央6mm区域内厚度超过450µm的中度至进展性圆锥角膜患者,ICRS联合CXL可使病情稳定,是一种可行的治疗方法。后者适用于那些用框镜和角膜接触镜无法矫正而尚未达到角膜移植手术程度的、高度近视和散光的圆锥角膜患者。













