英文名称 :anaplastic large cell lymphoma
间变大细胞淋巴瘤激酶(ALK)阳性的间变性大细胞淋巴瘤(anaplastic large cell lymphoma,ALCL)是一种T细胞淋巴瘤,肿瘤细胞经常有丰富的胞质,多形性,常有马蹄形细胞核。涉及ALK的融合基因易位,表达ALK蛋白,表达CD30抗原。ALK+ALCL多在30岁之前发病,占成人非霍奇金淋巴瘤的3%,儿童淋巴瘤的10%~20%,并以男性占多数(男∶女为1.5∶1)。2001年WHO淋巴瘤分类中首次将T细胞来源的间变性大细胞淋巴瘤确立为成熟T细胞淋巴瘤中一个独立的实体。2008年WHO淋巴瘤分类进一步将其分为两型:ALK+的ALCL和ALK-的ALCL。
ALCL多有克隆特性的染色体异位t(2;5)(p23;q35)。ALK基因位于2q23染色体上,所编码的ALK蛋白是跨膜受体,转录因子激活ALK的催化区域使包括PI3激酶,MAP激酶,JNK等,STAT3等细胞信号通路异常活化,并上调PD-L1的表达,使肿瘤细胞逃避免疫系统的监控。
免疫组化染色可见CD30在肿瘤细胞的细胞膜和高尔基体区域阳性,大的肿瘤细胞染色最强,小的细胞可为弱阳性。由 t(2;5)/NPM-ALK转录的NPM-ALK融合蛋白,由于NPM为转运蛋白,使ALK染色同时分布于胞质和胞核。而ALK与其他伙伴基因易位(X-ALK)转录形成的融合蛋白多分布于细胞膜或胞质。因此ALK染色可代替基因学检测筛查NPM-ALK基因易位。CD3在超过75%的病例中为阴性。EBER和LMP1阴性。
ALCL有广泛的形态谱。但所有患者均有不同比例的标志性细胞(hallmark cells),表现为偏心、马蹄型或肾型细胞核,核旁经常可见嗜酸性区域(图1)。这些细胞出现于所有细胞亚型中。典型的标志性细胞为大细胞,但也可见到形态相似的小细胞。
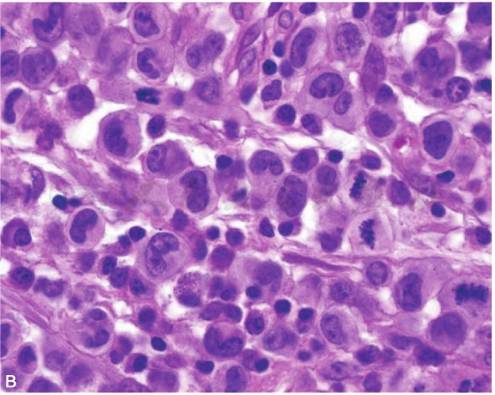
图1 ALCL的hallmark细胞
引自:Arch Pathol Lab Med,2011,135(1):21。
ALCL复杂的组织学表现有时会导致误诊。较多见的有5个亚型:普通型、淋巴组织细胞型、小细胞型、霍奇金样型、混合型,复发患者的形态特征可以与原发时不同。
1.B超:
可发现浅表淋巴结结构改变及发现腹腔等深部肿瘤。
2.CT:
影像学检查的范围视临床表现及好发部位而定。
3.MRI:
能特征性反映神经系统、眼眶及椎管内肿瘤浸润情况。
4.PET/CT检查:
其应用使其他影像学检查后瘤灶的检出率再增加15%~20%(图4),使治疗前病灶分期及危险度评估更加准确。对于评估残存病灶的活性也有其重要意义,目前临床已经普遍应用于分期及评估检查。
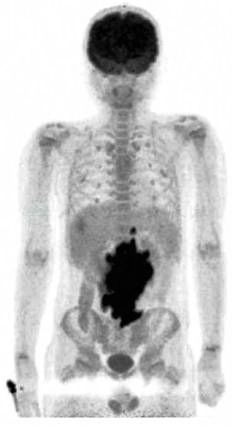
图4 PET/CT显影了多处骨髓穿刺没有发现的骨髓转移
目前ALCL最优的治疗方案尚无定论。部分应用急性淋巴细胞白血病方案,部分则应用短疗程,脉冲式B细胞淋巴瘤的化疗方案。方案的疗程也各不相同,如BFM方案2个月(Ⅰ期,完全切除的Ⅱ期)到12个月完成,意大利协作组改良的LSA2-L2方案疗程超过24个月。报道的5年EFS为55%~76%。治疗失败主要发生于确诊后的一年内。
本病虽然对化疗反应良好,但复发率较高。与其他类型的NHL不同的是,即使在二次甚至三次复发后,许多患者仍能长时间存活。长春花碱(vinblastine,VBL)对骨髓移植治疗失败的患者仍可有效,VBL可以诱导树突状细胞的成熟,强化抗肿瘤的免疫反应。
除了常规治疗以外,靶向药物治疗也在探索中。本妥昔单抗或称维布妥昔单抗(Brentuximab vedotin,SGN-35)是一种靶向CD30的抗体-药物偶联药物,克唑替尼(crizotinib)是一种间变性淋巴瘤激酶抑制剂,两者均有报道单药或联合化疗成功治疗难治复发ALCL。但这两种药物均不能有效进入血脑屏障(blood brain barrier,BBB)。而新一代的ALK抑制剂艾乐替尼(alectinib)、色瑞替尼(ceritinib)等具有良好的BBB穿透性,有成功治疗ALCL中枢神经系统侵犯的报道。
治疗中还需注意对危重症的处理。部分ALK+ALCL患者合并有高细胞因子血症,出现高热和/或超敏状态,严重者表现为噬血细胞综合征,全血细胞减低,脏器功能损害,甚至危及生命。













