英文名称 :distal renal tubular acidosis
肾小管酸中毒(renal tubular acidosis,RTA)是由于各种病因导致肾脏酸化功能障碍引起的以阴离子间隙(AG)正常的高氯性代谢性酸中毒为特点的临床综合征,可因远端肾小管泌H+障碍所致,也可因近端肾小管对HCO3-重吸收障碍所致,或者两者均有。其临床特征为高氯性代谢性酸中毒,水、电解质紊乱,可有低钾血症或高钾血症、低钠血症、低钙血症及多尿、多饮、肾性佝偻病或骨软化症、肾结石等。
1935年Lightwood首先描述了1例儿童RTA病例。1945年Bain报道了首例成人病例。在1946年Albright定义其为“肾小管疾病”,并于1951年将这一综合征命名为肾小管酸中毒(RTA),1958年上海瑞金医院董德长等在国内首次报道RTA,1967年Soriano等提出远端及近端肾小管酸中毒两型,1984年瑞金医院陈庆荣等在国内首次报道了Ⅳ型RTA。
临床上按部位和机制分为4型:远端肾小管酸中毒(Ⅰ型,即distal renal tubular acidosis,dRTA),近端肾小管酸中毒(Ⅱ型,即proximal renal tubular acidosis,pRTA),混合型肾小管酸中毒(Ⅲ型RTA),高血钾型肾小管酸中毒(Ⅳ型RTA)。
此型主要由远端肾小管酸化功能障碍引起。dRTA根据病因分为原发性和继发性:原发性为远端肾小管先天性功能缺陷,常与遗传有关;继发性可见于多种疾病,其中以干燥综合征、系统性红斑狼疮等自身免疫性疾病、肝炎病毒感染和肾盂肾炎较为多见,此外马兜铃酸为代表的肾毒性药物也是引起继发性RTA的重要原因。
远端肾小管的泌氢功能主要是由A型闰细胞完成的。CO2在碳酸酐酶Ⅱ的作用下与H2O结合,生成H2CO3,再解离生成H+和HCO3-。H+由H+-ATP酶转运至小管腔,HCO3-由Cl-/HCO3-转运体AE1(anion exchanger 1)转运回血液。H+与磷酸盐和NH3结合;与磷酸氢根(HPO42-)结合为磷酸二氢根(H2PO4-);与NH3结合后的NH4+被主动重吸收后解离成为H+和NH3,H+可以作为H+-ATP酶的底物,而NH3可弥散进入管腔。远端肾单位H+分泌异常可同时导致尿液酸化程度降低,NH4+分泌减少。在管腔液与管周液间不能产生与维持一个大的氢离子梯度,在酸中毒时尿液不能酸化,尿pH>5.5,净酸排量下降(图1)。
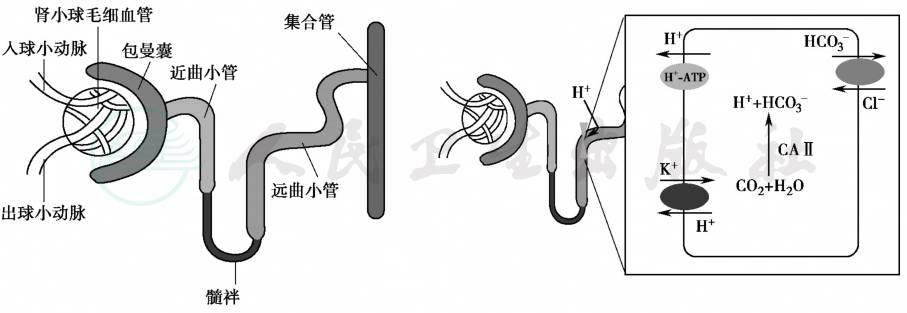
图1 Ⅰ型RTA发病机制
遗传性肾小管酸中毒与相关的基因突变有关。多数表现为常染色体显性遗传,少数亦表现为常染色体隐性遗传,有的基因突变可引起遗传性球形红细胞增多症和感音神经性耳聋。
尿常规、血尿同步测电解质、尿酸化功能试验、影像学检查、阴离子间隙计算、氯化铵负荷试验、碳酸氢盐重吸收试验、病因方面的检查。
继发性dRTA应首先治疗原发疾病。针对dRTA采用以下治疗。
1.低血钾的治疗
dRTA多以低血钾为首要表现,因dRTA病人多伴有高血氯,口服补钾应使用枸橼酸钾,严重低钾者可静脉补钾。
2.酸中毒的治疗
推荐使用枸橼酸合剂(含枸橼酸、枸橼酸钾、枸橼酸钠)纠正酸中毒。也可使用口服碳酸氢钠片剂纠正代谢性酸中毒,严重时可静脉滴注碳酸氢钠。
3.肾结石及骨病的治疗
口服枸橼酸合剂可以增加钙在尿液中的溶解度,从而预防肾结石及肾钙化。使用中性磷酸盐合剂纠正低血磷。对于已发生骨病的病人可以谨慎使用钙剂(如尿钙高应使用柠檬酸钙)及骨化三醇治疗。













