英文名称 :goiter;thyroid enlargement
英文名称 :goiter;thyroid enlargement
甲状腺肿(goiter)是由于甲状腺激素合成不足,致使垂体分泌促甲状腺激素增多,刺激甲状腺代偿性增生所致。依据病因分为地方性甲状腺肿和散发性甲状腺肿,地方性甲状腺肿主要原因是摄入碘缺乏,流行于山区和远离海洋的缺乏碘地区;散发性甲状腺肿病因复杂,认为由致甲状腺肿物质、炎症、甲状腺激素合成障碍等所致。病史一般较长,多无症状,少数有恶变倾向。
1.甲状腺素原料(碘)缺乏
环境缺碘是引起单纯性甲状腺肿的主要因素。高原、山区的饮用水和食物中含碘量不足,使当地居民中患此病者较多,故又称之“地方性甲状腺肿”。由于缺碘,合成甲状腺素不足,反馈性引起垂体促甲状腺素分泌增高,并刺激甲状腺增生和代偿性肿大。初期,扩张的滤泡较为均匀地散布在腺体各部,形成弥漫性甲状腺肿。未及时治疗者,病情将进一步发展,扩张的滤泡聚集形成多个大小不等的结节则成为结节性甲状腺肿。有的结节因血供不足而发生退行性变,成为囊肿,纤维化或钙化。
2.甲状腺素需要量增多
青春发育期、妊娠期或绝经期妇女,甲状腺素的需要量暂时性增多,有时甲状腺会代偿性肿大。这种生理性甲状腺肿常在成年或妊娠结束后自行缩小。
3.甲状腺素合成或分泌障碍
例如久食含有硫脲的萝卜、白菜等,阻止了甲状腺素的合成或合成甲状腺素的酶先天性缺乏,均可导致血中甲状腺素减少,引起甲状腺肿大。
1.甲状腺素原料(碘)缺乏
环境缺碘是引起单纯性甲状腺肿的主要因素。高原、山区的饮用水和食物中含碘量不足,使当地居民中患此病者较多,故又称之“地方性甲状腺肿”。由于缺碘,合成甲状腺素不足,反馈性引起垂体促甲状腺素分泌增高,并刺激甲状腺增生和代偿性肿大。初期,扩张的滤泡较为均匀地散布在腺体各部,形成弥漫性甲状腺肿。未及时治疗者,病情将进一步发展,扩张的滤泡聚集形成多个大小不等的结节则成为结节性甲状腺肿。有的结节因血供不足而发生退行性变,成为囊肿,纤维化或钙化。
2.甲状腺素需要量增多
青春发育期、妊娠期或绝经期妇女,甲状腺素的需要量暂时性增多,有时甲状腺会代偿性肿大。这种生理性甲状腺肿常在成年或妊娠结束后自行缩小。
3.甲状腺素合成或分泌障碍
例如久食含有硫脲的萝卜、白菜等,阻止了甲状腺素的合成或合成甲状腺素的酶先天性缺乏,均可导致血中甲状腺素减少,引起甲状腺肿大。
①根据甲状腺肿的发生是否有区域聚集性,可分为地方性甲状腺肿(endemic goiter)和散发性甲状腺肿(sporadic goiter);②根据甲状腺肿是否存在结节,分为结节性甲状腺肿(nodular goiter)和弥漫性甲状腺肿(diffuse goiter);③根据甲状腺肿是否伴有功能亢进,分为毒性甲状腺肿(toxic goiter)和非毒性甲状腺肿(nontoxic goiter)。此外,甲状腺肿的诊断还需区分肿大的甲状腺是否伴有疼痛,如痛性甲状腺肿,常见于急性化脓性甲状腺炎、亚急性甲状腺炎;甲状腺癌如侵犯或压迫神经也可引起疼痛;其他原因的甲状腺肿一般无疼痛。结节性甲状腺肿又可为单个(单发性)或多个(多发性)。
甲状腺肿的质地和形态:甲状腺肿大可分为弥漫型、结节型和混合型。单纯性甲状腺肿、甲状腺功能亢进症、亚急性甲状腺炎、慢性淋巴细胞性甲状腺炎者多数呈弥漫性对称性肿大,并保持正常的甲状腺外形,除了慢性淋巴细胞性甲状腺炎的质地较坚硬外,一般腺体的质地较软。结节型单纯性甲状腺肿、结节性甲状腺功能亢进症、甲状腺腺瘤、甲状腺癌、慢性侵袭性纤维性甲状腺炎等则呈不规则的或局限性甲状腺肿;甲状腺腺瘤的轮廓清楚,表面平滑呈球形,触之有弹性感,而甲状腺癌则较硬实、表面不平滑。
①根据甲状腺肿的发生是否有区域聚集性,可分为地方性甲状腺肿(endemic goiter)和散发性甲状腺肿(sporadic goiter);②根据甲状腺肿是否存在结节,分为结节性甲状腺肿(nodular goiter)和弥漫性甲状腺肿(diffuse goiter);③根据甲状腺肿是否伴有功能亢进,分为毒性甲状腺肿(toxic goiter)和非毒性甲状腺肿(nontoxic goiter)。此外,甲状腺肿的诊断还需区分肿大的甲状腺是否伴有疼痛,如痛性甲状腺肿,常见于急性化脓性甲状腺炎、亚急性甲状腺炎;甲状腺癌如侵犯或压迫神经也可引起疼痛;其他原因的甲状腺肿一般无疼痛。结节性甲状腺肿又可为单个(单发性)或多个(多发性)。
甲状腺肿的质地和形态:甲状腺肿大可分为弥漫型、结节型和混合型。单纯性甲状腺肿、甲状腺功能亢进症、亚急性甲状腺炎、慢性淋巴细胞性甲状腺炎者多数呈弥漫性对称性肿大,并保持正常的甲状腺外形,除了慢性淋巴细胞性甲状腺炎的质地较坚硬外,一般腺体的质地较软。结节型单纯性甲状腺肿、结节性甲状腺功能亢进症、甲状腺腺瘤、甲状腺癌、慢性侵袭性纤维性甲状腺炎等则呈不规则的或局限性甲状腺肿;甲状腺腺瘤的轮廓清楚,表面平滑呈球形,触之有弹性感,而甲状腺癌则较硬实、表面不平滑。
大体观:分为多结节性甲状腺肿和弥漫性甲状腺肿,前者甲状腺肿不对称增大,形态扭曲,被膜完整,切面见多个结节,结节有完整或部分包膜,结节内出血、钙化、囊变、退变等常见。显微镜下:结节由不同成分嗜酸性细胞、滤泡细胞、反应性内皮细胞等构成。
大体观:分为多结节性甲状腺肿和弥漫性甲状腺肿,前者甲状腺肿不对称增大,形态扭曲,被膜完整,切面见多个结节,结节有完整或部分包膜,结节内出血、钙化、囊变、退变等常见。显微镜下:结节由不同成分嗜酸性细胞、滤泡细胞、反应性内皮细胞等构成。
1.X线表现
表现为气管受压移位和甲状腺区钙化。
2.CT表现
(1)平扫
弥漫性甲状腺肿,表现甲状腺对称性增大,密度降低,可不均匀(图1A)。多结节性甲状腺肿表现为甲状腺不对称增大,内见多发大小不一结节,因结节常发生出血、坏死和囊变而密度不均(图2A)。
(2)增强扫描
增生甲状腺组织明显强化,囊变坏死区不强化(图1B、图1B)。
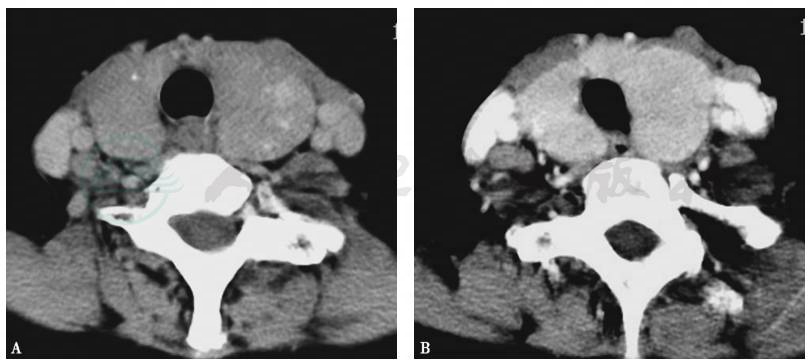
图1弥漫性甲状腺肿CT表现
A.CT平扫双侧甲状腺弥漫性增大,密度不均;B.增强扫描呈不均匀强化
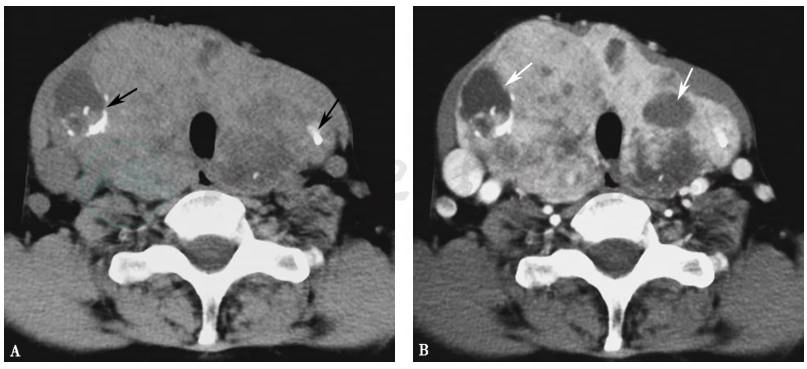
图2多结节性甲状腺肿CT表现
A.CT平扫双侧甲状腺不规则增大,内见多发结节,伴有囊变和钙化(黑色箭头);B.增强扫描多发结节更清楚,大小不一,囊变区无强化(白色箭头)
3.MRI表现
结节性甲状腺肿因成分不同而MRI信号表现复杂。
(1)平扫
一般增生结节多表现为长T1、长T2信号,当结节内出血或蛋白含量高时T1WI表现为高信号,T2WI可表现为低信号或高信号。
(2)增强扫描
病灶与CT表现一致,实性部分明显强化。
4.超声表现
甲状腺增大,可见单发或多发结节,中低回声,彩色多普勒血流成像(color Doppler flow imaging,CDFI)见结节边缘绕行的血流信号。
5.血清甲状腺激素水平
反映甲状腺功能的血清激素包括总三碘甲状腺原氨酸(TT3)、总甲状腺素(TT4)、游离三碘甲状腺原氨酸(FT3)和游离甲状腺素(FT4),它的异常说明已经存在显性甲状腺功能的病变。血清T3、T4受到甲状腺激素球蛋白(TBG)浓度的影响,FT3、FT4直接反映活性甲状腺激素(生物效应的主要部分),且不受TBG的影响,更准确地反映甲状腺的功能状态,是目前临床甲状腺功能的疾病诊断、病情判断、疗效观察最常用的指标。
6.下丘脑-垂体-甲状腺轴
(1)促甲状腺激素(TSH)的测定
血清TSH的变化是反映甲状腺功能最敏感的指标。随着检测技术的发展,超敏TSH(sTSH)成为筛查甲亢的最有效指标。由于TSH的改变早于T3、T4的变化,能更有效地筛查出甲亢,尤其在亚临床甲亢和亚临床甲减的诊断。而传统的131碘摄取率和TRH兴奋试验也已被TSH所取代。
(2)促甲状腺激素释放激素(TRH)兴奋试验
反映垂体TSH分泌细胞的储备功能和对TRH的敏感性,主要用于中枢性甲减病变位置(下丘脑或垂体)的确定。
7.甲状腺自身抗体
(1)甲状腺过氧化物酶抗体(TPOAb)
TPOAb是自身免疫性甲状腺疾病(AITD)的标志性抗体,是诊断桥本甲状腺炎的主要标准。虽然TPOAb不是AITD的诱因或致病始动因子,但它反映甲状腺自身免疫状态的存在,且与AITD的严重程度并没有直接的关系。
(2)甲状腺球蛋白抗体(TgAb)
TgAb也是AITD的标志性抗体,往往伴随TPOAb出现。甲状腺球蛋白(Tg)为反映甲状腺滤泡是否破坏的指标。
(3)TSH受体抗体(TRAb)
是自身免疫性甲状腺疾病的病因,TRAb中包括TSH受体刺激性抗体(TSAb)、TSH刺激阻断性抗体(TSBAb)2种亚型。TSAb有判断格雷夫斯病的进展或预测复发的作用,可作为治疗后停药的重要指标。注意临床上通常测定的TRAb仅能反映有TSH受体抗体的存在,并不能区分出TSAb或TSBAb。
8.尿碘
尿碘可了解碘的营养水平。尿碘中位数(MUI)100~200μg/L是最适当的碘营养状态。MUI<100μg/L为碘缺乏,MUI 200~299μg/L为碘超足量,MUI>300μg/L为碘过量。
9.放射性核素的甲状腺功能和显像检查
主要包括131碘摄取率和甲状腺核素静态显像。随着甲状腺激素特别是超敏TSH的检测,131碘摄取率已经不再作为诊断甲亢和甲减的常规指标。目前主要用于甲亢所致的甲状腺毒症和炎症所致的甲状腺毒症的鉴别诊断。甲状腺核素静态显像则用于甲状腺结节和肿瘤的诊断和鉴别诊断。
(1)甲状腺131碘摄取率
应用范围包括①计算131碘治疗甲亢时需要的活度;②鉴别格雷夫斯病和破坏性甲状腺毒症(如亚急性甲状腺炎、产后甲状腺炎等)所致的高甲状腺激素血症的病因。亚急性甲状腺炎因甲状腺滤泡遭受炎性破坏而出现甲状腺摄131碘能力明显减低,同时有FT3、TT3、FT4、TT4升高以及TSH减低,呈摄131碘能力与血清甲状腺激素水平分离现象;③非毒性甲状腺肿与格雷夫斯病的鉴别,前者甲状腺摄131碘率因缺碘可升高,但高峰不前移,后者高峰前移。
(2)甲状腺核素静态显像
通过显像可显示甲状腺位置、大小、形态及放射性分布状况,以及了解甲状腺结节和肿瘤的局部功能状态。正常甲状腺图像:甲状腺双叶呈蝴蝶状,叶内放射性分布均匀,双叶上极因甲状腺组织较薄,放射性分布略有些稀疏,峡部一般不显像或其浓集程度明显低于双侧甲状腺叶,偶尔可见到锥状叶。根据甲状腺结节摄取核素能力的不同,可分为“热结节”“温结节”和“冷结节”,可为结节的鉴别诊断以及异位甲状腺组织的诊断提供信息。
1)热结节
是结节组织摄取核素能力高于周围正常甲状腺组织,在结节部位出现放射性浓集,常见于自主功能性甲状腺结节(或腺瘤)。其显像特点为甲状腺失去正常形态,在甲状腺解剖部位见到一个放射性浓集区(一般为圆形或类圆形),对侧叶未见显像或显像模糊。热结节病理上多为良性自主性腺瘤,甲状腺癌罕见。
2)温结节
指结节组织摄取核素能力与周围正常甲状腺组织相近,使得结节的放射性分布与周围正常甲状腺组织无明显差异。它的显像特点双侧叶内核素分布均匀,未见到明显的核素分布稀释区或浓集区。温结节属功能正常,常见于甲状腺腺瘤;也可见于甲状腺癌,多为分化好的甲状腺癌。
3)冷结节
结节部位对核素的摄取能力低于周围正常甲状腺组织,因此该部位出现核素分布稀疏区或缺损区。显像特点为甲状腺肿大,形态不完整,其中一叶内可见单一核素分布稀疏区或缺损区,对侧叶核素分布均匀。冷结节是甲状腺腺瘤常见的显像类型,还见于甲状腺囊肿、囊性变、出血、钙化、结节性甲状腺肿、甲状腺炎、甲状腺癌等。在冷结节中,甲状腺癌占5%~10%。
4)甲状腺亲肿瘤核素显像
在甲状腺静态显像显示肿瘤部位为核素分布稀疏区或缺损区,可再注射亲肿瘤显像剂。若此区域出现核素填充现象时,视为亲肿瘤显像阳性,提示该肿瘤恶性病变的可能性较大。不同类别的亲肿瘤显像剂阳性提示着不同类型的甲状腺癌,201Tl、99mTc-MIBI显像阳性提示甲状腺分化癌(DTC),其特异性为80%~90%,少部分良性结节也可以显像阳性;99mTc-二巯基丁二酸(DMSA)显像阳性提示甲状腺髓样癌,其灵敏度>80%,特异性100%;99mTc-奥曲肽和131I-间位碘代卞胍(MIBG)可用于甲状腺髓样癌的诊断。
10.甲状腺细针抽吸细胞学检查(FNAC)
FNAC是目前手术前鉴别甲状腺良、恶性病变的“金标准”,其诊断的敏感性和特异性均达90%以上。此外,FNAC对诊断慢性淋巴细胞性甲状腺炎和亚急性甲状腺炎也有很高特异性。根据甲状腺细胞学Bethesda诊断系统,FNAC结果可分5类:①取材无法诊断或不满意;②良性病变;③不确定性病变(包括意义不明的不典型增生以及滤泡样病变或滤泡样肿瘤);④可疑恶性病变;⑤恶性病变。而细胞学的检测结果可为不确定或可疑恶性结节的性质确定起关键作用,关系到患者是否需要手术治疗以及手术切除的范围。由于在细胞学不确定的结节中,约75%手术后的病理组织学为良性,分子诊断有助于减少这类不确定患者的不必要手术。
11.甲状腺分子诊断
检测穿刺样本中甲状腺癌相关的分子标志物(7基因突变组合如BRAF、RAS、TERT、RET/PTC、Pax8-PPAR及Galectin-3)以及利用基因芯片技术的RNA基因表达分类器(gene expression classifier,GEC)。前者特异性和阳性预测值高,可作为确诊(rule in)检查;后者敏感性和阴性预测值高,可作为排除诊断(rule out)检查。基因突变为阳性者,应行甲状腺近全切除;GEC阴性结果者,则可定期随访观察。
1.X线表现
表现为气管受压移位和甲状腺区钙化。
2.CT表现
(1)平扫
弥漫性甲状腺肿,表现甲状腺对称性增大,密度降低,可不均匀(图1A)。多结节性甲状腺肿表现为甲状腺不对称增大,内见多发大小不一结节,因结节常发生出血、坏死和囊变而密度不均(图2A)。
(2)增强扫描
增生甲状腺组织明显强化,囊变坏死区不强化(图1B、图1B)。

图1弥漫性甲状腺肿CT表现
A.CT平扫双侧甲状腺弥漫性增大,密度不均;B.增强扫描呈不均匀强化

图2多结节性甲状腺肿CT表现
A.CT平扫双侧甲状腺不规则增大,内见多发结节,伴有囊变和钙化(黑色箭头);B.增强扫描多发结节更清楚,大小不一,囊变区无强化(白色箭头)
3.MRI表现
结节性甲状腺肿因成分不同而MRI信号表现复杂。
(1)平扫
一般增生结节多表现为长T1、长T2信号,当结节内出血或蛋白含量高时T1WI表现为高信号,T2WI可表现为低信号或高信号。
(2)增强扫描
病灶与CT表现一致,实性部分明显强化。
4.超声表现
甲状腺增大,可见单发或多发结节,中低回声,彩色多普勒血流成像(color Doppler flow imaging,CDFI)见结节边缘绕行的血流信号。
5.血清甲状腺激素水平
反映甲状腺功能的血清激素包括总三碘甲状腺原氨酸(TT3)、总甲状腺素(TT4)、游离三碘甲状腺原氨酸(FT3)和游离甲状腺素(FT4),它的异常说明已经存在显性甲状腺功能的病变。血清T3、T4受到甲状腺激素球蛋白(TBG)浓度的影响,FT3、FT4直接反映活性甲状腺激素(生物效应的主要部分),且不受TBG的影响,更准确地反映甲状腺的功能状态,是目前临床甲状腺功能的疾病诊断、病情判断、疗效观察最常用的指标。
6.下丘脑-垂体-甲状腺轴
(1)促甲状腺激素(TSH)的测定
血清TSH的变化是反映甲状腺功能最敏感的指标。随着检测技术的发展,超敏TSH(sTSH)成为筛查甲亢的最有效指标。由于TSH的改变早于T3、T4的变化,能更有效地筛查出甲亢,尤其在亚临床甲亢和亚临床甲减的诊断。而传统的131碘摄取率和TRH兴奋试验也已被TSH所取代。
(2)促甲状腺激素释放激素(TRH)兴奋试验
反映垂体TSH分泌细胞的储备功能和对TRH的敏感性,主要用于中枢性甲减病变位置(下丘脑或垂体)的确定。
7.甲状腺自身抗体
(1)甲状腺过氧化物酶抗体(TPOAb)
TPOAb是自身免疫性甲状腺疾病(AITD)的标志性抗体,是诊断桥本甲状腺炎的主要标准。虽然TPOAb不是AITD的诱因或致病始动因子,但它反映甲状腺自身免疫状态的存在,且与AITD的严重程度并没有直接的关系。
(2)甲状腺球蛋白抗体(TgAb)
TgAb也是AITD的标志性抗体,往往伴随TPOAb出现。甲状腺球蛋白(Tg)为反映甲状腺滤泡是否破坏的指标。
(3)TSH受体抗体(TRAb)
是自身免疫性甲状腺疾病的病因,TRAb中包括TSH受体刺激性抗体(TSAb)、TSH刺激阻断性抗体(TSBAb)2种亚型。TSAb有判断格雷夫斯病的进展或预测复发的作用,可作为治疗后停药的重要指标。注意临床上通常测定的TRAb仅能反映有TSH受体抗体的存在,并不能区分出TSAb或TSBAb。
8.尿碘
尿碘可了解碘的营养水平。尿碘中位数(MUI)100~200μg/L是最适当的碘营养状态。MUI<100μg/L为碘缺乏,MUI 200~299μg/L为碘超足量,MUI>300μg/L为碘过量。
9.放射性核素的甲状腺功能和显像检查
主要包括131碘摄取率和甲状腺核素静态显像。随着甲状腺激素特别是超敏TSH的检测,131碘摄取率已经不再作为诊断甲亢和甲减的常规指标。目前主要用于甲亢所致的甲状腺毒症和炎症所致的甲状腺毒症的鉴别诊断。甲状腺核素静态显像则用于甲状腺结节和肿瘤的诊断和鉴别诊断。
(1)甲状腺131碘摄取率
应用范围包括①计算131碘治疗甲亢时需要的活度;②鉴别格雷夫斯病和破坏性甲状腺毒症(如亚急性甲状腺炎、产后甲状腺炎等)所致的高甲状腺激素血症的病因。亚急性甲状腺炎因甲状腺滤泡遭受炎性破坏而出现甲状腺摄131碘能力明显减低,同时有FT3、TT3、FT4、TT4升高以及TSH减低,呈摄131碘能力与血清甲状腺激素水平分离现象;③非毒性甲状腺肿与格雷夫斯病的鉴别,前者甲状腺摄131碘率因缺碘可升高,但高峰不前移,后者高峰前移。
(2)甲状腺核素静态显像
通过显像可显示甲状腺位置、大小、形态及放射性分布状况,以及了解甲状腺结节和肿瘤的局部功能状态。正常甲状腺图像:甲状腺双叶呈蝴蝶状,叶内放射性分布均匀,双叶上极因甲状腺组织较薄,放射性分布略有些稀疏,峡部一般不显像或其浓集程度明显低于双侧甲状腺叶,偶尔可见到锥状叶。根据甲状腺结节摄取核素能力的不同,可分为“热结节”“温结节”和“冷结节”,可为结节的鉴别诊断以及异位甲状腺组织的诊断提供信息。
1)热结节
是结节组织摄取核素能力高于周围正常甲状腺组织,在结节部位出现放射性浓集,常见于自主功能性甲状腺结节(或腺瘤)。其显像特点为甲状腺失去正常形态,在甲状腺解剖部位见到一个放射性浓集区(一般为圆形或类圆形),对侧叶未见显像或显像模糊。热结节病理上多为良性自主性腺瘤,甲状腺癌罕见。
2)温结节
指结节组织摄取核素能力与周围正常甲状腺组织相近,使得结节的放射性分布与周围正常甲状腺组织无明显差异。它的显像特点双侧叶内核素分布均匀,未见到明显的核素分布稀释区或浓集区。温结节属功能正常,常见于甲状腺腺瘤;也可见于甲状腺癌,多为分化好的甲状腺癌。
3)冷结节
结节部位对核素的摄取能力低于周围正常甲状腺组织,因此该部位出现核素分布稀疏区或缺损区。显像特点为甲状腺肿大,形态不完整,其中一叶内可见单一核素分布稀疏区或缺损区,对侧叶核素分布均匀。冷结节是甲状腺腺瘤常见的显像类型,还见于甲状腺囊肿、囊性变、出血、钙化、结节性甲状腺肿、甲状腺炎、甲状腺癌等。在冷结节中,甲状腺癌占5%~10%。
4)甲状腺亲肿瘤核素显像
在甲状腺静态显像显示肿瘤部位为核素分布稀疏区或缺损区,可再注射亲肿瘤显像剂。若此区域出现核素填充现象时,视为亲肿瘤显像阳性,提示该肿瘤恶性病变的可能性较大。不同类别的亲肿瘤显像剂阳性提示着不同类型的甲状腺癌,201Tl、99mTc-MIBI显像阳性提示甲状腺分化癌(DTC),其特异性为80%~90%,少部分良性结节也可以显像阳性;99mTc-二巯基丁二酸(DMSA)显像阳性提示甲状腺髓样癌,其灵敏度>80%,特异性100%;99mTc-奥曲肽和131I-间位碘代卞胍(MIBG)可用于甲状腺髓样癌的诊断。
10.甲状腺细针抽吸细胞学检查(FNAC)
FNAC是目前手术前鉴别甲状腺良、恶性病变的“金标准”,其诊断的敏感性和特异性均达90%以上。此外,FNAC对诊断慢性淋巴细胞性甲状腺炎和亚急性甲状腺炎也有很高特异性。根据甲状腺细胞学Bethesda诊断系统,FNAC结果可分5类:①取材无法诊断或不满意;②良性病变;③不确定性病变(包括意义不明的不典型增生以及滤泡样病变或滤泡样肿瘤);④可疑恶性病变;⑤恶性病变。而细胞学的检测结果可为不确定或可疑恶性结节的性质确定起关键作用,关系到患者是否需要手术治疗以及手术切除的范围。由于在细胞学不确定的结节中,约75%手术后的病理组织学为良性,分子诊断有助于减少这类不确定患者的不必要手术。
11.甲状腺分子诊断
检测穿刺样本中甲状腺癌相关的分子标志物(7基因突变组合如BRAF、RAS、TERT、RET/PTC、Pax8-PPAR及Galectin-3)以及利用基因芯片技术的RNA基因表达分类器(gene expression classifier,GEC)。前者特异性和阳性预测值高,可作为确诊(rule in)检查;后者敏感性和阴性预测值高,可作为排除诊断(rule out)检查。基因突变为阳性者,应行甲状腺近全切除;GEC阴性结果者,则可定期随访观察。
全国各地已普遍进行了单纯性甲状腺肿的普查和防治工作,发病率已大大降低。在甲状腺肿大的高发地区,集体预防极为重要,一般多用碘化食盐。
全国各地已普遍进行了单纯性甲状腺肿的普查和防治工作,发病率已大大降低。在甲状腺肿大的高发地区,集体预防极为重要,一般多用碘化食盐。













