英文名称 :thalassemia
中文别名 :海洋性贫血症
地中海贫血(mediterranean anemia)(简称地贫)又称海洋性贫血症(thalassemia),据全国医学名词审定委员会规定应称为“珠蛋白生成障碍贫血”。是由于一种或多种珠蛋白肽链合成受阻或完全抑制,导致Hb成分组成异常,引起慢性溶血性贫血。根据不同类型的珠蛋白基因缺失或缺陷,而引起相应的珠蛋链合成受抑制情况不同,可将地贫分为α-地中海贫血、β-地中海贫血、δ-地中海贫血、γ-地中海贫血及少见的β-地中海贫血,以前两种类型常见。各类地中海贫血之间又可互相组合,可与各种异常Hb组合(如HbE/β地中海贫血),这一组疾病又称地中海贫血综合征,均属常染色体不完全显性遗传。
从地中海沿岸的意大利、希腊、马耳他、塞浦路斯到东南亚各国均是本病多发区。在我国的广东、广西、海南、云南、贵州、四川及香港等地区常见,发病率达10%~14%,黄河以南至长江流域,台湾、福建及西藏等省(区)均有病例报道。患者以汉族为多,亦可见于回、傣、壮、苗和布衣等少数民族。
α‐地中海贫血(α‐mediter‐ranaen anemia)是由于α‐珠蛋白基因的缺失或功能缺陷(点突变)而导致α‐珠蛋白链合成障碍所引起的一组溶血性贫血。β地中海贫血(β‐medifer‐ranean anemia)是指β链的合成受部分或完全抑制的一组血红蛋白病。β珠蛋白基因位于11号染色体短臂1区2带(简记:11P12)。本病除少数几种为几个核苷酸缺失外,绝大部分都是点突变(单个核苷酸置换、增加或缺失)所致。
几乎所有的地中海贫血的病理生理特点都与珠蛋白链的合成失去平衡有关。这一现象使得地中海贫血从根本上区别于其他遗传性和获得性血红蛋白合成疾病,而且可以在很大程度上解释纯合子和杂合子状态的严重性 (图1)。
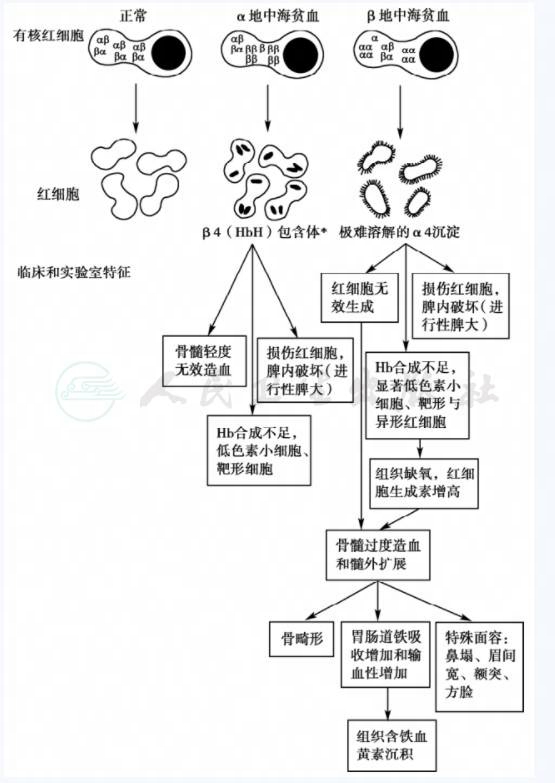
图1 地中海贫血的病理生理
注:*胎儿为γ4四聚体,产生Hb Bart。
1.α‐地中海贫血
(1)血象: 红细胞(0.14~4.06)×1012/L,Hb 18~110g/L,网织红细胞增加,范围0.004~0.22(平均0.046),偶有中、晚红细胞。外周血涂片呈明显红细胞大小不等、浅染、异形、靶形和碎片。一般白细胞和血小板正常。
(2)血红蛋白H(hemoglobin H,HbH)包涵体和Heinz小体生成试验均阳性,含HbH包涵体红细胞阳性率为3.0%~100%,heinz小体阳性细胞为30.0%~100%。
(3)红细胞渗透脆性降低,红细胞寿命为4~23天。
(4)异丙醇试验强阳性。
(5)骨髓象 红细胞系明显增生,以中、晚幼红细胞为主,成熟红细胞形态与外周血相同。
(6)血红蛋白分析HbH含量为1.5%~44.3%,约76%复合Hb Bart,含量(抗碱比值计)为0.12%~19.5%(平均4.6±3.3);约13%复合Hbcs,含量为0.82%~6.80%。
(7)基因诊断 文献报道的方法主要有:①限制性酶切图谱直接分析法;②限制性片段长度多态性(RLFP)间接分析法;③寡核苷酸探针(ASO)分析法;④聚合酶链式反应(PCR)基因诊断法;⑤跨越断裂点的PCR扩增法(gap‐PCR);⑥多重PCR扩增法(multiplex PCR)。
2.β‐地中海贫血
(1)血象:红细胞<2.0×1012/L,呈小细胞低色素性贫血。外周血涂片呈显著红细胞大小不等,异形明显(梨形、泪滴状、小球形、三角形等),有靶形及碎片,嗜碱性点彩红细胞、多嗜性红细胞、有核红细胞增加,网织红细胞增加(≤0.1)。白细胞及血小板数量增加,并发脾功能亢进者减少。
(2)骨髓象 有核红细胞增生极度活跃,粒红比值倒置,以中、晚幼红细胞为主,胞体小,核固缩,浆小偏蓝,甲基紫染色可见晚幼红细胞含包涵体(α链沉淀)。
(3)红细胞盐水渗透脆性实验 渗透脆性降低,0.3%~0.2%或更低才完全溶血。
(4)HbF含量增加达20%~99.6%,HbA 2正常或升高。
(5)血浆及红细胞内维生素E含量显著下降,与病情呈正相关;超氧阴离子自由基增加。
(6)骨髓X线检查 骨髓腔增宽,皮质变薄和骨质疏松,颅骨的内外板变薄,板障加宽和短发样骨刺形成。
(7)家系调查 患儿父母均为β地中海贫血杂合子(临床和实验室检查结果见轻型β地中海贫血章节)。
(8)肽链分析 β/α<0.1(正常值1.0~1.1),高效液相层析分析法明确诊断。
(9)基因诊断:方法见HbH章节,因本病多为点突变,采用逆向杂交法‐反向点杂交检测。我国各民族的β地中海贫血基因突变情况有一定差异,南方汉族的突变基因以CD41‐42(‐TCTT)、CD17(A→T)、I VS‐Ⅱ‐654(C→T)和TATA‐box28(A→G)为主,约占85%~90%。双重杂合子的突变组合可达近100种。
轻型地中海贫血无需特殊治疗。中间型和重型地中海贫血应采取下列一种或数种方法给予治疗。
1.一般治疗
注意休息和营养,积极预防感染。适当补充叶酸和维生素E。
2.输血治疗
此法在目前仍是重要治疗方法之一。少量输注红细胞法仅适用于中间型α地中海贫血和β地中海贫血,不主张用于重型β地中海贫血。对于重型β地中海贫血应从早期开始给予中、高量输血,以使患儿生长发育接近正常和防止骨骼病变。其方法是:先反复输注浓缩红细胞,使患儿血红蛋白含量达120~150g/L;然后每隔2~4周输注浓缩红细胞10~15ml/kg,使血红蛋白含量维持在90~105g/L以上。但本法容易导致含铁血黄素沉着症,故应同时给予铁螯合剂治疗。
3.铁螯合剂
常用去铁胺,可以增加铁从尿液和粪便排出,但不能阻止胃肠道对铁的吸收。通常在规则输注红细胞1年或10~20U后进行铁负荷评估,如有铁超负荷(例如SF>1000μg/L)、则开始应用铁螯合剂。去铁胺每日25~50mg/kg,每晚1次连续皮下注射12小时,或加入等渗葡萄糖液中静脉滴注8~12小时;每周5~7天,长期应用。或加入红细胞悬液中缓慢输注。去铁胺副作用不大,偶见过敏反应,长期使用偶可致白内障和长骨发育障碍,剂量过大可引起视力和听觉减退。维生素C与螯合剂联合应用可加强去铁胺从尿中排铁的作用,剂量为200mg/d。
4.脾切除
脾切除对血红蛋白H病和中间型β地中海贫血的疗效较好,对重型β地中海贫血效果差。脾切除可致免疫功能减弱,应在5~6岁以后施行并严格掌握适应证。
5.造血干细胞移植
异基因造血干细胞移植是目前能根治重型β地中海贫血的方法。如有人类白细胞抗原相配的造血干细胞供者,应作为治疗重型β地中海贫血的首选方法。
6.基因活化治疗
应用化学药物可增加γ基因表达或减少α基因表达,以改善β地中海贫血的症状,已用于临床的药物有羟基脲、5‐氮杂胞苷、阿糖胞苷、白消安、异烟肼等,目前正在探索之中。
1.婚前检查
结婚对象应检验是否为地中海型贫血带因者,若是则特别注意产前检查。
2.产前检查
若夫妻均为带因者,每胎怀孕第12周以后即应抽取胎儿血体检,若确定为地中海型贫血重型胎儿即可予人工流产。













