成人髋关节发育不良与髋关节脱位是婴幼儿及儿童期相同疾病的延续。髋关节发育不良和髋关节脱位有共同的致病因素,也分享相似的伴随畸形,其区别在于股骨头与髋臼之间的对应关系,即前者股骨头仍有不同程度的髋臼覆盖,而后者股骨头则完全从髋臼内脱出。杨建平等报告天津地区婴儿髋脱位的发病率为2.66%。目前尚无国人髋关节发育不良发病率的报告。
髋关节发育不良的病人髋臼关节面表现为不同程度的狭窄和倾斜,随着畸形和半脱位严重程度的增加,髋臼关节面对股骨头的覆盖越来越小,关节面倾斜度也随之增大,髋臼变浅,对股骨头的包容越来越差。髋关节中心逐渐外移和上移。当股骨头完全脱位后原真臼发育迟缓,甚至失去髋臼的形态,外观极小,呈三角形臼窝,前壁极薄,臼内被增厚的关节囊和纤维组织充填。
股骨头外观可以正常,或出现不同程度的各种畸形。股骨前倾角增大,大转子的位置移向后方。股骨头和髋臼形态的异常造成了两者之间的吻合度的改变,关节面吻合度不佳是引发髋关节迅速退变的主要原因。
髋关节发育不良病人的关节盂唇较正常人明显肥厚。当股骨头完全脱位时髋关节周围的软组织亦随之发生了结构性改变。关节囊明显增厚并随股骨头脱位的走行而延长;股骨前倾角的极度增大导致的大转子后位转移,使臀中肌的附丽点不但因脱位而上移,同时因大转子的后位而转向髋关节的后方;臀大肌,髂腰肌的附丽点上移,髋关节生物力学环境明显改变;髋关节周围血管神经相对短缩。
(一)常规X线片检查
1.骨盆前后位片
在明确骨盆X线片不存在骨盆倾斜,旋转等异常影像因素后,需要观察的内容如下:
(1)Wiberg外侧CE角(Centre Edge Angle)
通过股骨头中心的身体垂线与股骨头中心至髋臼负重区外缘之间的夹角。正常值大于25°,20~25°为临界值,而小于20°则可诊断为髋关节发育不良(图2)。
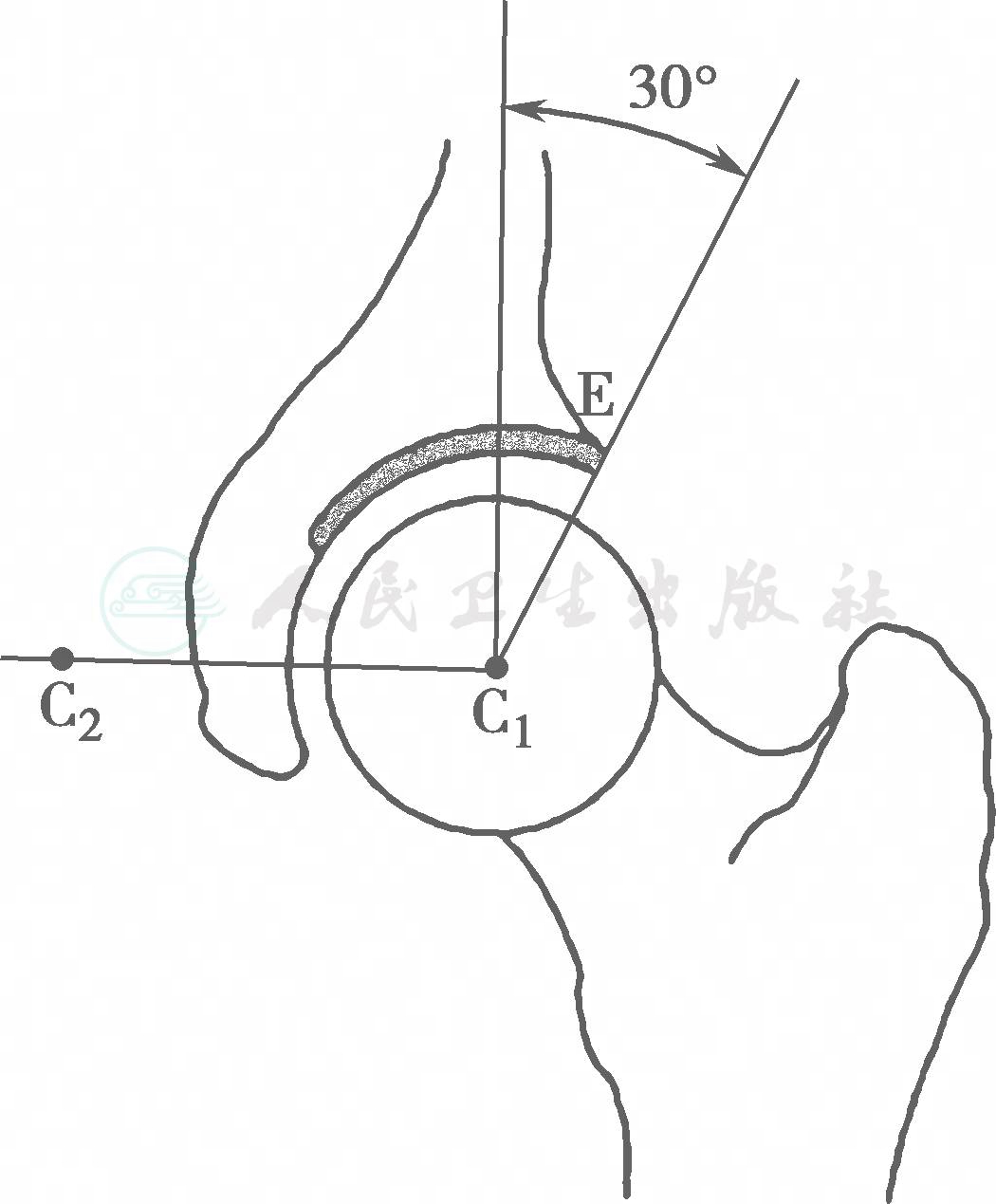
图2 Wiberg外侧CE角的测量方法
(2)臼顶倾斜角(Tnnis Acetabular Index Angle)
髋臼承重面(眉弓)内、外缘之间的连线与骨盆水平轴之间的夹角。正常值0~10°之间。髋关节发育不良的病人该角度通常大于10°(图3)。

图3 臼顶倾斜角的测量方法
(3)Shenton线
股骨颈内侧缘与闭孔上缘之间的连线。正常髋关节的Shenton线是连续的弧线,如果该弧线不连续,说明髋关节有不同程度的半脱位或脱位(图4)。

图4 Shenton氏线示意图
(4)骨关节炎的程度
骨关节炎的存在及程度用Tnnis髋骨关节炎分期(1987)评估:0期:没有髋关节骨关节炎的表现;Ⅰ期:股骨头与髋臼出现轻度的骨硬化,关节间隙轻度狭窄或股骨头形态轻度变形;Ⅱ期:股骨头内小囊性变,关节间隙中度狭窄,股骨头形态中度变形;Ⅲ期:股骨头或髋臼大囊性变,关节间隙重度狭窄,髋关节严重畸形(图5)。
2.65°斜位片(False Profile Radiograph)
65°斜位片用于评估髋臼的前覆盖。要求患者站立(髋关节应力位像),骨盆相对于底片旋转65度。合格的片子上显示两个股骨头之间的距离等于一到两个股骨头的宽度。前覆盖的测量指标是Lequense前方CE角(图6)。正常值应大于20°(图7)。
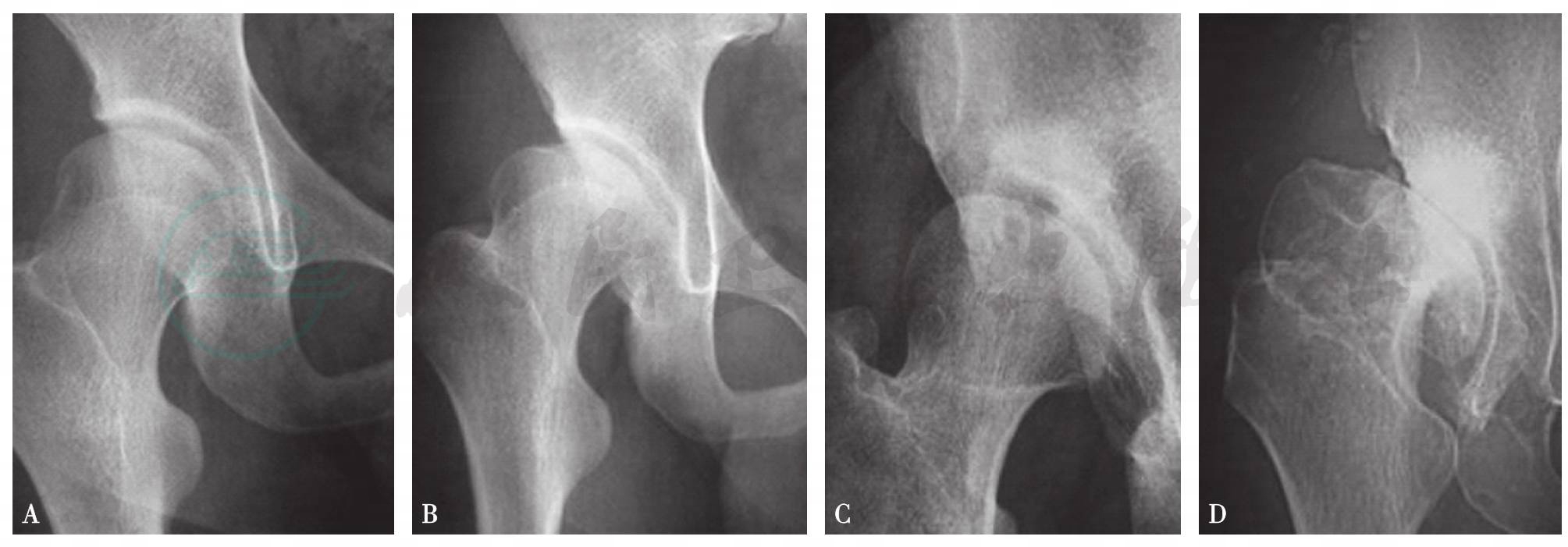
图5 Tnnis髋骨关节炎分期
A. 0期:病人没有症状,X线片仅显示髋臼发育不良,无骨关节炎征象;B. Ⅰ期;股骨头形态轻度变形,关节间隙轻度狭窄;C. Ⅱ期:关节间隙明显狭窄,股骨头内囊性改变;D. Ⅲ期:关节间隙严重狭窄,股骨头严重变形,髋臼内壁帘状骨赘形成
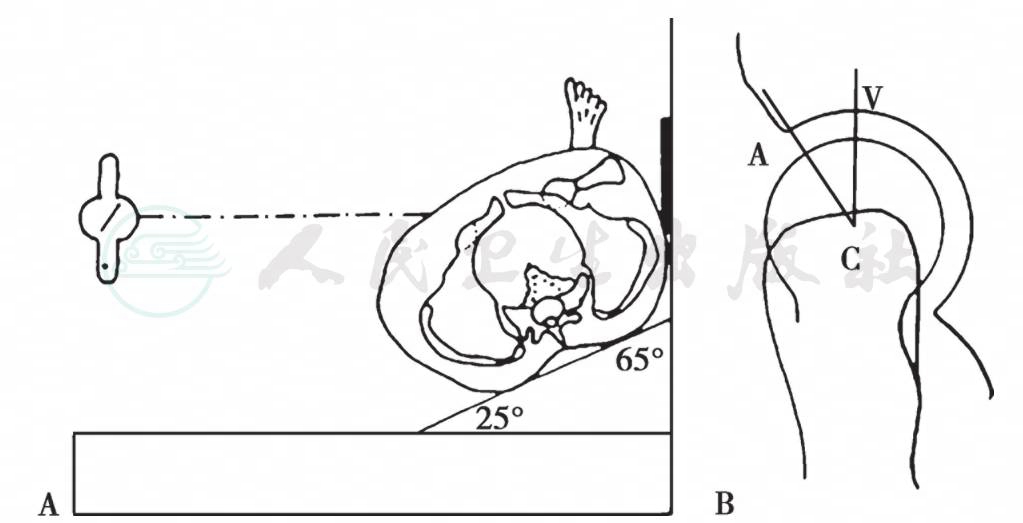
图6
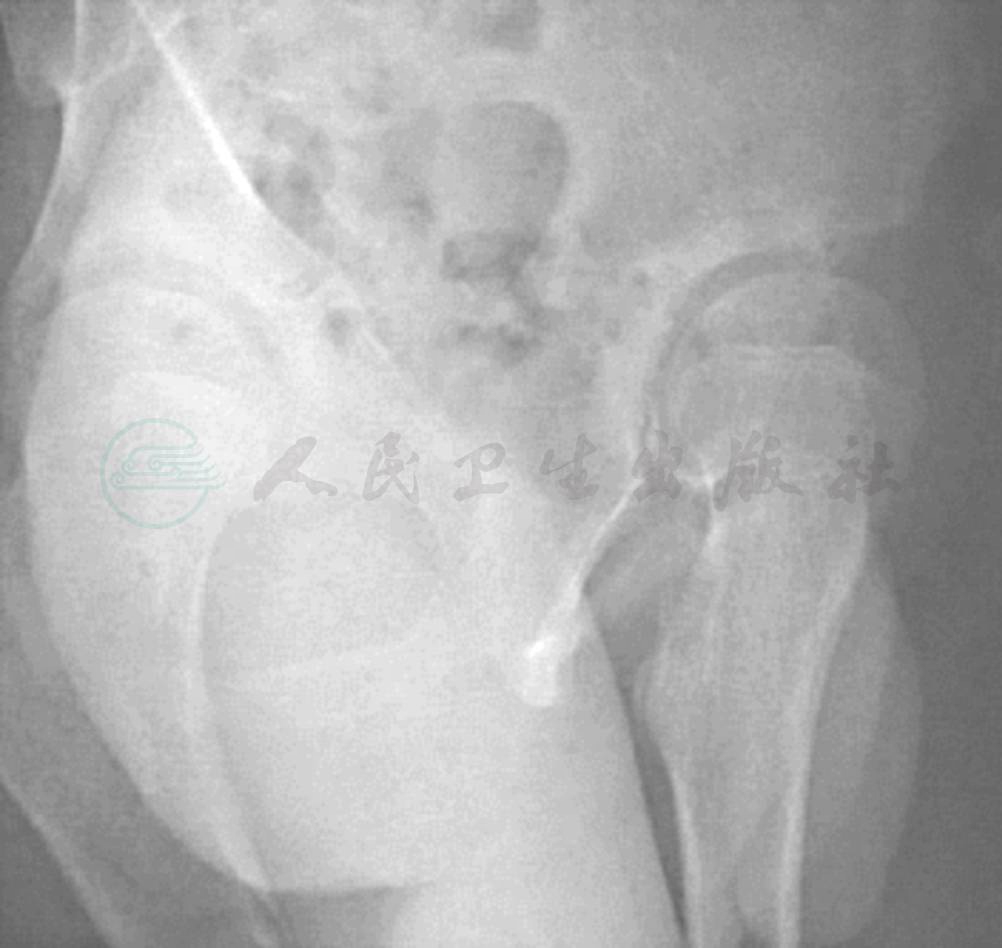
图7 髋关节发育不良的X线65°斜位片,显示髋臼前方覆盖不良,前CE角减小
(二)分型
1.Crowe分型(1979)
Crowe分型是基于对不同脱位程度髋关节发育不良人工关节置换术手术效果的评价而建立的,其分型方法简单易行,但不能评价轻度髋臼发育不良形态学变化的细节,也未将完全脱位的高度区分出来。具体测量方法:髋关节正位片上以经双侧泪滴下缘的水平线作为参照线,股骨头垂直高度作为百分比参照高度,测量内侧股骨头颈交界处距离水平参照线的距离(图8)。
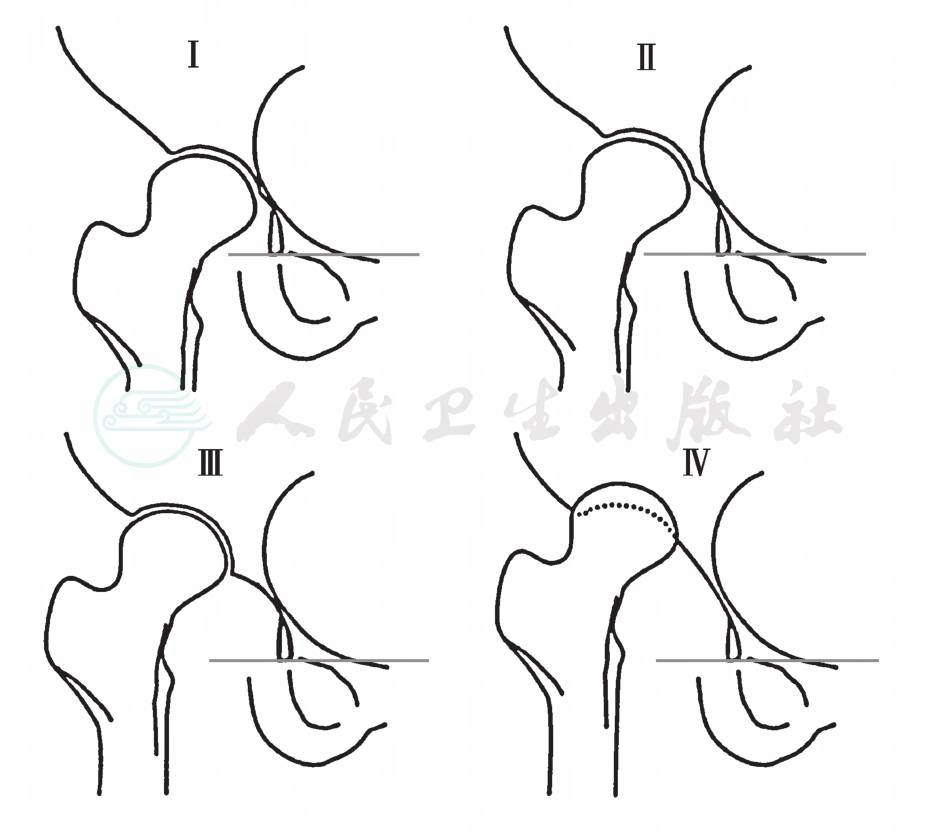
图8 Crowe分型
Ⅰ型:股骨头半脱位,半脱位的高度<50%股骨头垂直高度;
Ⅱ型:股骨头半脱位,半脱位的高度为50%~ 75%股骨头垂直高度;
Ⅲ型:股骨头半脱位,半脱位的高度为75%~ 100%股骨头垂直高度;
Ⅳ型:股骨头完全脱位,脱位高度>100%股骨头的垂直高度。
2.Hartofilakidis分型
Hartofilakidis分型是另一种常用的判断髋关节脱位程度的分型方法。该分型将髋关节发育不良与脱位分为三型(图9):Ⅰ型:髋关节单纯发育不良或半脱位,股骨头在真性髋臼之中;Ⅱ型:髋关节低位脱位,股骨头脱出髋臼,假臼与真臼彼此相连;Ⅲ型:髋关节高位脱位,股骨头脱出髋臼,假臼与真臼彼此分离。与Crowe分型相比较,该分类更加一目了然。由于将完全性髋脱位分为高位脱位和低位脱位,在人工关节置换术中高位脱位与低位脱位的处理原则有明显的差异,因此对人工关节置换术的指导意义更加重要。
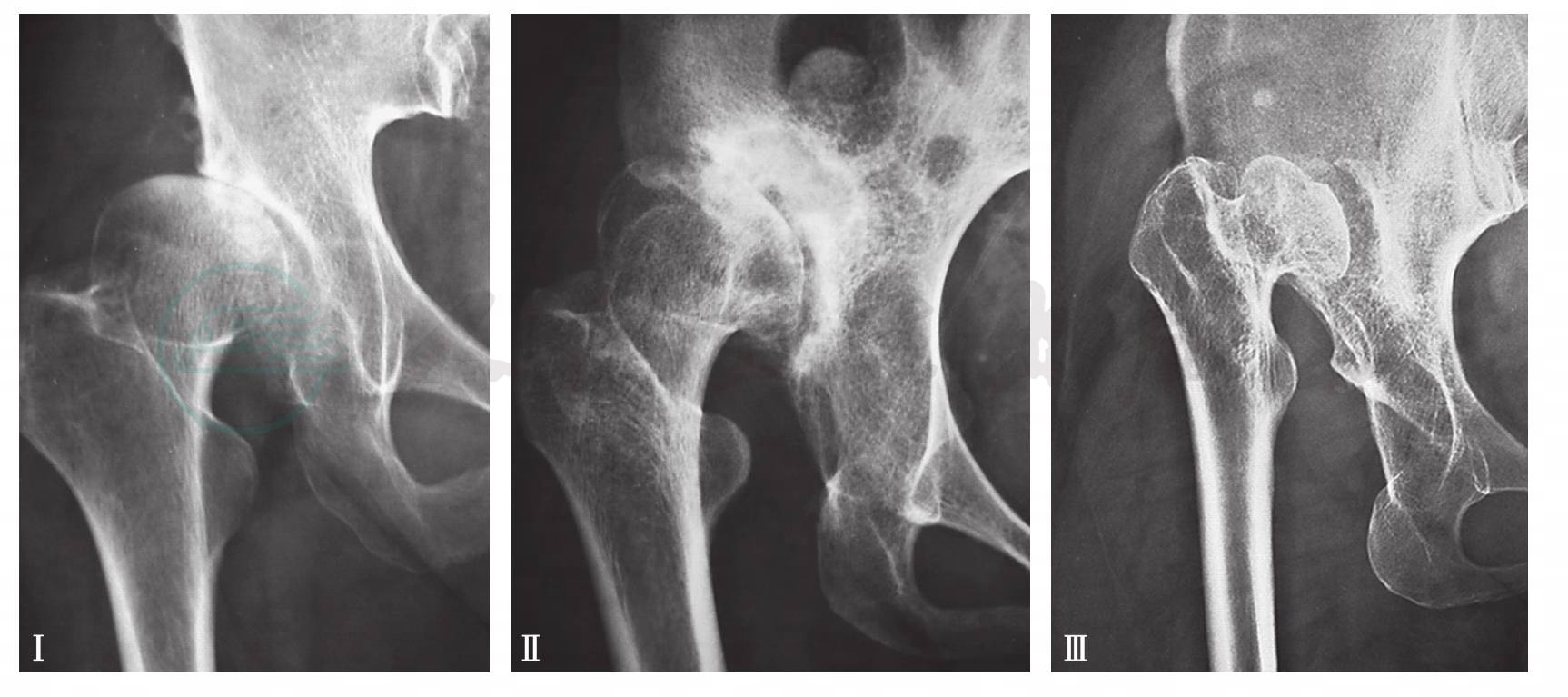
图9 Hartofilakidis分型
(三)CT和三维CT重建
Anda等人提出一种在CT上测量髋关节发育不良的标准化方法,通过经双侧股骨头中心的轴位像来测量髋臼在股骨头上的覆盖。前覆盖由AASA(Anterior Acetabular Sector Angle)测量。后覆盖由PASA(Posterior Acetabular Sector Angle)测量。AASA和PASA相加得到HASA(Horizontal Acetabular Sector Angle),可评估总的 髋臼覆盖率(图10)。
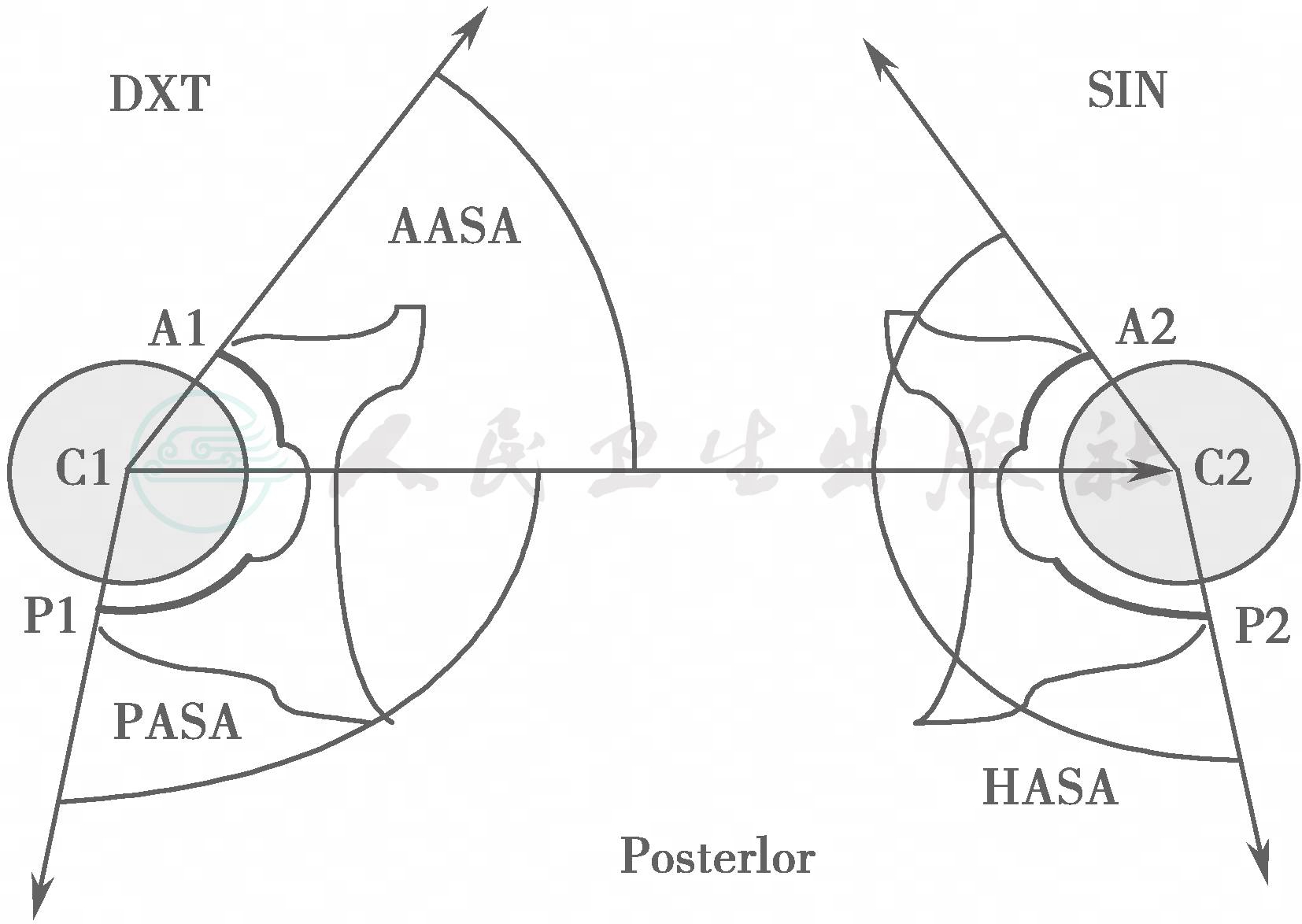
图10 AASA、PASA、HASA示意图
Anda等人报道AASA的平均正常值在男性中为63°,女性为64°;而PASA在男性和女性中的平均正常值均为105°。髋关节发育不良的病人的这些数值通常都是减小的。
对于髋关节明显异常,并准备行人工关节置换术的病人来说,手术前的CT检查不但能够观察髋臼的形态,髋臼的骨量,还能够测量股骨前倾角的变化,为假体的选择和手术的操作提供重要资料(图11)。
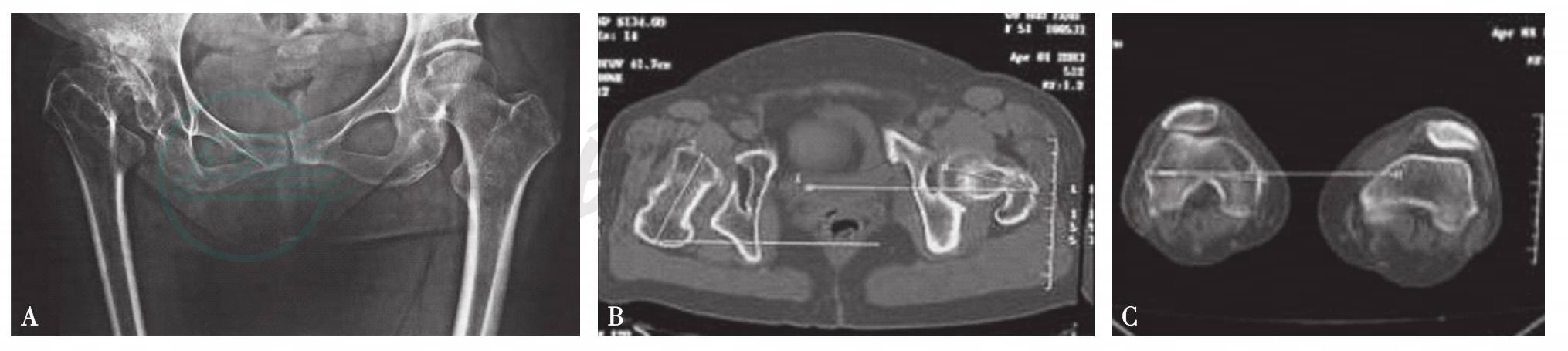
图11 CT测股骨前倾角
A. X线片显示右髋病变;B. CT显示右股骨前倾角明显增大;C. CT测量股骨前倾角时必须以同侧股骨内外上髁连线作为0°基准线进行测量
(四)MR关节造影
MR关节造影主要用于发现是否存在盂唇病变,包括盂唇撕裂,盂唇内翻,退行性变,囊肿形成等,而后者常是关节退行性变的先兆。这项技术也可更好地发现关节软骨的损伤。MR关节造影对手术方案的制订,特别是截骨手术是否需要处理髋关节内病变意义重大。附加股骨远端水平面的平扫可以协助测量股骨前倾角。
髋关节发育不良的治疗目的在于纠正髋臼和股骨近端的畸形,延缓骨关节炎的进展。原则上治疗越早效果越好。尽管成年后骨的弹性和再塑形能力会显著下降,然而截骨术仍然可以很好的增加股骨头的覆盖,缓解髋关节的疼痛,并延缓骨关节炎的进展。因此,对于成年髋发育不良的病人必须予以充分重视,争取在髋关节骨关节炎出现或恶化之前纠正畸形,延缓或阻止骨关节炎的发展。而对于那些症状出现晚,疼痛较轻,畸形不重的病人则应当采取保守治疗的手段,待骨关节炎晚期后可以考虑人工关节置换术。
1.病人年龄<40岁,髋关节疼痛,X线片显示髋关节轻度半脱位,外展位片上股骨头与髋臼之间的吻合度良好,股骨颈干角基本正常,骨关节炎不明显或关节间隙不窄的患者应该选择能够恢复髋臼解剖覆盖的重建性髋臼截骨术。目前国际上最常见的手术为伯尔尼髋臼周围截骨术(图14)。

图14 伯尔尼髋臼周围截骨术效果
A.女28岁右髋关节发育不良,注意股骨头内囊性改变;B.术后17年复查,股骨头覆盖良好,关节间隙正常股骨头囊性变基本消失
2.如果伴有股骨颈干角明显增大或减小,呈髋外翻或髋内翻畸形的患者可以在做髋臼周围截骨的同时配合股骨近端内翻或外翻截骨术纠正髋外翻或髋内翻畸形并改善股骨头的覆盖。
3. 如果伴有股骨的前倾角明显增大的患者可在做髋臼周围截骨术的同时做股骨近端去旋转截骨术。
4.如果X线片股骨头与髋臼之间的吻合度差,或半脱位较重,外展位片股骨头与髋臼的对合关系不良者,可以慎重选择挽救性骨盆截骨术,例如:Chiari骨盆截骨术。
5.如果年龄大于40岁,可以选择保守治疗,待骨关节炎严重后行人工关节置换术。
6.对于具有严重骨关节炎的临床症状和体征,X线片上Tnnis分期为Ⅱ~Ⅲ期者,可以选择人工关节置换术。但是年龄偏小的患者的人工关节手术适应证应严格掌握。
7.年龄偏小,单侧髋关节半脱位伴骨关节炎晚期,同侧膝关节和对侧下肢无明显关节异常的患者,特别是需要从事重体力劳动的患者可以选择髋关节融合术。
8. 对于无假臼形成和骨关节炎改变的髋关节全脱位的患者,或有假臼形成但是髋关节不疼,骨关节炎不重的患者建议不予考虑人工关节置换术。对于有假臼形成并出现严重骨关节炎的髋关节全脱位的患者可以选择人工关节置换术。













