中文别名 :小脑扁桃体下疝畸形;Arnold-Chiari畸形;Chiari畸形
小脑扁桃体下疝畸形(Arnold-Chiari malformation),是小脑扁桃体下疝至颈椎椎管内,同时可合并延髓下段、第四脑室下部移入椎管,大多合并脊髓空洞症,又称为Arnold-Chiari畸形或Chiari畸形,于1891年由奥地利病理学家Hans Chiari首先报告而得名。
目前关于小脑扁桃体下疝形成机制的较公认的观点是由于胚胎时期,中胚层体节枕骨部发育不良,导致枕骨发育迟缓滞后,后颅窝容积相对狭小,使得出生后正常发育的后脑结构因后颅窝过度挤压而疝入到椎管内。Milhorat等对364例Chiari畸形患者进行调查分析,其中43例有家族史,21个家庭有常染色体显性或隐性遗传特征。Boyles等将Chiari畸形的基因表型定位于第9和15号同源染色体上。上述研究认为其与遗传的关系密切。
对Chiari畸形合并脊髓空洞症的发病机制存在许多观点,最具指导意义的理论当推Gardner的流体动力学理论和Williams的颅内与椎管内压力分离理论。Gardner认为寰枕区畸形致脑脊液循环受阻,四脑室内下行脑脊液的水锤样作用,冲击四脑室下端已闭塞的闩部,使脑脊液注入脊髓中央管内而形成空洞。Williams则认为枕大孔区蛛网膜下腔梗阻,造成颅内,椎管内压力失衡,引起脑脊液循环的垂直运动(抽吸样效应),促使脑脊液向中央管分流而导致脊髓空洞形成。另外,还有Oldfield的脑脊液脊髓实质渗透学说,当心脏收缩时,小脑扁桃体会向枕骨大孔做活塞式运动,并被枕大孔以下脑脊液所包绕。相应部位的蛛网膜下腔增加了脑脊液收缩期压力,脑脊液压力的增加会导致蛛网膜下腔的脑脊液通过血管周隙向脊髓内扩散,进而形成脊髓空洞,这种压力同时会压迫脊髓,使脊髓空洞内的液体不断搏动,空洞不断扩大。还有其他Nagasawa的漏出学说和Image提出的微管学说,多有一定的价值,但未对临床治疗提供更多改进。
Chiari畸形分型杂乱,主要分为解剖分型和临床分型。
1.解剖分型
根据后脑疝入的部位与程度,临床上较为认可的分四型:Ⅰ型,单纯小脑扁桃体下疝至枕骨大孔以下,脑桥、延髓未下移或轻度下移,伴有脊髓空洞和后颅窝狭小;Ⅱ型,小脑扁桃体及部分小脑蚓部下疝至椎管内,脑桥、延髓和第四脑室延长并下移,延髓和第四脑室下部移至C1以下,伴有脊髓空洞或脑积水;Ⅲ型,在Ⅱ型的基础上合并有上颈椎或枕部脊柱裂或脊髓膨出。Ⅳ型,小脑及后颅窝扁平,无后脑结构下疝。
2.临床分型
临床分型众多,尚无公认的分型。Pillay 等根据MRI 所示的解剖异常对成人Chiari 畸形进行分型:扁桃体下疝合并脊髓空洞者为A 型,无脊髓空洞者为B 型。Bindal 等将Chiari畸形分为五型:A型,无症状和体征;B 型,仅有脑干受压表现;S 型,仅有脊髓空洞症表现;BS型,脑干受压和脊髓空洞同时存在;BSX 型,脑干受压伴无症状脊髓空洞。
鉴于Chiari 畸形继发脊髓空洞症源于后颅窝容积较小和枕大孔区蛛网膜下腔梗阻的病理生理机制,手术成为目前较为有效的治疗方法。手术的原则是解除压迫脑干的骨性束缚和因疝出导致的硬膜压迫,重建正常的脑脊液动力学,并保持硬膜的完整性。目前普遍认为手术适应证为:①有明显的神经症状和体征;②病情呈进行性发展。
手术方式较多,尚无统一标准,主要涉及后颅窝减压的范围和程度,小脑扁桃体的处理,脊髓空洞的处理以及稳定性等问题。后颅窝减压可分为单纯骨性减压,或骨性减压并硬脊膜扩大成型重建枕大池。
单纯骨性减压主要适用于后颅窝容积较正常人明显小的扁平颅底、无脱位的颅底凹陷者,尤其是那些无脊髓空洞症或空洞不明显者(图1)。而骨性减压并硬膜扩大修补术,主要适用于小脑扁桃体下疝明显并脊髓空洞明显者(图2A,B),单纯骨性减压效果不明显,尚需解除增厚的寰枕筋膜的束带作用,并以Y形剪开硬膜,再以自体肌筋膜或人工硬膜材料,扩大修补硬膜,手术中尽量保持枕大池蛛网膜的完整性(图2C,D),有利于防止术后粘连和感染的发生。绝大多数患者经后颅窝充分减压后,下疝的小脑扁桃体会慢慢回缩至枕大孔以上,而脊髓空洞亦会逐渐缩小乃至消失(图2E,F)。Fujii 等主张空洞与脊髓比值大于35% 时可行分流手术,以免对脊髓造成损伤。亦有主张空洞与脊髓比值大于50%进行分流手术。在寰枢椎脱位等不稳定因素存在时,可考虑后颅窝减压后取髂骨植骨融合或采用钉棒系统内固定。一些病人尚需经口前路齿状突松解,再行后路固定(图3~图5)。
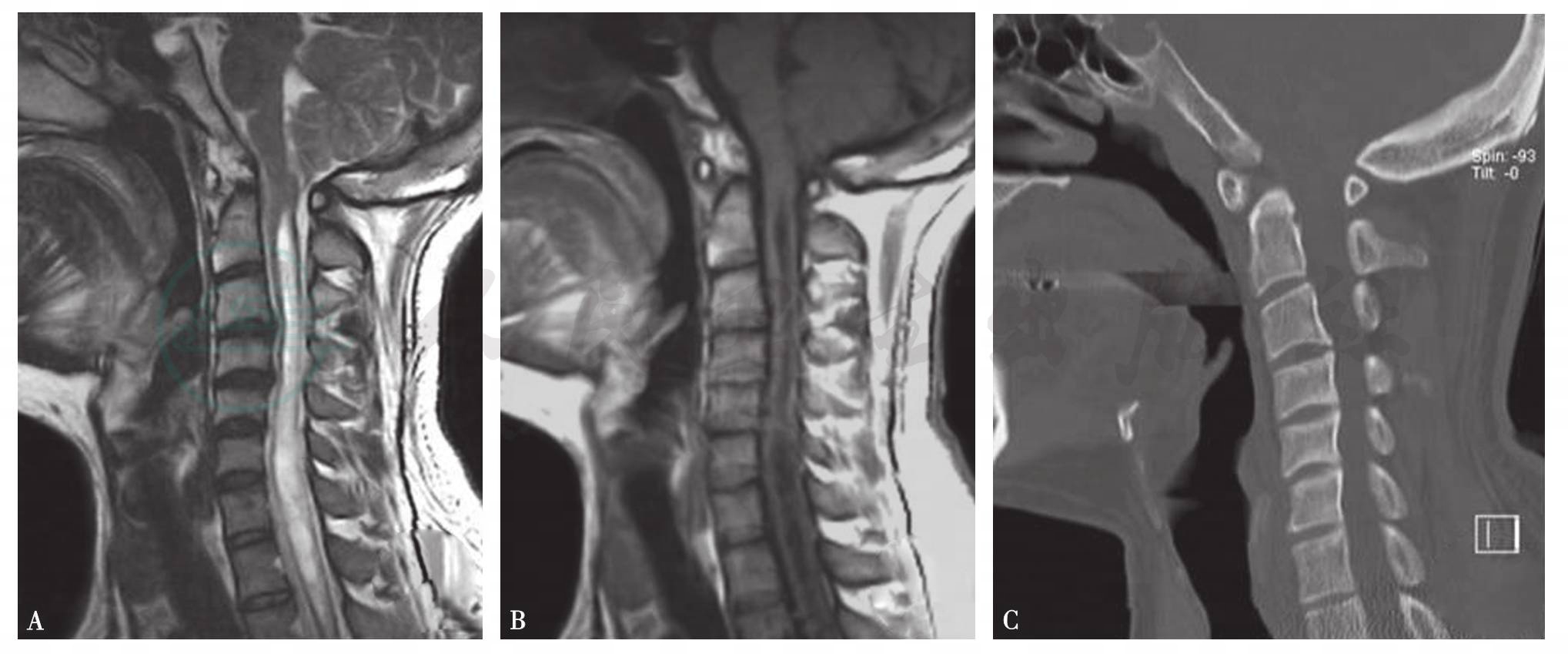
图1 患者男性,32岁,术前MRI 矢状位(A、B)示小脑扁桃体轻度下疝,后颅窝容积较小,脊髓空洞明显,颈椎CT骨窗像矢状位(C)显示枕骨异常增厚,颅底扁平
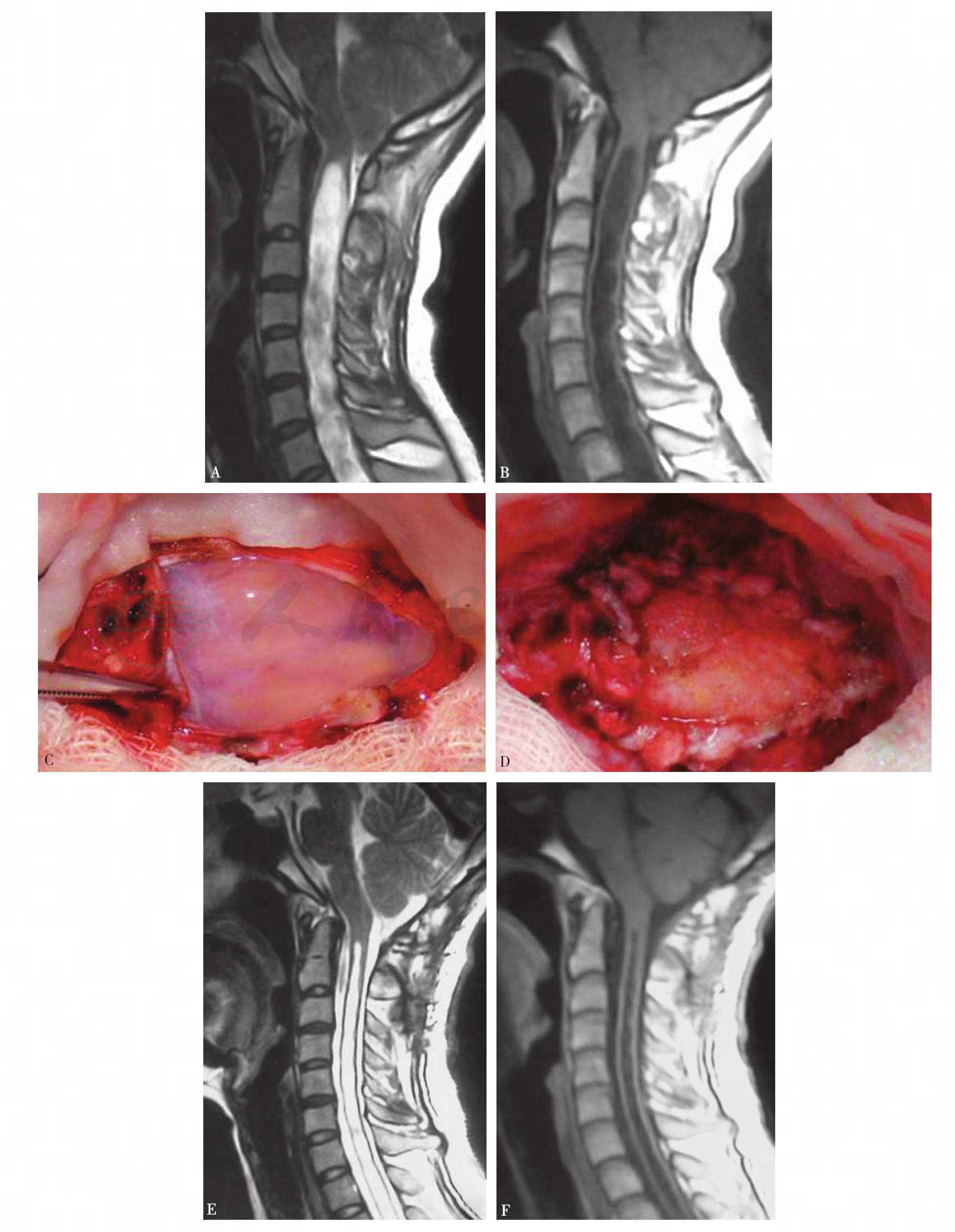
图2 患者女性,44岁,术前MRI 矢状位 T1WI和T2WI(A、B)示小脑扁桃体下疝和脊髓空洞明显;术中枕大池蛛网膜保留完整(C),以自体筋膜扩大修补硬膜(D);患者术后1年复查,MRI 矢状位 T1WI和T2WI(E、F)示下疝的小脑扁桃体已回缩至枕大孔且脊髓空洞明显缩小
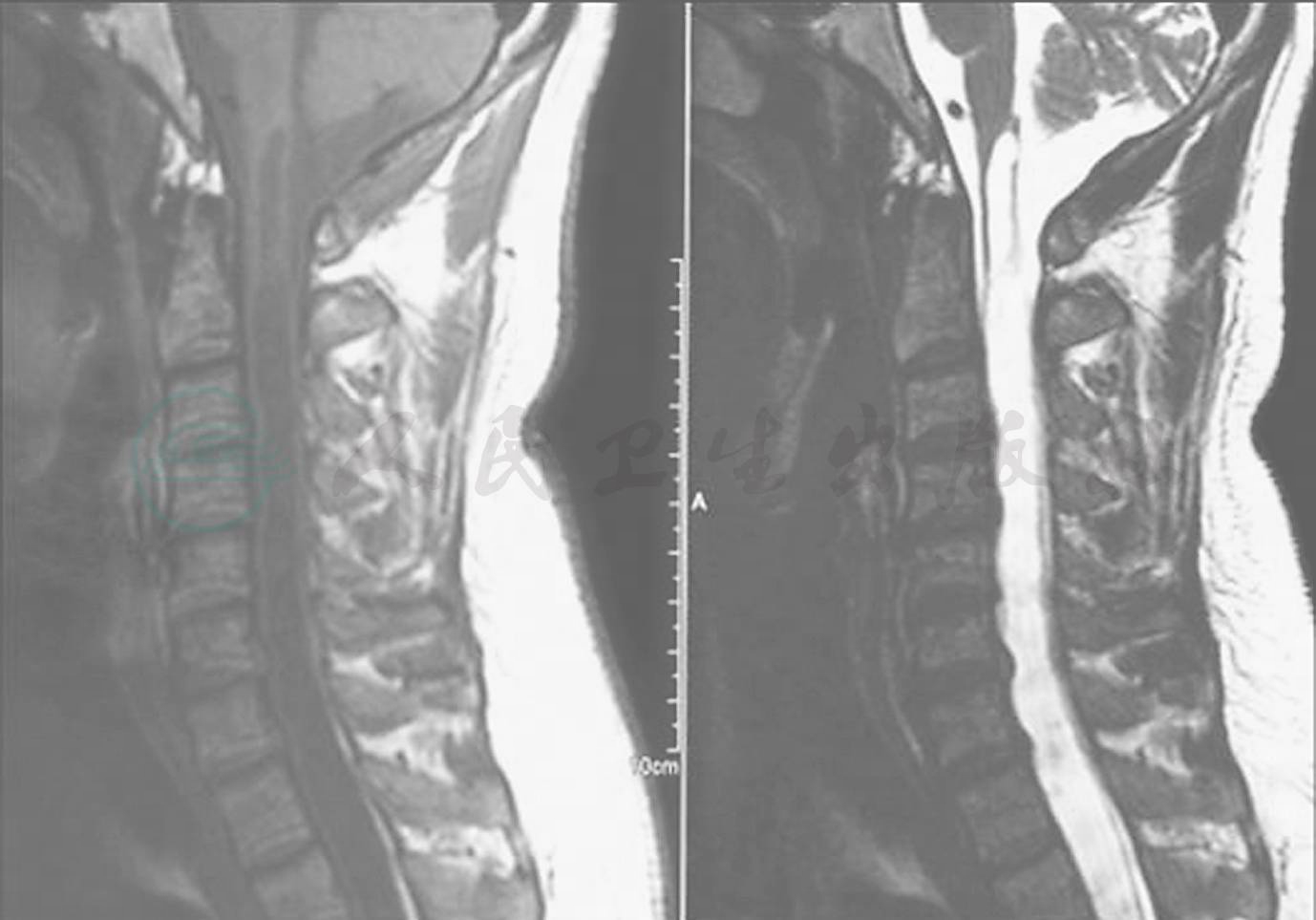
图3 患者男性,48岁,胸椎外伤后12年,发生脊髓空洞
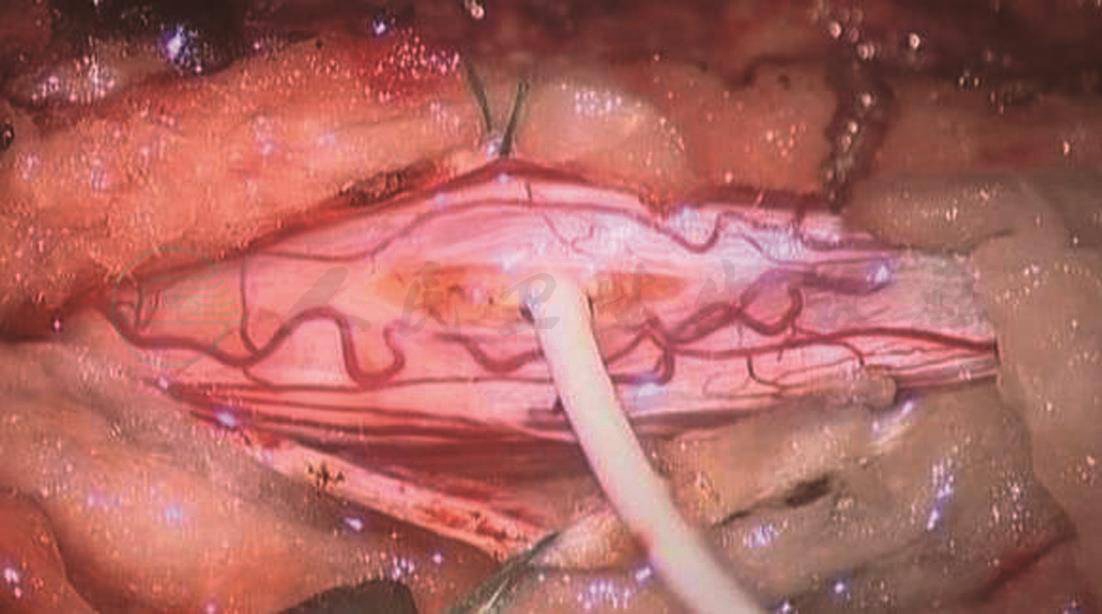
图4 作“T”型管空洞腹腔分流术
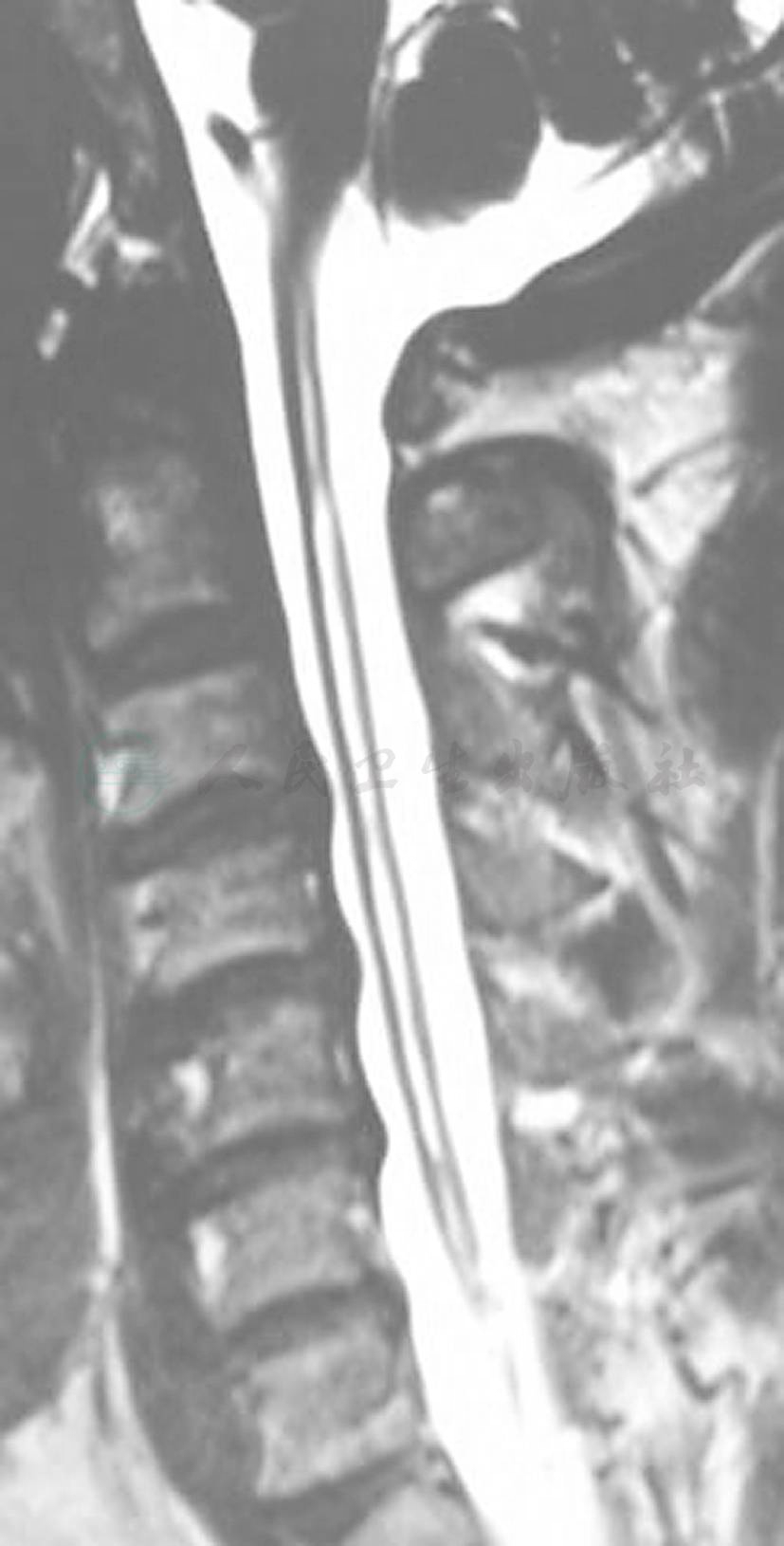
图5 分流术后1年,复查MRI显示空洞明显缩小,症状改善













