英文名称 :Tethered Cord Syndromes
中文别名 :脊髓拴系综合征
脊髓拴系是由于各种先天和后天原因牵拉脊髓圆锥,致使脊髓圆锥部处于低位,并被拴系在椎管内,脊髓发生病理改变,进而引起一系列神经功能障碍和畸形的临床综合征即脊髓拴系综合征(Tethered Cord Syndromes,TCS),圆锥位置低于第2腰椎下缘为本病的基本诊断标准。1976年,Hoffman等首先对伴随脊髓圆锥低位并终丝粗大(>2mm)的病人提出了“脊髓拴系”这一术语。
胚胎发育初期脊髓与椎管等长,以后脊柱生长快于脊髓,脊髓向头侧移动,圆锥不断上升,胎儿降生时,其圆锥尾部位于第2与第3腰椎之间,生后2个月到3个月,逐渐升至第1、2 腰椎椎体水平,此为正常位置。此水平以下已无脊髓,而为腰骶部脊神经根,自圆锥向下延续为一根细长的终丝,终丝直径不超过2mm。如果脊髓由于受到各种原因牵拉,正常上升过程就会受阻并出现症状。脊髓和脊柱的这种不等速发育见于胚胎期、幼儿期和青春期,患儿多在青春期发病。成人脊髓拴系患者尽管也有圆锥牵拉因素存在,但在生长发育过程中牵引与脊髓功能之间刚好达到临界平衡,故虽有牵拉,仍能安全度过青春期而不发病或仅表现为微小的、非进行性损害。在此基础上一旦出现诱因则打破了这种脆弱的平衡,牵拉圆锥而引发症状。小儿发病机制与成人不同,多合并椎管的其他各种畸形,胚胎发育过程中即出现圆锥受牵拉,脊膜或脊髓脊膜膨出。
1.X线片及脊髓造影
X线片可以发现骨性异常,如隐性脊柱裂等,断层X线片可以显示脊髓纵裂的骨性纵隔,但X线片不能直接诊断。脊髓造影可以观察到腰骶部扩张的硬膜囊和脊髓脊膜膨出,另外神经根走向较正常变平甚至向头侧反向走行可间接诊断脊髓低位。
2.CT和CTM
可清晰显示椎管内肿瘤和脊髓纵裂,对明确圆锥低位有较大帮助。CT除对脊髓骨性纵裂的诊断较MRI准确外,其他方面均不如MRI的诊断价值高。
3.B超
胎儿及新生儿棘突椎板未完全骨化,脊椎裂时亦提供了超声探测窗,所以声波能进入椎管。B超能清楚显示胎儿及新生儿脊柱区各结构。X线及造影、CT对新生儿有损伤,MRI价格昂贵且必须用镇静催眠药,又无法观察脊髓搏动,所以B超是新生儿TCS早期诊断的首选方法。TSC 的超声特征是脊髓终端腹侧前血管的搏动消失,这是TSC特有表现。B超可了解有无肾输尿管扩张积水、膀胱壁的厚度和剩余尿量。
4.MRI
MRI可以清晰显示脊髓圆锥末端的位置,终丝的形态、粗细及固定的位置,从而明确诊断,以矢状位为佳(图1)。另外MRI易于显示合并的畸形:MRI矢状位及横断位成像,可清楚显示椎板和棘突缺如,并可明确背部膨出物的成分,若为单纯囊性包块信号与脑脊液一致,则为脊膜膨出。若其内可见神经根组织,则为脊髓脊膜膨出;若膨出物含有脂肪组织,则为脂肪脊髓脊膜膨出。对于椎管内脂肪瘤及脂肪沉积,因脂肪组织信号的特征性,显示更为清晰明确,尤其对于椎管内脂肪组织经椎管及硬膜裂口与皮下脂肪相连续的形态显示更为优越;对于伴发的皮样囊肿,其信号呈长T1长T2,常伴有局部椎管扩大。背侧皮窦的窦道终止的位置如皮下、达到硬膜但不通过硬膜、还是通过硬膜和蛛网膜下腔相通,终止于脊髓圆锥、终丝或脊髓的背侧;对于脊髓纵裂,横断位及冠状位显示均清晰,尤以冠状位更为直观。MRI能够清楚显示脊髓圆锥的位置、形态以及周围软组织的情况。由于脊髓拴系常与其他畸形合并存在,对于背部软组织包块、皮肤异常及体检发现脊柱畸形的患者,即使无临床症状,也应行MRI检查,以便早期诊断、早期治疗,避免神经功能的永久性损害。同时,MRI 可以在术前对马尾神经及脊髓进行综合评价,避免了马尾神经和脊髓的损伤,有利于防止脑脊液漏的发生。
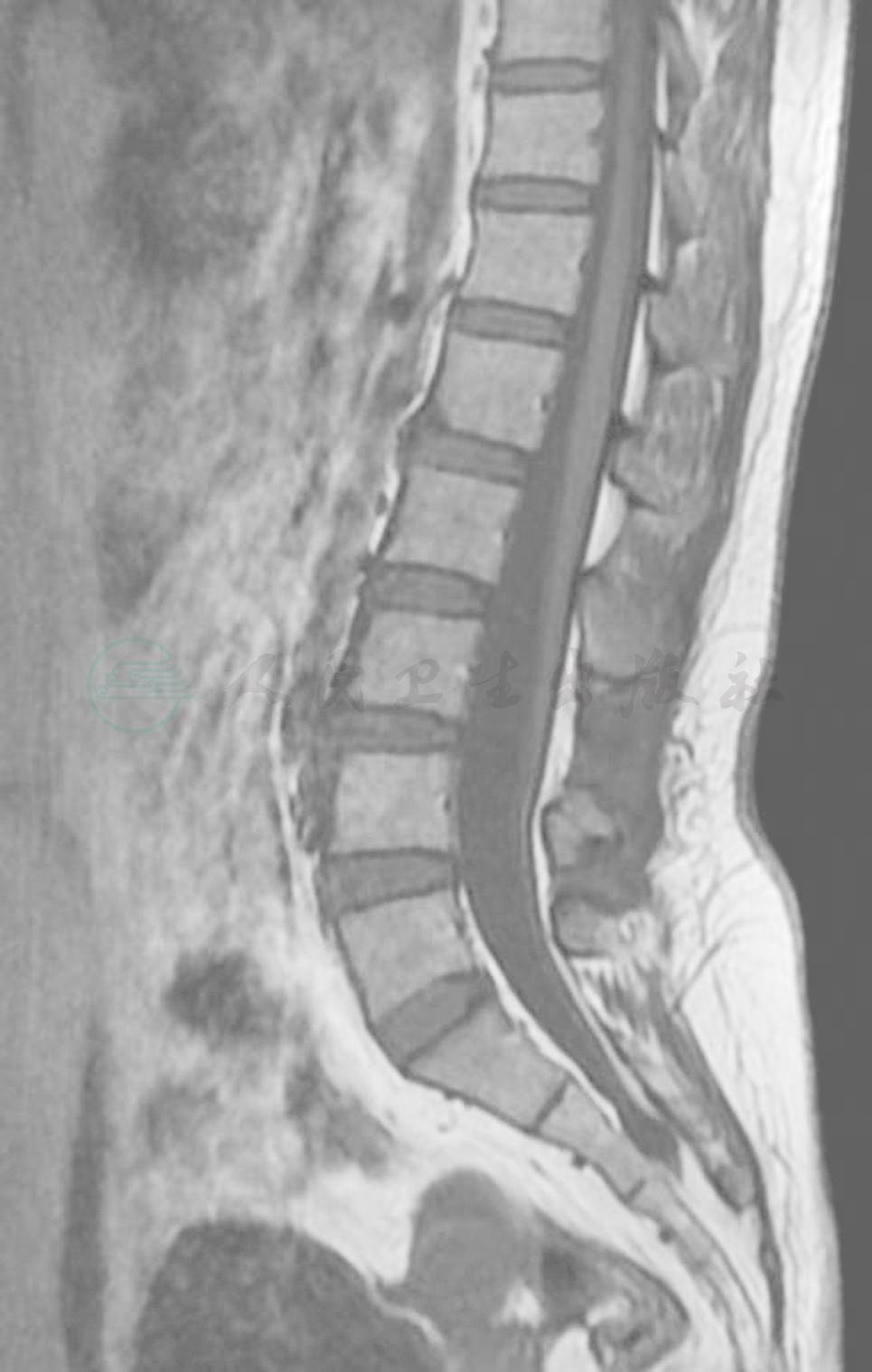
图1 正中矢状位可见低至L4水平的脊髓及粗大的终丝
5.尿动力学检查(Urodynamics)
尿动力学检查可客观反映TCS神经源性膀胱尿道功能障碍的类型和严重程度,是制订正确的治疗方案的基础,并能预测上尿路的损害。尿动力学的改变早于临床症状,储尿期可以表现为膀胱顺应性下降、逼尿肌过度活动、测压容量减小、尿道闭合压降低;排尿期可以表现为逼尿肌收缩力弱或无反射、尿流率低、逼尿肌与外括约肌协同失调、剩余尿量增加等。TCS 神经源性膀胱尿道功能障碍的类型主要为逼尿肌无反射和低顺应性膀胱,占50%,其中发生肾积水或肾功能损害者占83%。逼尿肌高反射有22%,其中肾功能损害者占38%。低顺应性膀胱者肾功能损害发生率明显高于逼尿肌反射亢进者。膀胱顺应性减低者肾功能异常占81%,顺应性正常者肾功能异常仅为7%。顺应性减低者膀胱输尿管反流发生率为67%。影像尿动力学对膀胱-输尿管反流、逼尿肌-外括约肌协同失调的诊断有独特的作用,还能发现梨形膀胱、膀胱憩室等。低顺应性膀胱、高尿道关闭压和逼尿肌- 外括约肌协同失调是发生膀胱输尿管反流的重要因素,与肾积水的发生有关。由此可见,尿动力学检查在诊断、术前评估、术后长期跟踪随访中都发挥重要的作用。
1.治疗时机
对于临床和影像学已证实了的儿童TCS,大多数学者主张作松解手术。也有人认为,即使没有症状,如果发现儿童存在脊髓拴系也应早期手术治疗,否则90% 的患儿以后可能发生不可逆的神经损害。易声禹等认为,对一些重症TCS患者如大小便失禁或下肢瘫痪也应积极争取显微手术治疗,能使一部分患者得到康复或好转。有泌尿系症状的患者更应及早手术。成人TCS也应进行手术松解,但对无症状的成人TCS是否进行预防性手术,目前尚存在争议。随着对脊髓拴系综合征认识及手术水平的提高,越来越多的作者认为应该行预防性手术,即使是没有临床症状出现。对于大小便功能尚正常的脊髓拴系综合征患者,应及早进行系统的检查、评估和手术治疗。对于已经出现大小便功能障碍的患者,则应结合其全身情况选择手术与否,不要等到症状加重时才做手术,脊髓脂肪瘤合并圆锥低位者宜在无症状时手术。
2.治疗方法
由于TCS是一种慢性进行性病变,如果未及时处理,其神经功能损害多不可逆,因此国内外均提倡早期发现、早期诊断、早期手术治疗,而对业已遭受损害的神经功能可采用综合的康复治疗措施:包括运动功能训练、步态训练、矫形器应用、物理治疗、传统中医治疗、行为管理及药物治疗等措施,促进患者的肢体功能恢复,避免出现新的神经功能损害,充分发挥其残余功能作用,提高生活质量。
随着显微手术技术水平的提高,目前对于TCS的手术主要是在显微镜下行栓系松解术,手术的目的:松解脊髓和消除硬膜内外牵拉成分,解除压迫性因素,防止病情继续进展。松解圆锥及神经的固定和牵拉,使脊髓有最大限度的活动余地,保持在身体活动时脊髓有充分的活动空间,从而改善受损组织的血液循环,增加细胞氧代谢,阻止脊髓神经进一步损伤,促进受损神经功能的恢复。
术中常见的困难在于复杂性脂肪瘤和以前手术造成的瘢痕粘连,仅出于美观考虑而进行脂肪瘤表浅切除和脊膜膨出修补术可使手术变得异常困难。清除骨赘纤维隔、脂肪组织、松解粘连、解除脊髓拴系,纠正局部的扭曲和压迫,恢复损伤部位的微循环,促使神经功能最大限度的恢复。手术重建一个宽大完整的硬膜囊是非常重要的,可使脊髓与硬膜之间有充分的脑脊液,防止术后粘连和发生再栓系。同时需强调显微外科操作的重要性,在显微镜下仔细分离圆锥和马尾,切断紧张的终丝,切除脂肪瘤和畸胎瘤等组织,如脂肪瘤和脊髓粘连紧密无法完整切除,可大部姑息性切除,以防损伤脊髓和神经。辨别脊髓和圆锥的结合部如较困难,可用诱发电位仪或神经电刺激仪帮助区分。终丝在电刺激下不会引起肌肉收缩。而脊髓神经受到电刺激则会出现下肢肌肉收缩。接触式激光对于去除脂肪组织和止血非常有帮助。
3.术后并发症
头痛、再栓系、假性脊膜膨出、脑脊液漏及由此引起的脑脊膜炎、圆锥拉伤等,是比较常见的手术并发症。有些并发症如脊髓、马尾神经损伤后果非常严重,为不可逆性。因此,处理和预防术后并发症也是临床医生重点研究的问题。
4.疗效评估
治疗效果与病程长短、原有神经损害程度等有关,目前并无统一标准。一般将治疗效果分为治愈、显效、好转、无效、加重5个等级。治愈:肢体运动、感觉、膀胱、直肠括约肌功能障碍完全消失;显效:神经功能障碍明显改善,包括1种或1种以上的神经功能障碍消失;好转:神经功能障碍有一定程度改善;无效:神经功能障碍与术前相比无明显变化;加重:神经功能障碍比术前严重或出现新的神经功能障碍。治愈、显效及好转均视为有效。













