小儿消化性溃疡病(pediatric peptic ulcer disease),随着近年来消化内镜检查方法的推广,本病检出率明显提高。胃酸的消化作用是本病形成的基本因素。与酸性胃液接触的任何部位都可发生溃疡,包括食管下段、胃、十二指肠、胃肠术后吻合口。小肠Meckel憩室出现胃黏膜异常增生时也可发生溃疡。绝大部分消化性溃疡,位于胃和十二指肠。
小儿消化性溃疡的病因及发病机制,国内外都进行了大量研究,但至今仍没有明确结论。胃酸和胃蛋白酶依然是消化性溃疡的主要原因。目前被多数学者所接受的理论是天平学说,即当黏膜保护因子和攻击因子处于平衡状态时,黏膜是正常的。当攻击因子大于保护因子时,黏膜正常的防御功能被破坏,进而出现病理性改变。
1.攻击因子
(1)盐酸:盐酸(hydrochloric acid)是由壁细胞分泌的,胃壁细胞上有三种受体,即乙酰胆碱受体、胃泌素受体和组胺H2受体。乙酰胆碱、胃泌素和组胺分别能刺激相应受体促使壁细胞分泌盐酸。H+-K+-ATP酶的活性,影响着壁细胞向胃腔分泌H+的能力。盐酸能激活胃蛋白酶原变成有活性的胃蛋白酶。有报道,DU患儿胃的壁细胞数明显多于正常人,胃酸分泌过多,这是形成溃疡的重要条件。相反,胃溃疡患儿的胃酸往往正常或偏低。
(2)胃蛋白酶原:胃蛋白酶原(pepsinogen)是由胃黏膜上的主细胞所分泌,在胃酸作用下转变成具有活性的胃蛋白酶,它能水解食物蛋白质中的肽键,也能裂解胃黏液中的糖蛋白,从而有破坏黏膜屏障的作用。
(3)幽门螺杆菌(见【附】幽门螺杆菌与胃、十二指肠疾病)。
(4)胃泌素:胃泌素(gastrin)是由胃黏膜的G细胞分泌的,食物中的蛋白质和一些其他成分在胃内滞留,均能刺激G细胞增加胃泌素的分泌,进而促进盐酸分泌,促成发生溃疡的基础。
(5)药物:阿司匹林为代表的非甾体类消炎药和肾上腺皮质类固醇是儿科常用药,这些药可抑制胃黏膜前列腺素合成,降低胃黏膜防御能力,有可能引起溃疡。
(6)精神因素:小儿往往因生活环境不佳、家庭不和、学习负担过重等因素刺激,通过神经系统使胃黏膜的分泌或(和)胃动力功能受到影响。有资料报道,消化性溃疡患儿有39%受过精神刺激。
2.防御因子
(1)黏液-碳酸氢盐屏障:
黏液是由胃黏膜表面上皮细胞、贲门腺、幽门腺和黏液颈细胞共同分泌的,其主要成分为糖蛋白,起润滑作用,使胃黏膜免受机械损伤。有证据表明,黏液与上皮细胞分泌的碳酸氢盐,可阻挡H+与胃黏膜接触。
(2)黏膜上皮细胞的整复(restitution)功能:
它是重要的防御机制,胃内经常存在损伤性因子,致使胃黏膜经常不断受到损伤,但只要这种损伤的程度限于黏膜表面,未伤及上皮细胞的基底层,则损伤区可被上皮重新覆盖,恢复上皮的完整性。胃黏膜的再生能力很强,大鼠上皮更新率为3天,在成人为4~6天,但缺乏小儿的试验资料。
(3)黏膜血流和酸碱平衡:
黏膜血流可供应营养物质和氧,带走组织中的 H+,向黏膜表面运送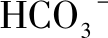 。进入表面上皮的
。进入表面上皮的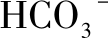 ,可以分泌到胃腔或胃壁表面的不流动液层与H+中和,也可对返渗入上皮细胞的H+进行细胞内中和。这后一种作用可能是主要的。
,可以分泌到胃腔或胃壁表面的不流动液层与H+中和,也可对返渗入上皮细胞的H+进行细胞内中和。这后一种作用可能是主要的。
(4)前列腺素:
前列腺素(PGs)目前已知人体全身各组织和体液(除红细胞外)均存在前列腺素,胃黏膜能合成前列腺素。它能抑制胃酸分泌并对十二指肠黏膜有保护作用。非甾体类抗炎药(NSAIDs)能抑制环氧化酶(此酶是合成PGs过程中的关键酶),故有损伤黏膜作用。
(5)胃黏膜含有的巯基(sulfhydryl,SH)和胃肠激素:
人们对胃黏膜的巯基和胃肠激素,如生长抑素(SS)和表皮生长因子(EGF)对胃黏膜的保护作用,也做了不少研究,但至今仍缺乏确切的结论。
3.遗传因素
据报道儿童消化性溃疡病患儿有家族史者占25%~60%,其中父亲有溃疡史者占32%,母亲有溃疡史者只有8%。单卵双胎有50%可患有同一种消化性溃疡。陈中和等报道69例消化性溃疡,有阳性家族史者占32.2%。
消化性溃疡病依发病部位可分为胃溃疡(gastric ulcer,GU)、十二指肠溃疡(duodenal ulcer,DU)、食管溃疡(esophageal ulcer)和吻合口溃疡等。依病因分为原发性溃疡和继发性溃疡。依病程分为急性溃疡和慢性溃疡。
小儿消化性溃疡的发病率,国内外均无确切的统计。但国外报道发病很少,在北美一些大的儿童医疗中心每年诊断为消化性溃疡病的只有4~6例。在一个儿童消化病专业诊疗机构中两年内发现4例DU。国内情况完全不同。吴秀英等报道,527例疑为上消化道疾病行胃镜检查,结果检出消化性溃疡22.8%(131/572)。北京市儿童医院胃镜检查2000例患儿,检出消化性溃疡10.4%(207/2000),由此可见国内儿童消化性溃疡发病情况明显高于欧美国家。这可能与我国的饮食习惯或者和种族有关。小儿胃溃疡远比十二指肠溃疡少见,国外有作者报道317例消化性溃疡中,胃溃疡仅有13.5%(43/317)。北医三院53例消化性溃疡中,胃溃疡只有16.9% (9/53)。一般说来,小儿消化性溃疡中,DU约占80%,GU约占20%以下。
十二指肠溃疡多位于球部,以大弯和前壁多见,溃疡表面一般不超过1cm,胃溃疡可见于胃窦、体和底部,以角切迹和胃窦多见。损伤的深度可达黏膜肌层,而糜烂只限于黏膜表层。溃疡基底可分4层,表面覆盖一层由白细胞、红细胞和纤维素渗出物形成的膜,第二层为纤维素样坏死组织,第三层为血管的炎性肉芽组织,第四层为纤维组织。溃疡愈合过程是先由基底部产生肉芽组织,其后是溃疡周边的上皮组织向新生的肉芽组织表面长入并分化,最终覆盖溃疡面。基底肉芽组织增生,继而形成纤维瘢痕组织。面积较大或多次复发的溃疡,由于纤维组织收缩,可使十二指肠球部变形。
治疗目的是缓解症状、促进溃疡愈合和防止复发。
1.一般治疗
创造良好的生活环境,减少或避免精神刺激,生活、饮食习惯要规律,注意食用含丰富营养、对消化道黏膜刺激性小的食物,提倡少量多餐,以减少胃的扩张和强烈蠕动,但不应过分限制饮食结构。避免服用损伤黏膜的药物,如非甾体类抗炎药(NSAIDs)和肾上腺皮质类固醇。
2.药物治疗
(1)抗酸药:
能中和胃酸,降低胃蛋白酶活性,缓解胃痛症状,可作为治疗溃疡的辅助药。如氢氧化铝(aluminum hydroxide),年龄大于五岁儿童剂量:片剂,每次0.15~0.3g;凝胶剂,每次2~8ml,每日服3次。复方氢氧化铝(胃舒平),口服剂量:<5岁,每次0.25g;>5岁,每次0.5~1.5g,一日3次。饭后1小时,片剂嚼碎后服用为宜。磷酸铝凝胶,10~20g/次,每日2~4次。
(2) H 2受体拮抗剂(H 2receptor antagonist,H 2RA):
它是一类抑制胃黏膜壁细胞分泌盐酸的药物,能抑制基础胃酸和食物刺激后的胃酸分泌。试验证明,此类药物的全日剂量分2~3次服,与睡前一次服具有相同的作用,主要是因为夜间胃酸分泌多于日间。下面介绍几种常用的药物:西咪替丁(cimetidine),剂量:每日10~15mg/kg,分2次,每12小时一次,或睡前一次服。法莫替丁(famotidine),剂量:每日0.9mg/kg,睡前一次服,疗程2~4周。雷尼替丁(ranitidine),剂量:每日3~5mg/kg,分2次服,每12小时一次,或睡前一次服。
(3) 质子泵抑制剂(proton pump inhibitors,PPI):
能抑制壁细胞分泌小管和囊泡内的 H+-K+-ATP(又称质子泵)活性。H+-K+-ATP酶能将壁细胞内的H+转移到胃腔。当其受到抑制时,壁细胞内的H+不能进入胃腔,故使胃液pH升高。常用的有奥美拉唑(omeprazole),商品名洛赛克(losec),儿童剂量,口服每次0.6~0.8mg/kg,每日一次,清晨顿服,疗程2~4周,大多数溃疡能愈合。
(4)胃黏膜保护剂:
①硫糖铝;②胶体次枸橼酸铋(CBS)(见胃炎治疗)。
(5)呋喃唑酮(furazolidone,FZ):
在成人研究证明,FZ大剂量2周疗法治疗消化性溃疡近期愈合率达70%以上,4周疗法愈合率提高到80%,FZ治疗消化性溃疡的机制可能与抑制单胺氧化酶,提高多巴胺活性,调节自主神经功能以及抗HP感染有关。儿童口服剂量:每日3~5mg/kg,分2~3次服,疗程2周。
以上药物的毒副作用请参阅临床药物手册,因篇幅有限,在此不再赘述。
3.内镜下止血
如有出血,可进行胃镜直视下局部止血方法:内镜下止血有一定的禁忌证,如心肺严重器质性疾患或休克、出血倾向严重、凝血机制很差、进行内镜检查可能有危险者,不宜行内镜检查及镜下止血。
喷洒止血药物:去甲肾上腺素、凝血酶、云南白药。
注射止血:1∶10 000肾上腺素出血点或可见血管周围分四点注射。
电凝止血:通过高频电流产生的热量使组织蛋白凝固而止血,对急性胃黏膜病变、食管贲门黏膜撕裂症及溃疡病出血等有较好疗效,但对大血管出血无效。
硬化剂和组织黏合剂:经静脉内或静脉旁注入硬化剂或血管收缩剂,使组织发生水肿、压迫出血血管,导致血管壁增厚,周围组织凝固坏死、纤维组织增生而止血。
激光光凝止血:激光照射出血部位,局部温度升高,蛋白质凝固,血管收缩闭塞,血栓形成,出血停止。
微波止血:使血管内皮细胞损伤、血管壁肿胀,腔变小并形成凝固的血栓而止血。
钛夹止血:与其他内镜止血术不同,其止血原理是利用钛夹闭合时产生的压力将出血血管与周围组织压紧,阻断血流,从而达到止血目的。













