英文名称 :invasive amoebiasis
在人体大肠寄居的阿米巴中,只有溶组织内阿米巴具有致病性。凡体内有溶组织内阿米巴(Entamoeba histolytica)寄生者,无论有无症状,均称为阿米巴病。通常将没有任何临床表现而只在其粪便内查到包囊的感染者称为无症状带囊者,而将具有肠内外临床表现者称为侵袭性阿米巴病。阿米巴病可分为肠阿米巴病和肠外阿米巴病。
溶组织内阿米巴生活史包括滋养体期和包囊期。滋养体直径12~60μm;小滋养体寄生于肠腔中,以细菌为食;大滋养体寄生在肠壁及其他器官组织中,可吞噬红细胞,具有较强致病性。滋养体内外质分明,由外质快速伸出的伪足呈宽指状,定向移位;细胞核核周染粒大小均匀、排列整齐,核仁细小、居核的中心或稍偏位。包囊呈圆球形,大小为10~20μm,有1~4个核,核的结构同滋养体。单核和双核为未成熟包囊,其内有棒状拟染色体和糖原泡。4核包囊为成熟包囊,具有感染性。
包囊被人吞入后,至回肠末端和回盲部脱囊,变成4个小滋养体。小滋养体在回盲部和升结肠内分裂增殖,进入横结肠后逐渐停止活动,缩小成圆形,变成包囊。包囊约需6小时即可发育成熟,并随粪便排出体外,重新感染人体。当机体抵抗力下降,小滋养体侵入肠壁,吞噬红细胞和组织细胞,变成大滋养体,并大量分裂增殖,破坏肠壁组织。大滋养体可随脱落的坏死组织再次回到肠腔,随粪便排出体外死亡,或变为小滋养体,再变为包囊后排出体外。大滋养体亦可随血流从肠壁进入其他器官组织,但进入组织内的大滋养体则不能形成包囊。
人体肠道内除溶组织内阿米巴外,尚有多种非致病性阿米巴寄生,其中一种为迪斯帕内阿米巴(Entamoeba diaspar),其包囊形态和生活史与溶组织内阿米巴相同(图1)。
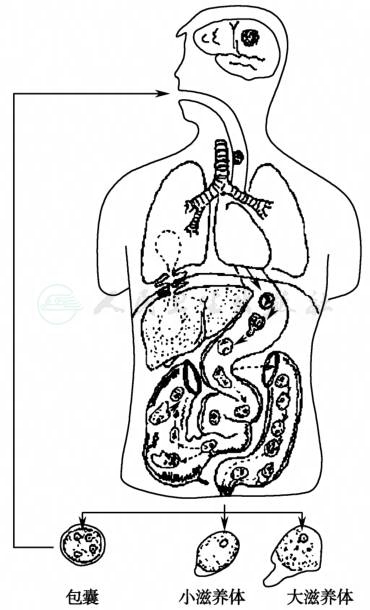
图1 痢疾阿米巴生活史
1.传染源
人吞入溶组织内阿米巴成熟包囊而被感染。无症状带囊者则是最重要的传染源。滋养体的抵抗力很弱,只排出滋养体的急性肠阿米巴病患者,并不传播阿米巴病,但同时排出滋养体和包囊的慢性肠阿米巴病患者,则是传染源。
2.传播途径
本病经粪-口途径传播。包囊通过污染的饮水、食物等进入人体。蝇类及蟑螂接触粪便,其体表和肠腔可携带包囊污染食物而成为重要传播媒介。
3.人群易感性
本病呈世界性分布,尤以热带、亚热带和温带地区发病较多。人群普遍易感,主要取决于他们与病原体接触机会的多少。人群感染率与当地的经济水平、卫生条件及生活习惯有关。
4.流行特征
阿米巴病散发于世界各地,在印度、印度尼西亚、撒哈拉沙漠以南和中美洲等地区感染率较高。秋季发病较多,夏季次之。发病率农村高于城市,男性多于女性,成年多于儿童,幼儿患者很少,但新生儿患病也并非不可能,有报道最小患者仅为出生2天。本病分布有明显的家庭聚集性,人口多、住房拥挤、个人卫生习惯不好的家庭,阿米巴感染率高。
当机体抵抗力下降时,小滋养体可自肠腺开口处侵入肠壁,吞噬红细胞,变成大滋养体。后者大量繁殖,使黏膜组织溶解坏死,形成黏膜下脓肿。病变散见于回盲部、升结肠、乙状结肠及直肠,严重者可累及回肠下部。肉眼检查可见肠壁有烧瓶状溃疡,其边缘清晰锐利,中有黄色小孔,四周围以充血环,口小底大,内充满明胶状的坏死组织。组织学检查可见肠黏膜有明显的溶解性坏死和基质水肿;黏膜和黏膜下组织有滋养体寄生和淋巴细胞浸润;单纯阿米巴感染时中性粒细胞极少见,继发细菌感染时可有大量中性粒细胞浸润。慢性病例的肠壁组织因反复的破坏及修复作用而增厚,发生瘢痕性狭窄、肠息肉或肉芽肿等病变。有时长期不愈的溃疡底部会出现过分增生的肉芽组织和大量的纤维组织,脂肪形成的瘤样肿块向肠腔内凸出,形成阿米巴瘤。
肠壁内的滋养体可通过静脉、淋巴管迁移或直接蔓延的方式造成多种脏器和组织的损害,形成肝脓肿、肺脓肿、脑脓肿以及心包炎、阴道炎、尿道炎、皮肤阿米巴病等肠外阿米巴病,其中以阿米巴肝脓肿最常见。肠壁内的大滋养体经门静脉系统侵入肝脏,亦可从结肠肝曲直接侵入,早期可引起肝脏小静脉炎及周围组织的炎症反应,导致血管栓塞和局部循环障碍,使肝组织缺血坏死。滋养体不断分裂繁殖,造成肝小叶的坏死液化而成为小脓肿。滋养体从坏死组织向周围扩散,使脓肿不断扩大。邻近的脓肿融合成单个大脓肿。由于原发病灶多位于盲肠和升结肠,该处血流大多进入肝右叶,又由于右叶体积较大,接纳的血流较多,所以约80%的肝脓肿发生在肝右叶。典型的阿米巴肝脓肿内容物含溶解的肝细胞、红细胞、脂肪及坏死的残余组织,故呈巧克力色。脓肿壁组织坏死、界限不清,组织间可查见滋养体。
1.病原学检查
(1)粪便检查:
①脓血便检查:典型粪便呈暗红色果酱样,腥臭味。取新鲜脓血便做生理盐水涂片镜检,可找到吞噬有红细胞的大滋养体。患者在粪检前不宜服用油剂、钡剂、铋剂等药物;粪便标本应盛于干燥清洁的器皿内,不要与消毒剂、尿液接触;粪便标本宜在排出后30分钟之内送检,以免滋养体失去活动能力。②成形便或稀便检查:从带囊者的成形便中能找到1~4核包囊,在稀粪中尚能找到小滋养体。需要特别指出的是,仅根据包囊和小滋养体的形态无法将溶组织内阿米巴和迪斯帕内阿米巴相区别。
(2)十二指肠引流液或肝脓肿穿刺液检查:
阿米巴肝脓肿患者粪检阳性率仅为2.5%~30%,可从十二指肠引流液第三管胆汁中或穿刺排脓的末端脓液中查找滋养体。
2.免疫学检查
(1)血清抗体检测:
用溶组织内阿米巴纯抗原,以酶联免疫吸附试验(ELISA)、间接血凝试验(IHA)及间接荧光抗体试验(IFTA)等可从阿米巴病患者血清中检测到滴度很高的抗体。
(2)粪便抗原检测:
采用抗溶组织内阿米巴单克隆抗体,以ELISA方法可准确地从粪便中检出溶组织内阿米巴抗原。
3.基因检测
DNA探针杂交、常规PCR、巢氏PCR及实时定量PCR等方法可敏感、特异地从粪便或脓液标本中检测出溶组织内阿米巴基因片段。
4.X线检查
阿米巴肝脓肿患者X线检查可见右膈抬高或膈面局限性隆起、膈面模糊、肋膈角不清或变浅、胸腔积液、右下肺不张等影像。
5.超声检查
超声检查能够指示脓肿的大小、数目和位置,对选择穿刺部位和方向、估计穿刺深度及评价治疗效果很有意义。
1.一般治疗
急性期应注意休息,进流质或半流质少渣高蛋白饮食。患者应及时补液,纠正电解质、酸碱平衡紊乱。肝脓肿患者亦应注意补充维生素及铁剂,并采用支持疗法,如输血或输血浆等。
2.病原治疗
儿童阿米巴病患者禁用依米丁、慎用双碘喹啉治疗,可选择下列药物进行病原治疗:
(1)甲硝唑:
是目前治疗阿米巴病的首选药物。本品口服后吸收迅速,其肠腔内杀阿米巴的效力可能较低,治疗时需与二氯尼特等肠道内杀阿米巴药合用。最常见的不良反应为胃肠功能紊乱和产生恶劣的金属味觉。
成人口服剂量为400~800mg,每日3次,连用5~10日。
儿童口服剂量为35~50mg/(kg·d),分3次服,连用10日。
危重患者可静脉给药,首次剂量15mg/kg,以后7.5mg/kg隔6~8小时重复,2日内可使症状迅速好转,继后改为甲硝唑口服。
(2)替硝唑:
本品吸收快,血药浓度较甲硝唑高1倍,半衰期较长(10~12小时),副作用小,疗效更好。成人剂量为一次0.5g,一日2次,疗程5~10日;或一次2g,一日1次,疗程2~3日;小儿一日50mg/kg,顿服3日。
近年来报告采用替硝唑口服治疗阿米巴肝脓肿,具有脓肿缩小时间短、肝区疼痛消失早、不良反应少等优点,剂量为一次2g,每日1次,疗程3~5日。
(3)糠酸二氯尼特:
主要作用于肠腔,是一种肠腔内杀阿米巴药物。本品是目前最有效的杀包囊药物,毒性低,仅见腹胀、恶心等轻度副作用。本品口服给药,单用即可治疗无症状阿米巴包囊携带者,而治疗侵袭性阿米巴病时先用杀组织内阿米巴药物如甲硝唑进行治疗,然后再用本品进行治疗。
12岁以上及成人剂量为500mg,每日3次,10天为一个疗程;必要时可重复疗程。
12岁以下且体重>25kg的儿童剂量为20mg/(kg·d),分3次口服,10天为一疗程。
3.穿刺排脓
对于肝脓肿直径在3cm以上者应进行穿刺引流,可改善中毒症状,减轻脓腔内压力,减少发生穿破的危险。穿刺应在B超引导下定位进行,每3~5日一次,向脓肿内注射阿米巴药物比单独内科或外科治疗更有效。如有细菌混合感染,可于抽脓后依培养结果向腔内注入适量抗生素。少数肝脓肿患者因肝穿刺困难、有穿破危险、脓液黏稠不易吸出而需手术引流。
4.控制继发性细菌感染
应常规使用广谱抗生素,以预防或控制细菌感染。
预防原则为消除传染源和切断传播途径。具体措施包括:①消除传染源;②保护水源不受污染;③搞好食品卫生,对从事饮食行业的人员应有严格的卫生要求;④无害化处理粪便,搞好环境卫生,防止苍蝇、蟑螂孳生;⑤普及卫生教育,养成饭前便后洗手、生吃蔬菜要洗净的良好习惯。













