骨关节结核是一种最常继发于肺结核的难治性病变,多发于儿童和青少年,其中脊柱结核是最常见的骨关节结核,约占骨关节结核的50%,其次为膝关节、髋关节和肘关节。骨关节结核的发病主要与机体抵抗能力和结核分枝杆菌的致病能力有关,多发生于原发病灶的静止期。因此,骨关节结核是结核病全身感染的局部表现,因结核分枝杆菌不断的破坏作用,常出现畸形和瘫痪,往往导致残疾等较严重的后遗症。近20年来,由于外科技术的提高和内固定器械的进步,在全身化疗基础上采用外科手术治疗,可最大限度地保留骨关节功能,预防畸形,减少残疾。
1895年,Mennard提出胸椎肋骨切除病灶清除术,试图用外科手术清除病灶来尝试治疗脊柱结核,该术式虽然适用于全部胸椎且无胸腔感染的危险,但术中损伤大、术后效果不明显且死亡率极高。当时的治疗仅是一种简单、被动的疗养性疗法,主要包括营养支持、石膏床(图1)绝对制动、辅助性药物治疗及后路植骨融合术。由于单凭自身抵抗力和免疫力来稳定病况,故采用这种治疗方法不但疗程长,而且死亡率高。据统计,多布逊氏的914例中平均疗程为39个月,平均死亡率为18.7%。其中,无合并症的死亡率为12.3%,合并感染的死亡率为19.1%,合并截瘫的死亡率为24.8%,合并其他结核的死亡率为25.5%。
1934年,日本骨科学者伊藤(Ito)等报道采用病灶清除疗法处理10例腰椎结核,当时因无抗结核药物支持,多数病例最终治疗效果不良,未被推广。病灶清除术的应用,试图进入结核病灶,对病灶进行清创治疗,但因为没有抗结核药物的保驾护航,终归失败,直到这时,在人们的观念中,打开了骨关节结核的病灶,无异于打开了死亡之门。
20世纪40年代,随着抗结核药物链霉素应用于临床,上述传统的方法疗效虽有所提高,但复发率及死亡率的下降仍不够理想。1958年,Falk报道的187例中(有112例为脊柱结核)复发率为20%,死亡率为18%。
1957年,天津医院方先之先生(图2)首次倡导骨关节结核彻底病灶清除疗法,主张在解剖学及生理学的条件许可下,把结核病灶充分暴露,在可能的范围内彻底清除,并将创口缝合。该种术式大幅地改变了以往治疗骨关节结核举止无措的被动局面,极大地推动了我国乃至世界骨关节结核外科治疗的发展,以后出现的植骨融合术以及内固定应用均是在此基础上进行的。
1960年,在中国香港,Hodgson等研究发现,在抗结核药物治疗的同时,行前路彻底病灶清除并植骨融合组,与仅手术清除病灶或仅用药物治疗组相比,发生脊柱畸形的概率小,同时可以早期融合。前路手术10年随访融合率为94%,平均胸椎后突角为1.4°,而仅用手术清除病灶组90%病例融合,平均后凸角为9.8°;采用药物治疗组10年随访结果分别是融合率27%和后凸角17.8°。因此,Hodgson推广的根治性病灶清除植骨术,在手术治疗脊柱结核史上具有划时代意义。

图1早期石膏固定支具
引自:实用结核外科学.第1版.ISBN:978-7-117-33792-2.主编:

图2方先之先生
引自:实用结核外科学.第1版.ISBN:978-7-117-33792-2.主编:
1964年,罗先正报道了经胸膜外入路的病灶清除术治疗胸椎结核。这一时期,由于抗结核药物的临床应用,手术治疗脊柱结核被广泛应用于临床,但当时大部分学者认为在结核病灶内植骨有使植入骨块坏死、感染、形成新的死骨及压迫脊髓的危险,仅行病灶清除而很少做植骨融合,结果造成术后脊柱失稳而出现脊柱角状后凸畸形(图3),进一步导致瘫痪等并发症发生。
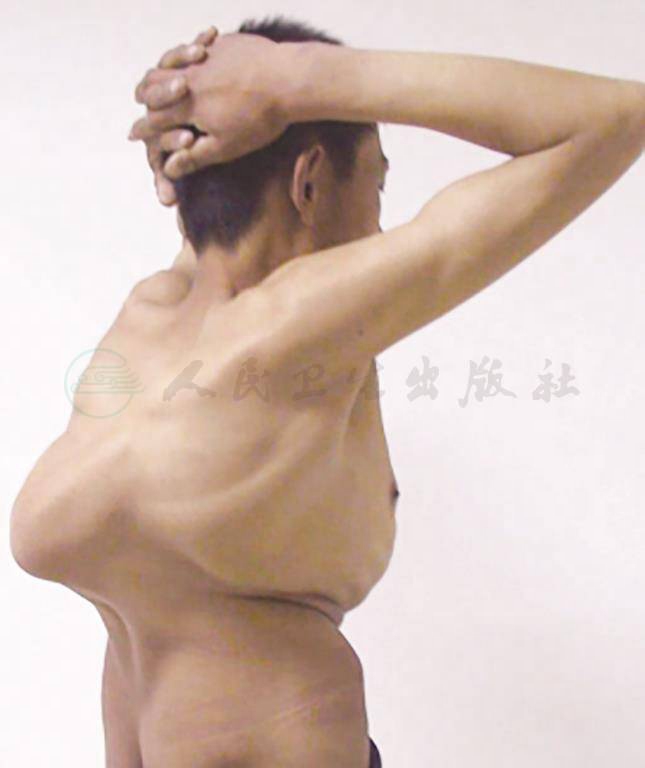
图3脊柱结核“角状后凸畸形”
引自:实用结核外科学.第1版.ISBN:978-7-117-33792-2.主编:
20世纪70年代,利福平等一系列抗结核新药的研发与应用,使骨关节结核治疗趋于系统、完善。“早期、联合、全程、适量及敏感”的抗结核药物全身治疗已经深入人心,结核的治疗效果不断提高。但是,人们发现在骨关节结核治愈率提高的情况下,畸形及残疾患者仍然很多,而且结核病的治疗时间太长,如何进一步缩短治疗时间、减少和改善畸形、减少复发率,进一步提高治愈率,成为学者们思考的问题。
20世纪90年代,随着对骨关节结核外科治疗理念的更新、手术技术的提高及内固定器械的快速发展,人们逐渐认识到脊柱稳定性的维持和重建是决定脊柱结核总体远期疗效的关键,也是防止脊柱结核复发的重要因素。在脊柱结核的外科治疗中,以抗结核药物治疗为基础,前路病灶清除及椎体间植骨融合和内固定因有较高的治愈率和可靠的重复性而被广泛接受,是脊柱结核外科治疗的一大进展,使脊柱结核植骨融合手术得到更广泛的应用。
近年,随着艾滋病(AIDS)在全球范围内流行及免疫缺陷性疾病的增多,脊柱结核与肺结核一样,死灰复燃,表现为新发病例数上升、未治愈与复发病例增多,耐药及耐多药结核病的出现,使得脊柱结核的治疗面临新的挑战。通过基础与临床研究,探讨如何提高治愈率、缩短疗程、矫正畸形、减少并发症是摆在脊柱外科医师面前的重要课题。
骨关节结核依旧遵循“早期、联合、适量、规律、全程”的化疗原则,在此基础上进行手术治疗。为提高手术的安全性和术后恢复效果,需术前应用抗结核药物2~6周,至少2周。对于骨关节结核的治疗,不仅要求提高治愈率,缩短疗程,而且要求最大限度地保留关节功能,保证患肢的正常生长、发育。骨关节结核的手术方式和原则基本相同,主要分为切开排脓术、病灶清除术以及其他手术。
(一)切开排脓术
冷脓肿伴有混合感染、体温高、中毒症状明显者,因全身状况不好,不能耐受病灶清除术,可将冷脓肿切开排脓。但此方法会形成慢性窦道,为后期病灶清除术带来很大挑战。
(二)病灶清除术
通过外科手术直接进入结核病灶内,将寒性脓肿、结核性肉芽组织、干酪样坏死、死骨和病灶周围硬化骨等坏死组织彻底清除。大部分学者认为,病灶清除越彻底,术后复发率就越低。
1.病灶清除术的指征
①骨关节结核有明显的死骨及大脓肿形成,不易自行吸收;②窦道经久不愈者;③非手术治疗无效的单纯骨结核或单纯滑膜结核;④脊柱结核合并脊髓压迫症状,为抢救截瘫,应及时清除病灶并进行减压。
2.病灶清除术的手术禁忌证
①存在其他脏器活动性结核或严重疾病;②全身中毒症状严重,伴贫血且综合评估不能耐受手术者;③对现存抗结核药物耐受者,不能在术前控制全身症状;④患者年龄过大或过小,因体弱难以耐受手术者。
但患者在经过一段时间的非手术治疗及准备工作,全身情况达到手术标准时,仍可接受手术;对于有混合性感染、体温高但不超过38.5℃者,病灶清除术有可能帮助患者改善一般状况,有利于控制结核病病情,例如急性血行播散性肺结核、结核性脑膜炎及脑炎等。
(三)其他手术
其他手术包括:①关节融合术,用于全关节结核、关节不稳定者;②截骨术,用以矫正畸形;③关节成形术,用以改善关节功能;④关节置换术,用于静止期全关节结核和晚期关节结核;⑤脊柱内固定,用于维持、增强脊柱稳定性。
脊柱结核占全身骨关节结核的首位,该病起病隐匿,进展缓慢,临床症状不典型,存在较高的漏诊或误诊率,如果治疗不及时,将引起严重的腰背部疼痛、脊髓神经功能损伤、冷脓肿形成、后凸畸形、椎体不稳,甚至瘫痪。给患者带来沉重的精神和经济负担。及时、有效地彻底清除结核病灶、恢复脊髓功能、重建脊柱稳定性和早日康复对于脊柱结核的治愈至关重要。目前对出现脊柱不稳或畸形、出现神经压迫或瘫痪的患者,在彻底病灶清除、椎管减压、畸形矫正、植骨融合的基础上,采用器械内固定,使得脊柱结核的治疗进入新纪元(图4)。
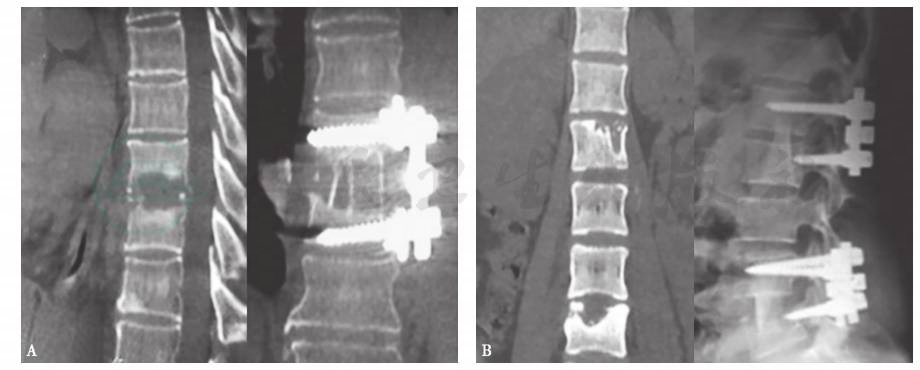
图4脊柱结核采用彻底病灶清除、椎管减压、畸形矫正、植骨融合及器械内固定
A.前路内固定;B.后路内固定。
引自:实用结核外科学.第1版.ISBN:978-7-117-33792-2.主编:
(四)微创手术
随着外科的精准化及微创化理念不断深入,骨关节结核的微创治疗也进入了新的阶段。微创器械不断丰富和更新,为我们采取有限手术方式治疗早期骨关节结核提供了方便。
对于关节结核,通过关节镜可以进行滑膜清除等手术治疗,早期就可以把病变治愈。对于脊柱结核,对于以椎旁脓肿、椎体边缘性病变为主,或者以椎体本身病灶为主但不伴椎管狭窄、无神经功能障碍的患者,尤其是不能耐受手术的老年和体弱患者,微创处理方式将是我们最好的选择。而胸腔镜和腹腔镜技术在脊柱外科中应用不断推广,更为微创处理脊柱结核病灶提供了便利。
虽然微创手术是外科治疗的大方向,但在脊柱外科中的应用并不十分成熟,依旧存在病灶清除不彻底、窦道形成、因硬膜撕裂导致的脑脊液漏、椎弓根位置不良等并发症。尽管如此,微创治疗将是骨关节结核今后发展的主要方向,并且势不可挡。













