英文名称 :primary pulmonary tuberculosis
儿童时期肺结核多是结核菌第一次侵入人体而致病,主要是原发肺结核及其演变,其特点:
1.机体对结核菌的高度敏感性:结核菌进入儿童机体内多在肺部形成原发病灶,为特异性结核病变。由于敏感性与反应性增高,在原发病灶周围出现明显的病灶周围炎,此为非特异炎症,系组织受结核菌的刺激发生一过性炎症反应,在短时间内可完全吸收。常伴多发性浆膜炎、多发性关节炎、疱疹性结膜、角膜炎、结节性红斑等过敏性表现,结核菌素多呈强阳性。
2.淋巴系统广泛受累:全身淋巴结肿大,以颈淋巴结与纵隔淋巴结肿大最为多见,是原发结核的显著特点。
3.早期血行播散:原发感染在机体未产生特异性免疫力之前,原发病灶与淋巴结内的结核菌均可经淋巴、血液、淋巴血液播散,进入血循环发生所谓的早期菌血症,又称第一次血行播散或早期血行播散。若大量结核菌进入血液或结核菌的致病力很强,婴幼儿易发生粟粒性肺结核及结核性脑膜炎。多数病例为隐匿播散,播散的细菌在未形成病灶之前被消灭,只出现急性结核中毒症。约有10%播散在毛细血管丰富的组织器官,形成原发的病灶。少数原发的病灶恶化,发生肺外结核,所以儿童肺外结核多见。大部分原发病灶自愈,还有少数原发的病灶成为潜伏病灶,它可以潜伏终身而不发病,有的潜伏病灶成为内源性复燃的根源,发生成人继发性肺结核。
4.愈合方式为钙化:是原发结核特点之一,儿童时期肺结核主要是结核菌第一次侵入人体而致病,因此主要是原发性感染及其演变。在原发感染经过一段静止时期甚至临床痊愈后,再发生活动性结核病即属续发性结核。
原发性结核是小儿最常见的一个结核病类型。小儿结核可简要分为三大类型:①原发性肺结核,又称儿童型肺结核;②血行播散性肺结核;③继发性肺结核,又称成人型肺结核。临床又根据病变发展阶段分为四期:①浸润进展期;②溶解播散期;③吸收好转期;④硬结钙化期。
(一)原发综合征和支气管淋巴结结核
二者在临床上难于区分,只是在X线检查时有不同的表现。结核菌由呼吸道进入肺部后,结核杆菌进入肺泡,在局部形成炎症反应即原发灶,再由淋巴管引流到局部气管旁或支气管旁淋巴结,形成原发综合征(primary complex)。初染病灶多在肺上叶下部,尤以右侧多见,靠近胸膜。由于70%原发灶位于胸膜下,因此胸膜反应或局限性胸膜炎就成为原发综合征的第四个组成部分。25%可见多个原发灶,如原发灶甚小或已经吸收致X线检查无法查出,则诊断为支气管淋巴结结核(tuberculosis of bronchil lymph nodes)。气管旁和支气管旁淋巴结彼此间有淋巴管相联结,如发生结核病变,不仅与肺部病灶同侧的引流淋巴结肿大,且对侧也能受染(图1)。
原发病灶初为脱屑性肺炎,或纤维蛋白性肺炎表现,中心有干酪样坏死,继之增殖性结核结节出现在其周边,而后病灶周围有纤维包膜形成。病菌经病灶周围的淋巴管侵入肺门淋巴结。干酪化淋巴结往往数个相连紧贴支气管壁。原发性肺结核由四个部分组成:①肺部初染病灶;②支气管淋巴结核;③引导初染病灶至淋巴结之间的淋巴管炎;④初染病灶邻近的胸膜炎。原发综合征主要发生在肺部的约占90%~95%,肠道占5%左右,也可在咽部、皮肤等处发生。
临床表现最轻者可全无症状,只是在X线检查下才被发现。稍重者以结核中毒症状为主,起病缓慢,有不规则低热、食欲缺乏、消瘦、盗汗、疲乏等,多见于年龄较大儿童。重者可急性发病,似流感、肺炎或伤寒,多见于婴幼儿。高热可达38~40℃,持续2~3周,后降为低热,可持续很久。但一般情况较好,与发热不相称,常伴结核中毒症状。高度过敏状态小儿可出现结节性红斑和疱疹性结膜炎。如果支气管淋巴结高度肿大,可出现压迫症状:支气管交叉处淋巴结肿大可出现类似百日咳的痉挛性双音咳嗽,压迫支气管或支气管穿孔时可引起哮喘、呼气性或吸气性呼吸困难甚至窒息;压迫喉返神经可致声音嘶哑;压迫静脉可致一侧或双侧静脉怒张。
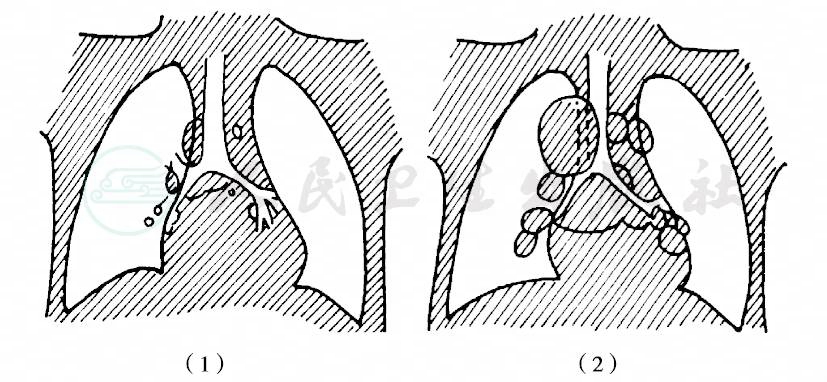
图1 肺门淋巴结图解
(1)正常;(2)肿大
体格检查可见全身浅层淋巴结轻或中度肿大,肺部可无阳性体征,如原发灶范围较大可叩诊浊音,听诊呼吸音减低或有管状呼吸音。
X线检查在原发综合征可见肺内有典型的哑铃状双极阴影(图2)。当淋巴结高度肿大、边缘锐利时称肿瘤型支气管淋巴结结核(图3)。支气管淋巴结肿大,边缘模糊不清,为浸润型支气管淋巴结结核(图4);病变均多见于右侧。患儿结素试验多呈强阳性;血沉加速;胃灌洗液在约10%的小儿可找到结核杆菌,这些均有助于诊断。
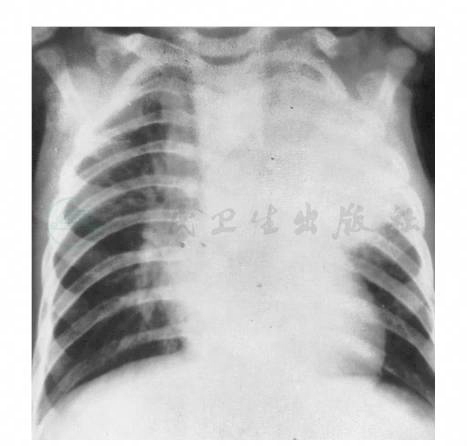
图2 原发综合征
注:男,2岁。发热2个月。胸正位片:左上肺大片浸润——结核性肺炎。
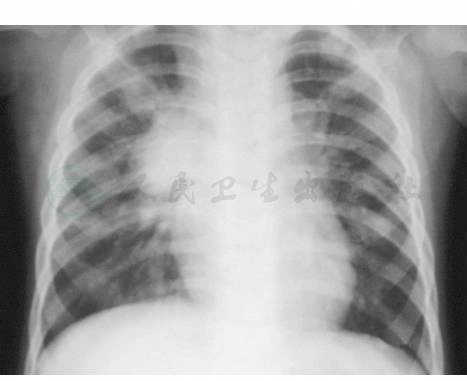
图3 支气管淋巴结结核(肿瘤型)
注:1岁2个月,男孩。间断发热,咳嗽1个月,PPD试验++。
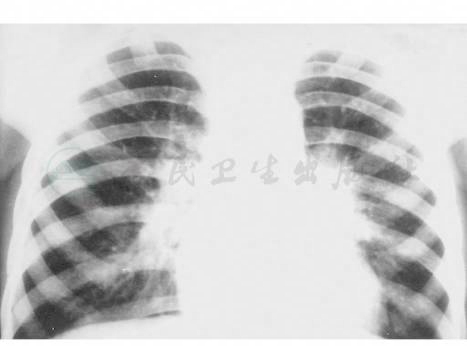
图4 肺门淋巴结结核(浸润型)
注:男,5岁。声咳,午后烧。伴夜汗1个月。胸正位,双肺门增宽,浓密,左肺门周围浸润,边缘模糊,肺内未见原发灶(抗痨2个月周围浸润明显吸收)。
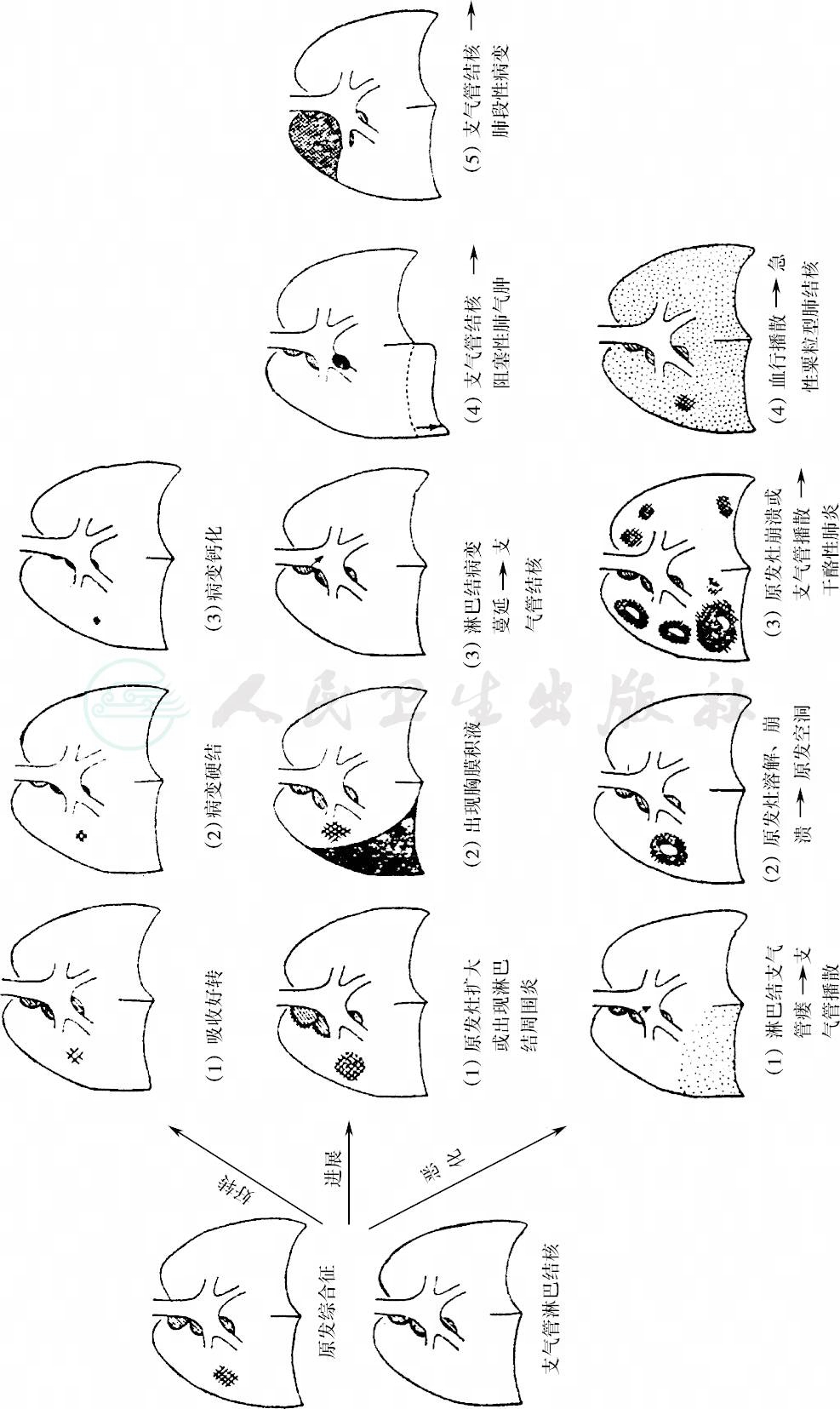
图5 原发综合征发展过程示意图
鉴别诊断:在X线检查前轻者应与上感、流感,重者应与伤寒和风湿热等相鉴别;X线检查后原发综合征应与各种肺炎、支气管扩张相鉴别;支气管淋巴结结核肿瘤型者应与纵隔良性、恶性肿瘤相鉴别;原发性肺结核病程一般都呈良性。发病3~6个月后开始吸收或硬结,可在两年内吸收痊愈和钙化。但在人体内环境不利情况下病变可进展甚至恶化,较常见者有以下几种(图5)。
(1)原发灶周围炎或淋巴结周围炎大部属良性,可在3~6个月内吸收。
(2)出现胸腔积液。
(3)支气管淋巴结结核发生淋巴结-支气管瘘,引起支气管结核(图6)。

图6 支气管淋巴结结核支气管淋巴瘘
注:男,3岁。患支气管淋巴结核4个月,近日发烧咳并喘。胸正位片:右气管旁肿大淋巴结内气液面,示支气管淋巴瘘形成,右中叶大块实变及不张,右肺门淋巴结肿大,肺内播散。
(4)支气管播散:支气管结核和原发灶液化崩溃后可导致支气管播散。
(5)原发空洞形成:原发灶中间发生干酪性坏死,液化崩溃后形成原发空洞。
(6)干酪性肺炎:干酪性坏死淋巴结穿孔或原发空洞进一步扩散可导致大叶性或小叶性干酪性肺炎。
(7)血行播散:可导致急性粟粒型肺结核或全身粟粒结核病。
伴有病变进展或种种恶化的不良病程多见于3岁以下婴幼儿,发生在初染半年内。这时病程迁延曲折,可达2~3年或更久。在有严重合并症时预后不良。
抗结核药物治疗参阅表1、表2。对于高度过敏状态的患儿可加用肾上腺皮质激素。发生大片肺实变或肺不张时可试用肾上腺皮质激素。胸腔内肿大淋巴结可考虑外科手术摘除。
表1 小儿抗结核药物
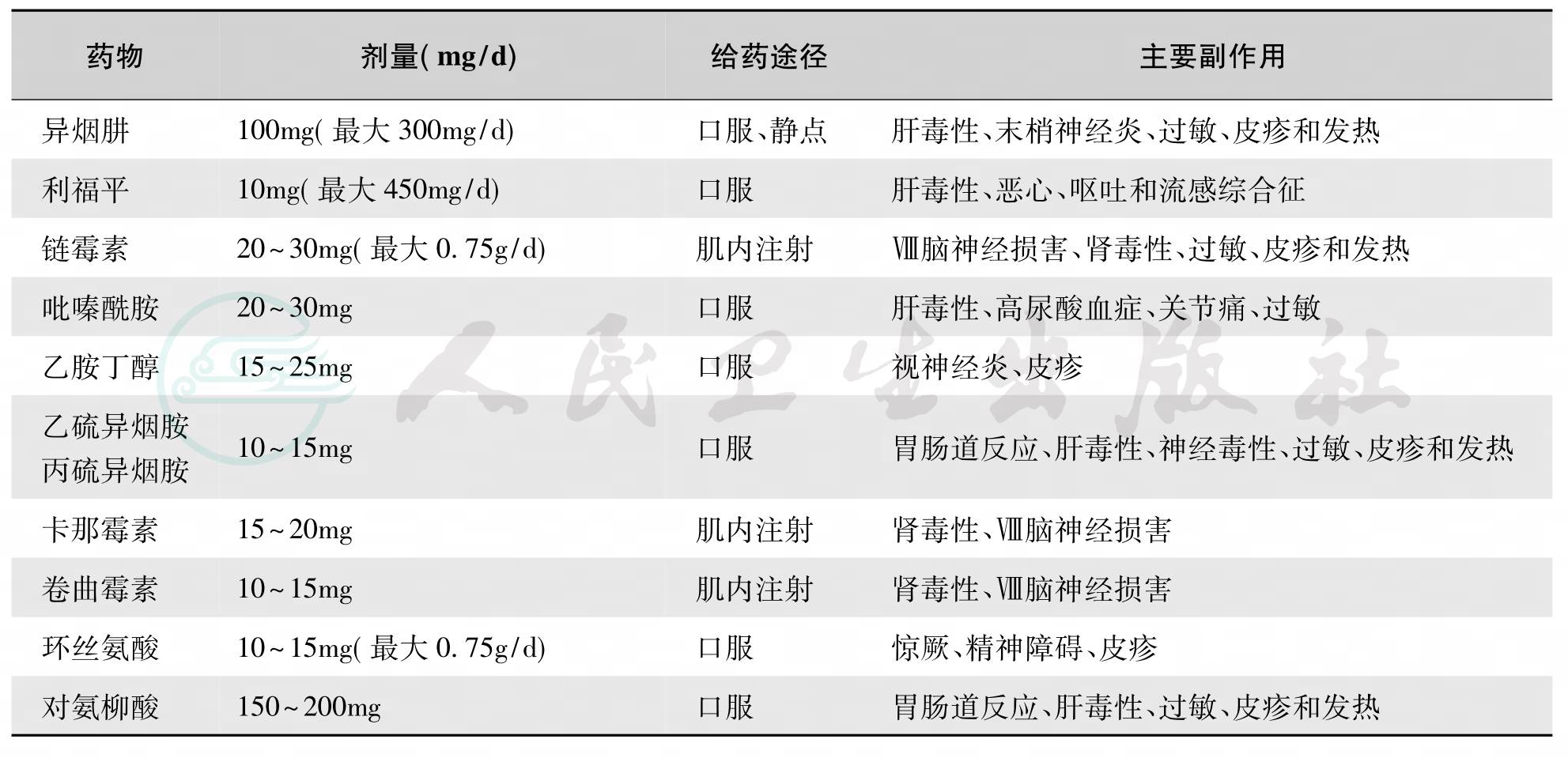
表2 各型结核治疗方案
(二)支气管结核
儿童患原发性肺结核时,淋巴结结核病变蚀破支气管壁,即发生淋巴结-支气管瘘,导致支气管结核(bronchial tuberculosis)。支气管黏膜充血、水肿,腔内有干酪性坏死和肉芽组织形成,产生管腔狭窄、阻塞,引起肺气肿或肺不张。溃疡进展则引起支气管穿孔儿童患原发性肺结核时,淋巴结结核病变蚀破支气管壁,即发生淋巴结-支气管瘘,导致支气管结核(bronchial tuberculosis)。支气管黏膜充血、水肿,腔内有干酪性坏死和肉芽组织形成,产生管腔狭窄、阻塞,引起肺气肿或肺不张。溃疡进展则引起支气管穿孔。
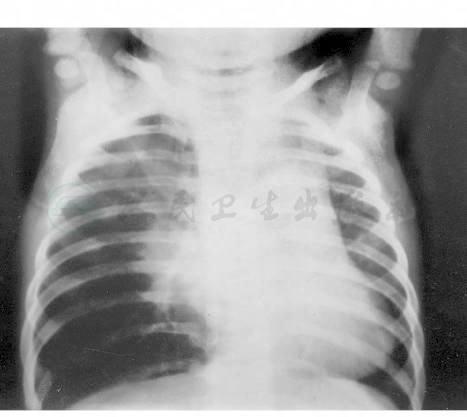
图7 右支气管结核右下叶大叶性肺气肿
注:女,6个月。间断咳嗽,喘2个月伴发热OT(+)。胸正位:右上肺暗,纹理聚拢于肺门区周围见一三角形均匀暗影,右下肺透光度增高,体积膨大纵隔左移右隔压低,示支气管阻塞,引起之右下叶大叶性肺气肿,右上叶不张,支气管镜发现右下叶开口处有干酪样物阻塞。
临床表现为咳嗽、咳痰、咯血,如遇大量干酪样物质突然破溃入支气管,可引起阵咳、喘息、青紫或甚至窒息。影像学表现为局限性肺实变、肺不张或肺实变-不张,位置限于1~2个肺段或肺叶,统称为“肺段病变”,多见于右中叶和右上叶前段。支气管管腔如被活瓣性肉芽组织堵塞可发生阻塞性肺气肿或一肺叶肺不张、邻近一肺叶肺气肿(图7)。此外,可见支气管壁增厚,扭曲变形,管腔狭窄,支气管播散(图8)。由于支气管结核所引起的肺实变或肺不张长久不能恢复,可发生纤维性变,继发支气管扩张。支气管镜检查有助于诊断,可发现:①肿大淋巴结压迫支气管致管腔狭窄;②支气管腔内干酪性坏死以及肉芽组织。支气管镜下分型:①黏膜型:支气管黏膜粗糙、充血、水肿、花斑、纵形皱褶、糜烂、溃疡、分泌物增多、血管走行粗乱及触之易出血等表现;②干酪型:黏膜干酪坏死形成、黄白色点斑样病灶及脓苔不易脱落;③管腔型:管腔炎性狭窄、开口肿胀、不规则、闭塞、牵拉、移位、结核性肉芽组织增生、通气不畅、管腔牵拉、移位、窦道形成或有管外压迫、隆突转位等;④混合型:以上三型中的任何两型或三型并存。本病应与支气管异物、气管内肿瘤、气管食管瘘等鉴别。主要鉴别依据影像学表现、PPD试验以及结核杆菌检查结果。治疗除抗应用结核药物,对气道内肉芽和干酪阻塞的患者,可进行嵌取或冷冻、电凝等方法。对气管、支气管瘢痕挛缩造成的管腔狭窄,可用球囊扩张。
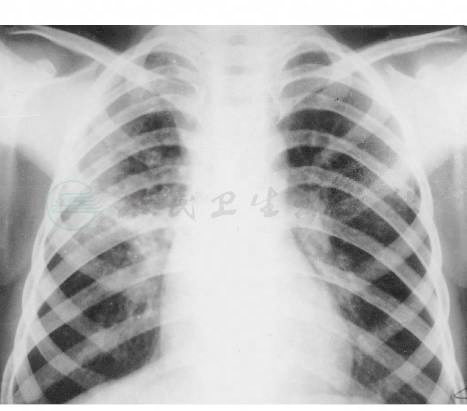
图8 支气管结核引起支气管播散
注:胸正位:右肺门增重模糊,同侧肺中上野见沿纹理分布的斑片状播散灶。
(三)干酪性肺炎
干酪性肺炎(caseous pneumonia)为小儿原发性肺结核中最严重的病型之一。在小儿抵抗力非常低下,对结核菌的过敏反应非常强烈的情况下,带有大量结核菌的干酪样物质进入肺组织即可造成干酪性肺炎。最多见支气管淋巴结干酪样物质破溃入支气管,再吸入肺部引起;也可能是原发灶液化崩溃进一步扩散而成;肺内新鲜的血行播散性结核病变可迅速融合溶解变成小叶性干酪性肺炎;此外在续发性肺结核中,浸润性病变可呈现大量干酪样坏死,形成干酪性肺炎,但较少见。大叶性干酪性肺炎多见于婴幼儿,小叶性则多见于较大儿童。前者起病多较急,有高热和严重中毒症状,后者可较缓,有长期低热和慢性中毒症状。多有咳嗽、咳痰甚至咯血。肺部可听到支气管呼吸音或水泡音。影像学表现:大叶性干酪性肺炎可见大片浓密阴影,内有空洞(图9A、B);小叶性干酪性肺炎可见两肺散在密度不均之团块状阴影,内有蜂窝状空洞或大小不等之无壁空洞(图10)。外周血中性粒细胞明显增多及核左移。痰及胃液中可找到结核杆菌。应与大叶性肺炎、支气管肺炎或肺脓肿相鉴别。本型病程严重,预后不佳。但如能及时进行抗结核药物治疗,多数病例可吸收好转,后广泛钙化而治愈;部分患儿可转变为慢性纤维空洞型肺结核;少数就诊过晚可死亡,此即所谓“奔马痨”,多见于青春期少女。
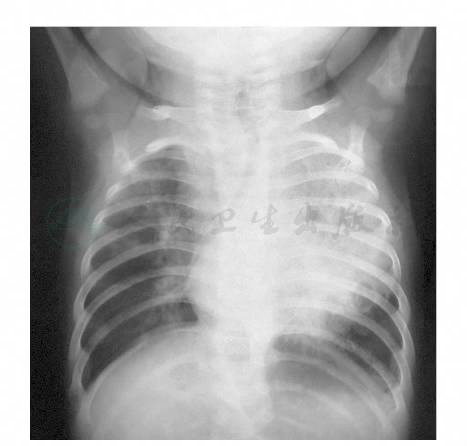
图9A 干酪性肺炎
注:左肺实变区内见多个透亮区,下界可见一无壁空洞。
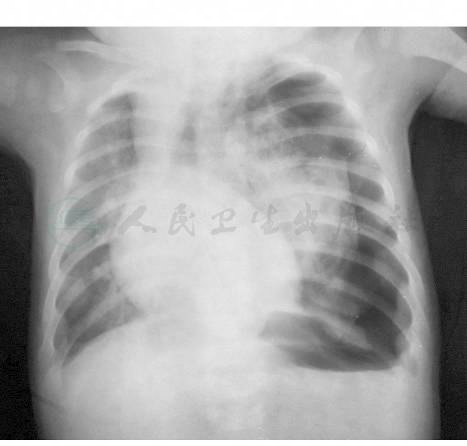
图9B 同一病人出现气胸
注:男孩,6个月。间断发热,咳嗽2个月,气促10天,其母患活动性肺结核,PPD试验++。
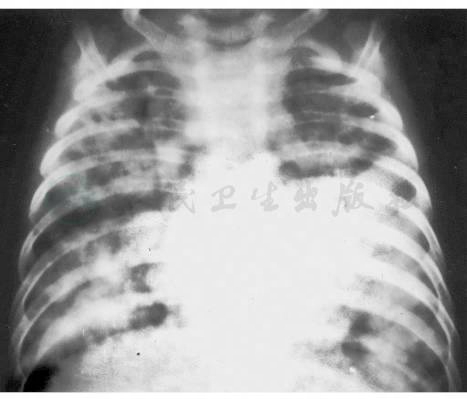
图10 小叶性干酪肺炎
注:男,5个月。烧20余天,营养差、呼吸48次/分,肺内闻及中湿啰音,肝肋下2cm,甲床绀,皮肤粟粒疹。胸卧位片,肺内满布3~7mm之颗粒,结节囊状浓密影,部分病灶周围渗出边缘模糊,互相融合,并见多数小空洞(示播散性结核干酪化)。
(四)结核性胸膜炎
由于初染病灶紧邻胸膜,容易引起胸膜反应,加之,小儿身体对结核杆菌高度过敏,因此小儿原发性肺结核常并发胸膜炎,即结核性胸膜炎(tuberculous pleuritis),以渗出性胸膜炎为最多见。此外又可见叶间胸膜炎、纵隔胸膜炎、包裹性积液和肺底积液等。渗出性胸膜炎多见于较大儿童,根据北京儿童医院病例分析,3岁以上儿童占87.6%。多发生在原发感染半年内。起病可急可缓,有发热,开始为38~40℃高热,1~2周后渐退为低热,同时有胸痛、疲乏、咳嗽、气促等。积液增多后胸痛渐消失。体格检查可发现患侧呼吸运动受限,气管和心脏向对侧移位,叩诊实音,听诊呼吸音减低。X线检查在中等量积液时可见典型有弧形上缘的致密阴影。胸水多为草黄色渗出液,约有3%患儿呈淡红色血性胸水,胸水中能找到结核杆菌,但阳性率不高。鉴别诊断:应与细菌性或病毒性、支原体肺炎合并渗出性胸膜炎、系统性红斑狼疮以及少年类风湿性关节炎合并胸膜炎相鉴别。治疗除抗结核外,糖皮质激素可促使退热、渗液吸收并减少胸膜肥厚和粘连,有时停激素后胸水可再出现,必要时可重复。













