英文名称 :infectious mononucleosis
EB病毒相关性传染性单核细胞增多症(infectious mononucleosis,IM)是由EB病毒(Epstein-Barr virus,EBV)原发感染所致的一种单核-巨噬细胞系统急性增生性传染病,其典型临床“三联症”为发热、咽峡炎和颈淋巴结肿大,可合并肝脾肿大,外周血中异型淋巴细胞增高,IM是一良性自限性疾病,多数预后良好,少数可出现噬血综合征等严重并发症。
本病的病因为原发性EBV感染。EBV在1964年由Epstein及Barr等从非洲儿童恶性淋巴瘤的细胞培养中被首先发现,故命名为EB病毒。EBV属疱疹病毒科,γ亚科,是一种普遍感染人类的病毒,具有潜伏及转化(transformation)的特性。EBV为双链DNA病毒,其基因组约172kb,编码近100种蛋白质。EBV可分为1、2型(也称A型和B型),我国EBV流行株以1型(A型)为主,2型(B型)则在非洲多见。1型EBV在体外转化B细胞的能力强于2型。在免疫受损的患者,可以发生1型和2型混合感染。EBV成熟感染性颗粒直径约150~200nm,培养约需4~6周。1968年首次发现该病毒是引起IM的病原,后经血清流行病学等研究得到证实。
EBV在正常人群中感染非常普遍,约90%以上的成人血清EBV抗体阳性。我国20世纪80年代的流行病学研究显示,3~5岁时,80.7%~100%儿童血清EBV阳性转化;在10岁时,100%的儿童血清EBV阳性。随着我国经济的发展和居民生活水平大幅提高,与20世纪80年代相比,我国儿童原发性EBV感染的年龄有所延迟。
EBV主要通过唾液传播,也可经输血和性传播。国外资料显示,6岁以下幼儿原发性EBV感染大多表现为无症状感染或仅表现为上呼吸道症状等非特异性表现,但在儿童期、青春期和青年期,约50%的原发性EBV感染表现IM。本病分布广泛、多散发,亦可呈小流行。与西方发达国家IM多见于青少年和年轻成人不同,国内儿童IM的发病高峰年龄在4~6岁,这与国内儿童原发性EBV感染的年龄较早有关。本病自潜伏期至病后6个月或更久均可传播病原体。在只经血清学证实的恢复期患者中,仍有15%的患者咽部可间断排出病毒。
曾有人提出传染的另一可能方式是垂直传播,因有报道一例死于本病的两周新生儿,在其淋巴结中发现EB病毒。因传染大多由直接接触,故不必过多顾虑学校内飞沫传染,但家庭中的传染则较可能。
病毒进入口腔后,在咽部淋巴组织内复制,继而进入血流产生病毒血症,主要累及全身淋巴组织及具有淋巴细胞的组织与内脏。IM时EBV主要感染B细胞,继之引起T细胞的免疫反应,形成周围血中可见到的异型淋巴细胞,也就是活化的细胞毒性T细胞(CD8+HLA-DR+,CD8+CD45RO+)。本病主要病理组织学改变是淋巴组织的良性增生,肝、脾、心肌、肾、肾上腺、肺、中枢神经均可受累,表现为异常的淋巴细胞浸润。EB病毒不诱致细胞溶解,但可产生细胞变形,并引起形态及功能改变。
1.血象
白细胞总数增加,淋巴细胞百分比在50%以上,其中异型淋巴细胞的比例可达10%以上,但近半数学龄前儿童IM的异型淋巴细胞比例小于10%。异常淋巴细胞形态可分为泡沫型(DowneyⅠ型);不规则型(DowneyⅡ型)和幼稚型(DowneyⅢ型)三种(图1),但实际在化验检查中难于区分,仔细加以区别对诊断的价值并不大。由于异型淋巴细胞为CD8+的T淋巴细胞,致使正常比值为2∶1的CD4+/CD8+T淋巴细胞的比值下降或倒置。应注意的是,和本病同样的异型淋巴细胞可出现于巨细胞病毒感染、传染性肝炎、风疹等疾病中,但其百分比一般不超过10%。由于EBV感染并不抑制骨髓,故骨髓象缺乏诊断意义。除非在需要除外急性白血病时,否则不必进行骨髓穿刺。
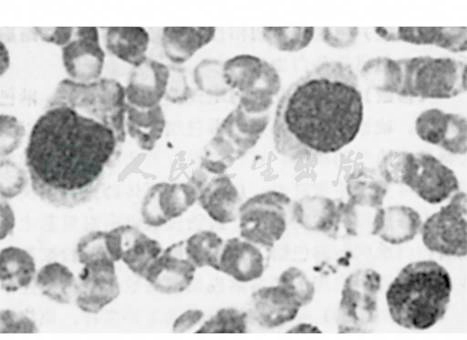
图1 末梢血片
示传染性单核细胞增多症的特殊细胞
2.血清嗜异凝集反应
该方法于1932年由Paul和Bunnell初创。IM患者血液中含有凝集绵羊红细胞或马红细胞的抗体,即“嗜异性凝集素”,是一种IgM嗜异性抗体。一般认为1∶40以上即为阳性反应,1∶80以上更具有价值。于起病5天后即可呈阳性反应。但有迟至病程4周后才显阳性者。一般在疾病的第2~3周达高峰,可持续2~5个月。在青少年原发性EBV感染中其阳性率可达80%~90%,约10%的青少年缺乏对嗜异性抗体的阳性反应。小于12岁的EBV感染IM患者中,只有25%~50%的患者嗜异性抗体阳性。因此,血清嗜异凝集反应在国内儿童EBV感染IM的诊断价值有限,许多地方已经不再开展此项检测。
3.EB病毒特异性抗体测定
原发性EBV感染过程中首先产生针对衣壳抗原(capsid antigen,CA) IgG和IgM(抗CA-IgG/IgM);在急性感染的晚期,抗早期抗原(early antigen,EA)抗体出现;在恢复期晚期,抗核抗原(nuclear antigen,NA)抗体产生。抗CA-IgG和抗NA-IgG可持续终生。EB病毒感染过程中各种特异抗体的移行变化见图2。
(1)抗CA-IgG/IgM
抗CA-IgM可维持4~8周,最长可达3个月;抗CA-IgG可终生存在。在IM急性期,抗CA-IgG抗体以低亲和力抗体为主;恢复期,则以高亲和力抗体为主。
(2)抗EA抗体
经荧光染色又分弥漫性(D)及限制性(R)两种。D多见于青少年,阳性率70%,维持约3~6个月。R多见于小龄儿童,阳性率较低,在病后2周以上出现高峰,一般维持2个月至3年。
(3)抗NA抗体
发病后4~6周或更晚开始出现,阳性的效价亦较低,但可持续终生。如发现该抗体,则提示感染实际早已存在。
EBV感染的血清学反应复杂多样,有的病例抗EBV-CA-IgM产生延迟、有的持续缺失或长时间存在,这给EBV-IM的确诊带来一定难度。满足以下的任意一项,即可诊断原发性EBV感染。①抗CA-IgM抗体阳性,以后转阴;②急性期及恢复期双份血清检测结果CA-IgG抗体效价呈4倍以上增高;③抗CAIgG抗体为低亲和力抗体;④初期VCA-IgG抗体阳性,后期EBNA抗体转为阳性。但对于免疫功能低下或接受免疫球蛋白治疗的患儿,仅凭EB病毒特异性抗体往往难于诊断本病。
4.EB病毒培养
临床诊断价值不大。首先因阳性结果需时2周至2个月,且技术上复杂、费用昂贵;其次,血清EBV阳性转化的健康人口咽部亦可携有病毒,即使阳性也无法判断是否原发性EBV感染。
5.EB病毒DNA的检测
IM患者不推荐进行EBV-DNA检测,EB病毒DNA的常规定性检测无诊断价值。EBV-DNA载量检测可以鉴别EBV健康携带者的低水平复制与EBV相关疾病患者高水平活动性感染,Real-time PCR是有较强的敏感性和特异性。IM患者外周血中EBV载量在2周内达到峰值,随后很快下降,病程22天后,所有EBV-IM血清中均检测不到EBV核酸。由于血清EBV阳性转化的健康人口咽部亦可不定时排病毒,因此,咽拭子或唾液标本不适合进行EBV-DNA检测。
本病无特效治疗,以对症及支持治疗为主。
1.一般治疗
急性期应卧床休息,加强护理。脾肿大患者应注意防治脾破裂:避免任何可能挤压或撞击脾脏的动作。①限制或避免运动,由于IM脾脏的病理改变恢复很慢,因此,IM患儿尤其青少年应在症状改善后2~3个月甚至6个月才能剧烈运动。②进行腹部体格检查时动作要轻柔。③注意处理便秘。
2.对症治疗
可对症使用退热止痛、镇静、止咳及保肝等措施。IM患儿应尽量少用阿司匹林降温,因其可能诱发脾破裂及血小板减少。重型患者发生咽喉严重病变或水肿者,有神经系统并发症及心肌炎,溶血性贫血,血小板减少性紫癜等并发症时,短疗程应用糖皮质激素可明显减轻症状,约3~7天,剂量为1mg/(kg·d),每日最大剂量不超过60mg。因EBV为肿瘤相关病毒,考虑到免疫抑制的潜在和未知危害作用,激素的使用必须慎重。对无并发症的普通病例,不应使用激素。
3.抗病毒治疗
抗病毒治疗首选阿昔洛韦(acyclovir)。该药在病毒感染的细胞内被病毒的胸苷激酶和细胞酶系的作用转化成三磷酸形式,通过抑制病毒DNA聚合酶合成,从而产生抗病毒作用。但抗病毒治疗对改善症状和缩短病程无明显作用。
4.抗生素的应用
抗生素对本病无效,只用于伴发细菌感染时。如咽拭培养出现A组β链球菌,可使用青霉素G或红霉素。应用氨苄西林(ampicillin)发生皮疹者可达95%,通常在用药1周后出现,可能和本病的免疫异常有关,故宜忌用氨苄西林和阿莫西林,以免引起超敏反应,加重病情。













