英文名称 :pathological jaundice
英文名称 :pathological jaundice
中文别名 :非生理性高胆红素血症
中文别名 :非生理性高胆红素血症
新生儿病理性黄疸(pathological jaundice)或称为非生理性高胆红素血症(non-physiological hyperbilirubinemia)。相对生理性黄疸而言,病理性黄疸是指血清胆红素水平增高或胆红素增高性质的改变,某些增高属于生理性黄疸的延续或加深,而更重要的是要积极寻找引起其增高的病因。目前国际上已不再强调确定新生儿黄疸是生理性还是病理性,更重视确定黄疸的干预值。新生儿黄疸出现下列情况时需引起注意:①生后24小时内出现黄 疸,TSB>102μmol/L(6mg/dl);②足 月 儿 TSB>220.6μmol/L(12.9mg/dl)早产儿 >255μmol/L(15mg/dl);③血清直接胆红素>26μmol/L(1.5mg/dl);④TSB 每天上升 >85μmol/L(5mg/dl);⑤黄疸持续时间较长,超过2~4周,或进行性加重。
新生儿病理性黄疸的病因较多,并常有多种病因同时存在。
1.胆红素生成过多
由于红细胞破坏增多,胆红素生成过多,引起未结合胆红素增高。
(1)同族免疫性溶血:如Rh血型不合、ABO血型不合、其他血型不合。
(2)红细胞酶缺陷:如葡萄糖‐6‐磷酸脱氢酶(G6PD)缺陷、丙酮酸激酶缺陷、己糖激酶缺陷。由于红细胞酶的缺陷影响红细胞的正常代谢,使红细胞膜僵硬,变形能力减弱,易于在网状内皮系统滞留破坏。
(3)红细胞形态异常:如遗传性球形红细胞增多症、遗传性椭圆形红细胞增多症、遗传性口形红细胞增多症、婴儿固缩红细胞增多症,由于细胞膜结构异常使红细胞过早被脾脏破坏。
(4)血红蛋白病:如地中海贫血、血红蛋白F‐Poole和血红蛋白Hasharon,均可在新生儿期出现溶血和贫血。
(5)红细胞增多症:如母‐胎、胎‐胎之间输血,脐带延迟结扎,宫内发育迟缓,先天性青紫型心脏病,糖尿病母亲的新生儿等,可致红细胞增多,破坏也增多。
(6)体内出血:如头颅血肿、皮下血肿、颅内出血、肺出血或其他部位出血(肝脾破裂),引起血管外溶血,使胆红素产生过多。
(7)感染:细菌和病毒感染皆可致溶血,常见的宫内感染如CMV(部分病例可表现为溶血性黄疸),EB病毒,人细小病毒B19等均可引起溶血。细菌感染如金黄色葡萄球菌,大肠杆菌等引起的败血症,肺炎,脑膜炎等重症感染。
(8)维生素E缺乏和微量元素缺乏:早产儿维生素E水平较低,可影响红细胞膜的功能,易引起溶血,使黄疸加重。新生儿低锌可使红细胞膜结构有缺陷而致溶血。镁缺乏可影响肝葡萄糖醛酰转移酶的生成。
(9)药物:可诱发红细胞膜的缺陷而发生溶血性贫血,如磺胺、呋喃妥因、呋喃唑酮、水杨酸盐、维生素K3、樟脑、黄连等,可使有G6PD缺乏的新生儿诱发溶血,使血胆红素升高。药物或其毒素也可致免疫性溶血,药物作为抗原与红细胞膜上的蛋白质结合成免疫复合物与新生儿体内由药物产生的抗体或通过胎盘由母体产生的抗体相结合,发生溶血,亦可使血胆红素升高。孕母分娩前静点催产素(超过5U)和(或)不含电解质的葡萄糖溶液可使胎儿处于低渗状态,导致红细胞通透性及脆性增加而致溶血。
2.肝细胞摄取和结合胆红素能力低下
(1)感染:感染因素除可致溶血外,同时又可抑制肝酶活力,致使肝细胞结合胆红素能力下降,而致高未结合胆红素血症。
(2)窒息、缺氧、酸中毒:孕母有妊娠期高血压疾病、慢性心肾病、贫血等;或有胎位、胎盘、脐带异常;或为非自然分娩(胎吸、产钳助产)、产前用过镇静剂等,均可导致宫内窘迫或生后窒息,易并发羊水或胎粪吸入,加重缺氧和酸中毒。缺氧使肝酶活力受抑制。酸中毒可影响未结合胆红素与白蛋白的结合而加重黄疸。近年来有学者提出胆红素为氧自由基清除剂,缺氧时氧自由基增加,可消耗胆红素而使黄疸减轻或不引起高胆红素血症。
(3)低体温、低血糖、低蛋白血症:为早产儿或VL BW儿常易发生的并发症,体温不升、低血糖可影响肝酶活性,低蛋白血症可影响与胆红素的结合,而使黄疸加重。
(4)药物:某些药物如磺胺、水杨酸盐、维生素K3、吲哚美辛、毛花苷丙等与胆红素竞争和Y、Z蛋白的结合位点,噻唑类利尿药可使胆红素与白蛋白分离,均可使血胆红素增加。酚类清洁剂(phenolic detergents)能抑制葡萄糖醛酰转移酶的活性,有报告婴儿室用此类清洁剂消毒后使高胆红素血症发生率增加。
(5)先天性非溶血性高胆红素血症:如先天性葡萄糖醛酰转移酶缺乏即Criger‐Najjar综合征Ⅰ型、Ⅱ型和Gilbert综合征。
(6)家族性暂时性新生儿高胆红素血症:即Lucey‐Driscoll综合征。
(7)其他:甲状腺功能低下、脑垂体功能低下、先天愚型、幽门狹窄、肠梗阻常伴有血胆红素升高或黄疸延迟消退。肥厚性幽门狭窄伴有高胆红素血症者约占10%~25%,肝细胞UGT活性明显受抑;而无黄疸者则UGT未见影响,机制尚不清楚。约10%甲状腺低下新生儿有迁延性高未结合胆红素血症,由于甲状腺素缺乏,可能影响肝细胞UGT的发育,从而影响UGT的活性下降,使黄疸加重或迁延不退,可达数周或数月。十二指肠和空肠有狭窄或闭锁、巨结肠均可伴有高未结合性胆红素血症,手术后2~3天,TSB值很快下降到正常,推测系肠梗阻时未结合胆红素在肠道内再吸收增加。脑垂体功能低下时主要表现为迁延性高结合胆红素血症,但也可同时有未结合胆红素升高,发病机制不清楚。
3.胆红素排泄异常
肝细胞排泄功能障碍或胆管受阻,可发生胆汁淤积性黄疸,结合胆红素增高。如同时有肝细胞功能障碍,也可伴有未结合胆红素增高,而致混合性高胆红素血症。
(1)肝细胞对胆红素排泄功能障碍
1)新生儿肝炎综合征:多数由病毒引起,常见有乙型肝炎病毒、巨细胞病毒、风疹病毒、单纯疱疹病毒、肠道病毒、EB病毒等,多为宫内感染。细菌感染如B组溶血性链球菌、金黄色葡萄球菌,大肠埃希菌等引起的肝炎称中毒性肝炎。其他,如李斯特菌、梅毒螺旋体、钩端螺旋体、弓形虫等也可引起肝炎。
2)先天性代谢缺陷病:如α1‐抗胰蛋白酶缺乏症、半乳糖血症、果糖不耐受症、酪氨酸血症、糖原累积病Ⅳ型、脂质累积病(尼曼匹克病、戈谢病)。
3)先天性遗传性疾病:如脑肝肾综合征(Zell weger syndrome),家族性进行性肝内胆汁淤积症(Byler dis ease)、先天性非溶血性黄疸(结合胆红素增高型)即Du bin‐Johnson综合征、先天性纤维囊肿病等。
(2)胆管排泄胆红素障碍
1)先天性胆管闭锁:可发生在肝外(胆总管、肝胆管)或肝内胆管。
2)先天性胆总管囊肿。
3)胆汁黏稠综合征:可由于新生儿溶血病、新生儿肝炎、肝内小胆管发育不全和药物等原因引起,胆汁淤积在小胆管中。
4)其他:肝和胆道肿瘤、胆道周围淋巴结病等。
4.肠肝循环增加
如先天性肠道闭锁、幽门肥大、巨结肠、胎粪性肠梗阻、饥饿、喂养延迟、药物所致肠麻痹等均可使胎粪排出延迟,增加胆红素的回吸收。母乳喂养儿可能由于肠道内β‐葡萄糖苷酸酶(β‐glucuronidase)含量及活性增高,促使胆红素肠肝循环增加,导致高胆红素血症。
新生儿病理性黄疸的病因较多,并常有多种病因同时存在。
1.胆红素生成过多
由于红细胞破坏增多,胆红素生成过多,引起未结合胆红素增高。
(1)同族免疫性溶血:如Rh血型不合、ABO血型不合、其他血型不合。
(2)红细胞酶缺陷:如葡萄糖‐6‐磷酸脱氢酶(G6PD)缺陷、丙酮酸激酶缺陷、己糖激酶缺陷。由于红细胞酶的缺陷影响红细胞的正常代谢,使红细胞膜僵硬,变形能力减弱,易于在网状内皮系统滞留破坏。
(3)红细胞形态异常:如遗传性球形红细胞增多症、遗传性椭圆形红细胞增多症、遗传性口形红细胞增多症、婴儿固缩红细胞增多症,由于细胞膜结构异常使红细胞过早被脾脏破坏。
(4)血红蛋白病:如地中海贫血、血红蛋白F‐Poole和血红蛋白Hasharon,均可在新生儿期出现溶血和贫血。
(5)红细胞增多症:如母‐胎、胎‐胎之间输血,脐带延迟结扎,宫内发育迟缓,先天性青紫型心脏病,糖尿病母亲的新生儿等,可致红细胞增多,破坏也增多。
(6)体内出血:如头颅血肿、皮下血肿、颅内出血、肺出血或其他部位出血(肝脾破裂),引起血管外溶血,使胆红素产生过多。
(7)感染:细菌和病毒感染皆可致溶血,常见的宫内感染如CMV(部分病例可表现为溶血性黄疸),EB病毒,人细小病毒B19等均可引起溶血。细菌感染如金黄色葡萄球菌,大肠杆菌等引起的败血症,肺炎,脑膜炎等重症感染。
(8)维生素E缺乏和微量元素缺乏:早产儿维生素E水平较低,可影响红细胞膜的功能,易引起溶血,使黄疸加重。新生儿低锌可使红细胞膜结构有缺陷而致溶血。镁缺乏可影响肝葡萄糖醛酰转移酶的生成。
(9)药物:可诱发红细胞膜的缺陷而发生溶血性贫血,如磺胺、呋喃妥因、呋喃唑酮、水杨酸盐、维生素K3、樟脑、黄连等,可使有G6PD缺乏的新生儿诱发溶血,使血胆红素升高。药物或其毒素也可致免疫性溶血,药物作为抗原与红细胞膜上的蛋白质结合成免疫复合物与新生儿体内由药物产生的抗体或通过胎盘由母体产生的抗体相结合,发生溶血,亦可使血胆红素升高。孕母分娩前静点催产素(超过5U)和(或)不含电解质的葡萄糖溶液可使胎儿处于低渗状态,导致红细胞通透性及脆性增加而致溶血。
2.肝细胞摄取和结合胆红素能力低下
(1)感染:感染因素除可致溶血外,同时又可抑制肝酶活力,致使肝细胞结合胆红素能力下降,而致高未结合胆红素血症。
(2)窒息、缺氧、酸中毒:孕母有妊娠期高血压疾病、慢性心肾病、贫血等;或有胎位、胎盘、脐带异常;或为非自然分娩(胎吸、产钳助产)、产前用过镇静剂等,均可导致宫内窘迫或生后窒息,易并发羊水或胎粪吸入,加重缺氧和酸中毒。缺氧使肝酶活力受抑制。酸中毒可影响未结合胆红素与白蛋白的结合而加重黄疸。近年来有学者提出胆红素为氧自由基清除剂,缺氧时氧自由基增加,可消耗胆红素而使黄疸减轻或不引起高胆红素血症。
(3)低体温、低血糖、低蛋白血症:为早产儿或VL BW儿常易发生的并发症,体温不升、低血糖可影响肝酶活性,低蛋白血症可影响与胆红素的结合,而使黄疸加重。
(4)药物:某些药物如磺胺、水杨酸盐、维生素K3、吲哚美辛、毛花苷丙等与胆红素竞争和Y、Z蛋白的结合位点,噻唑类利尿药可使胆红素与白蛋白分离,均可使血胆红素增加。酚类清洁剂(phenolic detergents)能抑制葡萄糖醛酰转移酶的活性,有报告婴儿室用此类清洁剂消毒后使高胆红素血症发生率增加。
(5)先天性非溶血性高胆红素血症:如先天性葡萄糖醛酰转移酶缺乏即Criger‐Najjar综合征Ⅰ型、Ⅱ型和Gilbert综合征。
(6)家族性暂时性新生儿高胆红素血症:即Lucey‐Driscoll综合征。
(7)其他:甲状腺功能低下、脑垂体功能低下、先天愚型、幽门狹窄、肠梗阻常伴有血胆红素升高或黄疸延迟消退。肥厚性幽门狭窄伴有高胆红素血症者约占10%~25%,肝细胞UGT活性明显受抑;而无黄疸者则UGT未见影响,机制尚不清楚。约10%甲状腺低下新生儿有迁延性高未结合胆红素血症,由于甲状腺素缺乏,可能影响肝细胞UGT的发育,从而影响UGT的活性下降,使黄疸加重或迁延不退,可达数周或数月。十二指肠和空肠有狭窄或闭锁、巨结肠均可伴有高未结合性胆红素血症,手术后2~3天,TSB值很快下降到正常,推测系肠梗阻时未结合胆红素在肠道内再吸收增加。脑垂体功能低下时主要表现为迁延性高结合胆红素血症,但也可同时有未结合胆红素升高,发病机制不清楚。
3.胆红素排泄异常
肝细胞排泄功能障碍或胆管受阻,可发生胆汁淤积性黄疸,结合胆红素增高。如同时有肝细胞功能障碍,也可伴有未结合胆红素增高,而致混合性高胆红素血症。
(1)肝细胞对胆红素排泄功能障碍
1)新生儿肝炎综合征:多数由病毒引起,常见有乙型肝炎病毒、巨细胞病毒、风疹病毒、单纯疱疹病毒、肠道病毒、EB病毒等,多为宫内感染。细菌感染如B组溶血性链球菌、金黄色葡萄球菌,大肠埃希菌等引起的肝炎称中毒性肝炎。其他,如李斯特菌、梅毒螺旋体、钩端螺旋体、弓形虫等也可引起肝炎。
2)先天性代谢缺陷病:如α1‐抗胰蛋白酶缺乏症、半乳糖血症、果糖不耐受症、酪氨酸血症、糖原累积病Ⅳ型、脂质累积病(尼曼匹克病、戈谢病)。
3)先天性遗传性疾病:如脑肝肾综合征(Zell weger syndrome),家族性进行性肝内胆汁淤积症(Byler dis ease)、先天性非溶血性黄疸(结合胆红素增高型)即Du bin‐Johnson综合征、先天性纤维囊肿病等。
(2)胆管排泄胆红素障碍
1)先天性胆管闭锁:可发生在肝外(胆总管、肝胆管)或肝内胆管。
2)先天性胆总管囊肿。
3)胆汁黏稠综合征:可由于新生儿溶血病、新生儿肝炎、肝内小胆管发育不全和药物等原因引起,胆汁淤积在小胆管中。
4)其他:肝和胆道肿瘤、胆道周围淋巴结病等。
4.肠肝循环增加
如先天性肠道闭锁、幽门肥大、巨结肠、胎粪性肠梗阻、饥饿、喂养延迟、药物所致肠麻痹等均可使胎粪排出延迟,增加胆红素的回吸收。母乳喂养儿可能由于肠道内β‐葡萄糖苷酸酶(β‐glucuronidase)含量及活性增高,促使胆红素肠肝循环增加,导致高胆红素血症。
(一)生理性黄疸(physiological jaundice)
生理性黄疸是排除性诊断,其特点为:①一般情况良好;② 生后2~3天出现黄疸,4~5天达高峰,5~7天逐渐消退,足月儿最迟不超过2周;早产儿最长可延迟至3~4周;③每日血清胆红素升高<85μmol/L(5mg/dl);④血清总胆红素值未达到相应日龄及相应危险程度下的光疗干预标准(见图1)。
(二)病理性黄疸(pathologic jaundice)
病理性黄疸一般是由病理因素引起的胆红素水平异常增高,也有属于生理性黄疸的延续或加重的情况。病理性黄疸的特点:① 生后24小时内出现黄疸;②血清总胆红素值已达到相应日龄及相应危险程度下的光疗干预标准(见图1),或每日上升超过85μmol/L(5mg/dl);③黄疸持续时间长,足月儿>2周,早产儿>4周;④黄疸退而复现;⑤血清结合胆红素>34μmol/L(2mg/dl)。具备其中任何一项即可诊断为病理性黄疸。
病理性黄疸根据其发病原因分为三类。
1.胆红素生成过多
过多红细胞的破坏使胆红素增多。
(1)红细胞增多症:
静脉血红细胞>6×1012/L,血红蛋白>220g/L,血细胞比容>65%,常见于母-胎或胎-胎输血、宫内生长迟缓及孕母为糖尿病患者等情况。
(2)血管外溶血:
如严重的颅内出血、头颅血肿、肺出血等。
(3)同族免疫性溶血:
如ABO或Rh血型不合溶血病等。
(4)感染:
细菌、病毒、真菌等引起的重症感染皆可致溶血,以金黄色葡萄球菌、大肠埃希菌引起的败血症多见。
(5)肠肝循环增加:
先天性肠道闭锁、巨结肠、饥饿和喂养延迟等均可使肠肝循环增加,胆红素重吸收增加。
(6)母乳喂养与黄疸:
母乳喂养相关的黄疸(breast feeding-associated jaundice)常指母乳喂养的新生儿在生后1周内,由于母乳量少、热卡和液体摄入不足、排便延迟等,血清胆红素升高。约2/3母乳喂养的新生儿可出现此类黄疸,可通过增加母乳喂养量和频率而缓解,母乳不足时添加配方奶。
母乳性黄疸(breast milk jaundice)指母乳喂养的新生儿在生后3个月内仍有黄疸,表现为高未结合胆红素血症,通常为排除性诊断。黄疸出现于出生1周后,2周左右达高峰,然后逐渐下降。若继续母乳喂养,黄疸可延续4~12周消退。部分母亲母乳中的β-葡萄糖醛酸酐酶水平较高,可在婴儿肠道内降解结合胆红素,使胆红素再吸收增加,增加了肝脏处理胆红素的负担。母乳性黄疸一般不需治疗,停喂母乳24~48小时,黄疸可明显减轻;但对于胆红素水平较高者应密切观察或干预。
(7)红细胞酶缺陷:
葡萄糖-6-磷酸脱氢酶(G6PD)等缺陷可影响红细胞代谢,使红细胞膜脆性增加,变形能力减弱,滞留和被网状内皮系统破坏。
(8)红细胞形态异常:
如遗传性球形红细胞增多症、遗传性椭圆形细胞增多症等,红细胞膜结构异常,使红细胞破坏增加。
(9)血红蛋白病:
如地中海贫血等,血红蛋白肽链数量和质量缺陷引起溶血。
(10)其他:
维生素E缺乏和低锌血症等,使细胞膜结构改变,导致溶血。
2.肝脏胆红素代谢障碍
由于肝细胞摄取和结合胆红素的功能低下,血清未结合胆红素升高。
(1)缺氧和感染:
均可抑制肝脏UDPGT的活性。
(2)克纳(Crigler-Najjar)综合征:
先天性UDPGT缺乏。Ⅰ型属常染色体隐性遗传,酶完全缺乏,酶诱导剂治疗无效。患者很难存活,生后数年内需长期治疗,以降低血清胆红素和预防胆红素脑病;肝移植可以改善UDPGT酶活性。Ⅱ型属常染色体显性遗传,酶活性低下,发病率较Ⅰ型高;酶诱导剂如苯巴比妥治疗有效。
(3)吉尔伯特(Gilbert)综合征:
是一种良性高未结合胆红素血症,属常染色体显性遗传,由肝细胞摄取胆红素功能和肝脏UDPGT活性降低所致。其UDPGT活性降低的机制与基因突变致酶活力降低有关。在新生儿期常由于肝细胞结合胆红素功能低下而表现为高胆红素血症。
(4)Lucey-Driscoll综合征:
家族性暂时性黄疸。特点为该母亲所生的所有新生儿在生后48小时内表现为严重的高未结合胆红素血症,其原因为妊娠后期孕妇血清中存在一种葡萄糖醛酸转移酶抑制物,使新生儿肝脏UDPGT酶活性被抑制,新生儿早期黄疸重,2~3周自然消退。
(5)药物:
某些药物如磺胺、水杨酸盐、维生素K3、吲哚美辛、西地兰等可竞争Y、Z蛋白的结合位点。
(6)先天性甲状腺功能减退:
甲状腺功能减退时,肝脏UDPGT活性降低可持续数周至数月,还可以影响肝脏胆红素的摄取和转运。甲状腺素治疗后,黄疸常明显缓解。
(7)其他:
脑垂体功能低下和21-三体综合征(唐氏综合征)等常伴有血胆红素升高或生理性黄疸消退延迟。
3.胆汁排泄障碍
肝细胞排泄结合胆红素障碍或胆管受阻,可致高结合胆红素血症。
(1)新生儿肝炎:
多由病毒引起的宫内感染所致。常见的病原体有乙型肝炎病毒、巨细胞病毒等。
(2)先天性代谢性疾病和内分泌疾病:
α1-抗胰蛋白酶缺乏症、半乳糖血症、果糖不耐受症、糖原贮积病及脂质贮积病(尼曼-皮克病、戈谢病)、重症甲状腺疾病等可致肝细胞损害。
(3)杜宾-约翰逊(Dubin-Johnson)综合征:
先天性非溶血性黄疸-结合胆红素增高Ⅰ型,较少见,是由肝细胞分泌和排泄结合胆红素障碍所致,可出现未结合和结合胆红素增高,预后好。
(4)胆道闭锁:
由于先天性胆道闭锁或先天性胆总管囊肿,肝内或肝外胆管阻塞,结合胆红素排泄障碍。胆道闭锁的新生儿,黄疸可在2~4周出现,大便呈灰白色,血清结合胆红素显著增高。胆汁黏稠综合征是由于胆汁淤积在小胆管中,结合胆红素排泄障碍,也可见于严重的新生儿溶血病。胆汁淤积性黄疸的早期诊断和干预很重要。在生后60天内做引流手术效果较好,后期(生后3个月)胆汁性肝硬化的发生造成肝脏不可逆的损伤。引流手术无效者,肝移植是治疗选择。
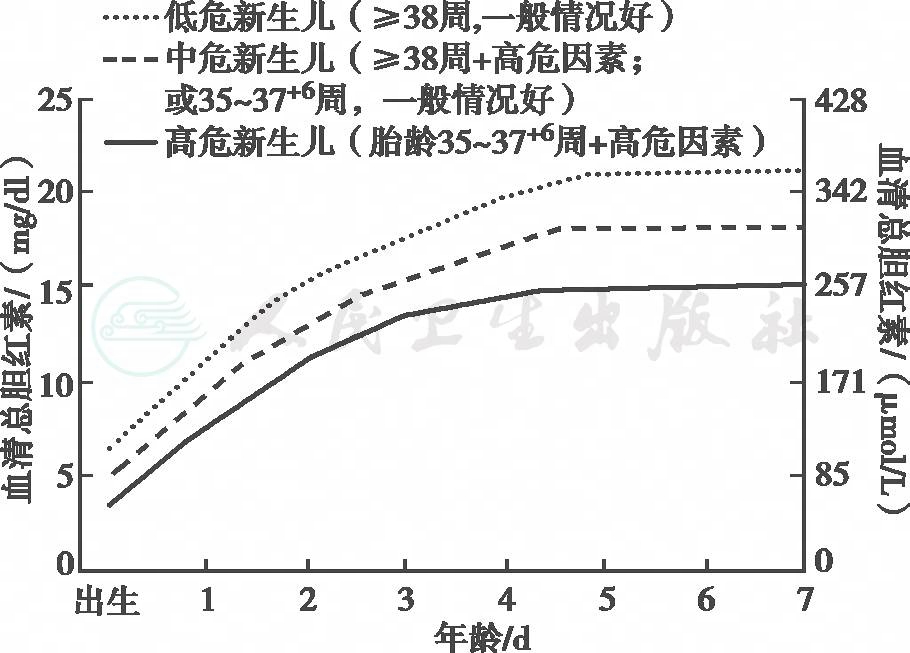
图1 >35周新生儿不同胎龄和生后小时龄的光疗标准
(一)生理性黄疸(physiological jaundice)
生理性黄疸是排除性诊断,其特点为:①一般情况良好;② 生后2~3天出现黄疸,4~5天达高峰,5~7天逐渐消退,足月儿最迟不超过2周;早产儿最长可延迟至3~4周;③每日血清胆红素升高<85μmol/L(5mg/dl);④血清总胆红素值未达到相应日龄及相应危险程度下的光疗干预标准(见图1)。
(二)病理性黄疸(pathologic jaundice)
病理性黄疸一般是由病理因素引起的胆红素水平异常增高,也有属于生理性黄疸的延续或加重的情况。病理性黄疸的特点:① 生后24小时内出现黄疸;②血清总胆红素值已达到相应日龄及相应危险程度下的光疗干预标准(见图1),或每日上升超过85μmol/L(5mg/dl);③黄疸持续时间长,足月儿>2周,早产儿>4周;④黄疸退而复现;⑤血清结合胆红素>34μmol/L(2mg/dl)。具备其中任何一项即可诊断为病理性黄疸。
病理性黄疸根据其发病原因分为三类。
1.胆红素生成过多
过多红细胞的破坏使胆红素增多。
(1)红细胞增多症:
静脉血红细胞>6×1012/L,血红蛋白>220g/L,血细胞比容>65%,常见于母-胎或胎-胎输血、宫内生长迟缓及孕母为糖尿病患者等情况。
(2)血管外溶血:
如严重的颅内出血、头颅血肿、肺出血等。
(3)同族免疫性溶血:
如ABO或Rh血型不合溶血病等。
(4)感染:
细菌、病毒、真菌等引起的重症感染皆可致溶血,以金黄色葡萄球菌、大肠埃希菌引起的败血症多见。
(5)肠肝循环增加:
先天性肠道闭锁、巨结肠、饥饿和喂养延迟等均可使肠肝循环增加,胆红素重吸收增加。
(6)母乳喂养与黄疸:
母乳喂养相关的黄疸(breast feeding-associated jaundice)常指母乳喂养的新生儿在生后1周内,由于母乳量少、热卡和液体摄入不足、排便延迟等,血清胆红素升高。约2/3母乳喂养的新生儿可出现此类黄疸,可通过增加母乳喂养量和频率而缓解,母乳不足时添加配方奶。
母乳性黄疸(breast milk jaundice)指母乳喂养的新生儿在生后3个月内仍有黄疸,表现为高未结合胆红素血症,通常为排除性诊断。黄疸出现于出生1周后,2周左右达高峰,然后逐渐下降。若继续母乳喂养,黄疸可延续4~12周消退。部分母亲母乳中的β-葡萄糖醛酸酐酶水平较高,可在婴儿肠道内降解结合胆红素,使胆红素再吸收增加,增加了肝脏处理胆红素的负担。母乳性黄疸一般不需治疗,停喂母乳24~48小时,黄疸可明显减轻;但对于胆红素水平较高者应密切观察或干预。
(7)红细胞酶缺陷:
葡萄糖-6-磷酸脱氢酶(G6PD)等缺陷可影响红细胞代谢,使红细胞膜脆性增加,变形能力减弱,滞留和被网状内皮系统破坏。
(8)红细胞形态异常:
如遗传性球形红细胞增多症、遗传性椭圆形细胞增多症等,红细胞膜结构异常,使红细胞破坏增加。
(9)血红蛋白病:
如地中海贫血等,血红蛋白肽链数量和质量缺陷引起溶血。
(10)其他:
维生素E缺乏和低锌血症等,使细胞膜结构改变,导致溶血。
2.肝脏胆红素代谢障碍
由于肝细胞摄取和结合胆红素的功能低下,血清未结合胆红素升高。
(1)缺氧和感染:
均可抑制肝脏UDPGT的活性。
(2)克纳(Crigler-Najjar)综合征:
先天性UDPGT缺乏。Ⅰ型属常染色体隐性遗传,酶完全缺乏,酶诱导剂治疗无效。患者很难存活,生后数年内需长期治疗,以降低血清胆红素和预防胆红素脑病;肝移植可以改善UDPGT酶活性。Ⅱ型属常染色体显性遗传,酶活性低下,发病率较Ⅰ型高;酶诱导剂如苯巴比妥治疗有效。
(3)吉尔伯特(Gilbert)综合征:
是一种良性高未结合胆红素血症,属常染色体显性遗传,由肝细胞摄取胆红素功能和肝脏UDPGT活性降低所致。其UDPGT活性降低的机制与基因突变致酶活力降低有关。在新生儿期常由于肝细胞结合胆红素功能低下而表现为高胆红素血症。
(4)Lucey-Driscoll综合征:
家族性暂时性黄疸。特点为该母亲所生的所有新生儿在生后48小时内表现为严重的高未结合胆红素血症,其原因为妊娠后期孕妇血清中存在一种葡萄糖醛酸转移酶抑制物,使新生儿肝脏UDPGT酶活性被抑制,新生儿早期黄疸重,2~3周自然消退。
(5)药物:
某些药物如磺胺、水杨酸盐、维生素K3、吲哚美辛、西地兰等可竞争Y、Z蛋白的结合位点。
(6)先天性甲状腺功能减退:
甲状腺功能减退时,肝脏UDPGT活性降低可持续数周至数月,还可以影响肝脏胆红素的摄取和转运。甲状腺素治疗后,黄疸常明显缓解。
(7)其他:
脑垂体功能低下和21-三体综合征(唐氏综合征)等常伴有血胆红素升高或生理性黄疸消退延迟。
3.胆汁排泄障碍
肝细胞排泄结合胆红素障碍或胆管受阻,可致高结合胆红素血症。
(1)新生儿肝炎:
多由病毒引起的宫内感染所致。常见的病原体有乙型肝炎病毒、巨细胞病毒等。
(2)先天性代谢性疾病和内分泌疾病:
α1-抗胰蛋白酶缺乏症、半乳糖血症、果糖不耐受症、糖原贮积病及脂质贮积病(尼曼-皮克病、戈谢病)、重症甲状腺疾病等可致肝细胞损害。
(3)杜宾-约翰逊(Dubin-Johnson)综合征:
先天性非溶血性黄疸-结合胆红素增高Ⅰ型,较少见,是由肝细胞分泌和排泄结合胆红素障碍所致,可出现未结合和结合胆红素增高,预后好。
(4)胆道闭锁:
由于先天性胆道闭锁或先天性胆总管囊肿,肝内或肝外胆管阻塞,结合胆红素排泄障碍。胆道闭锁的新生儿,黄疸可在2~4周出现,大便呈灰白色,血清结合胆红素显著增高。胆汁黏稠综合征是由于胆汁淤积在小胆管中,结合胆红素排泄障碍,也可见于严重的新生儿溶血病。胆汁淤积性黄疸的早期诊断和干预很重要。在生后60天内做引流手术效果较好,后期(生后3个月)胆汁性肝硬化的发生造成肝脏不可逆的损伤。引流手术无效者,肝移植是治疗选择。

图1 >35周新生儿不同胎龄和生后小时龄的光疗标准
1.测总胆红素、间接和直接胆红素。
2.直接胆红素增高为主的应查肝功、腹部B超等。
3.怀疑新生儿溶血症者做母子交叉试验。
4.感染性:疑为败血症做血培养;疑宫内感染做TORCH特异性检查;考虑肝炎做有关血清学检查,如HBsAg、抗-HCV等。
5.先天性代谢缺陷:怀疑甲低功做甲功检查;怀疑α1-抗胰蛋白酶缺乏,可做蛋白电泳,如α1球蛋白定量<2g/L可初步诊断;半乳糖血症测尿及血中乳糖含量。
1.测总胆红素、间接和直接胆红素。
2.直接胆红素增高为主的应查肝功、腹部B超等。
3.怀疑新生儿溶血症者做母子交叉试验。
4.感染性:疑为败血症做血培养;疑宫内感染做TORCH特异性检查;考虑肝炎做有关血清学检查,如HBsAg、抗-HCV等。
5.先天性代谢缺陷:怀疑甲低功做甲功检查;怀疑α1-抗胰蛋白酶缺乏,可做蛋白电泳,如α1球蛋白定量<2g/L可初步诊断;半乳糖血症测尿及血中乳糖含量。
采取措施降低血清胆红素,以防止胆红素脑病的发生。可采用光疗、换血、输注白蛋白及其他药物治疗。同时要针对不同的病因进行治疗。
采取措施降低血清胆红素,以防止胆红素脑病的发生。可采用光疗、换血、输注白蛋白及其他药物治疗。同时要针对不同的病因进行治疗。
2004年美国儿科学会对≥35周重症高胆红素血症的高危因素分析,针对高危因素进行预防(表1)。
表1不同出生时龄的足月新生儿黄疸干预推荐标准
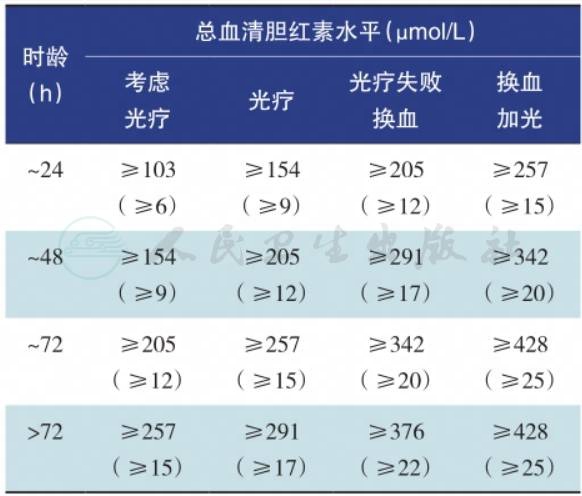
注:括号内数值为mg/dl值,1mg/dl=17.1µmol/L
其发生的高危因素包括头颅血肿、小胎龄、不充分的母乳喂养(尤其伴体重下降8%~10%者)、免疫性溶血或者贫血。此外,小胎龄、溶血、脓毒症、低出生体重均与黄疸发展呈正相关。表2是黄疸高危因素评分。
表2新生儿高胆红素血症高危评分
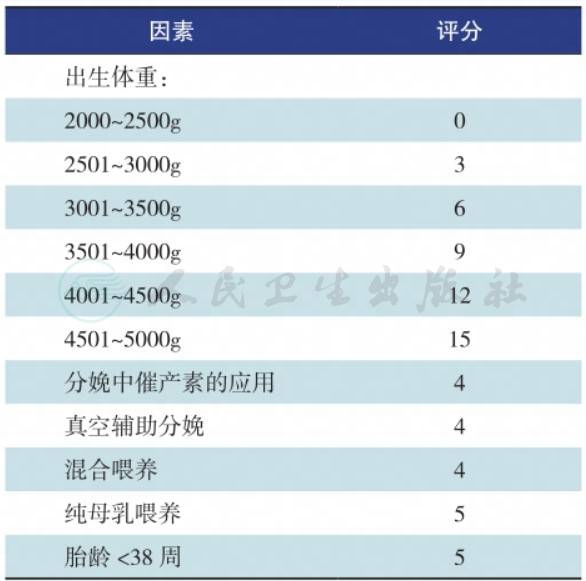
黄疸的高危因素包括:纯母乳喂养、家族的既往黄疸史、外伤、头颅血肿、种族、母亲怀孕年龄(>25岁),男性、G-6-PD缺乏、胎龄<38周。
对于早产儿,其黄疸指数有所不同,应该按不同胎龄、不同出生体重进行处理。2006年,Maisels推荐“高胆红素血症”适用大于第95百分位的小时-胆红素值,总胆红素值>342μmol/ L(20mg/dl)为 重 度 高 胆 红 素 血 症,>428μmol/ L(25mg/dl)或513μmol/L(30mg/dl)为极重度高胆红素血症;342μmol/L(20mg/dl)成为一条红线、一个尽量不要超过的指标,但是对于足月新生儿中总胆红素大于342μmol/L会不会发生急性胆红素脑病问题,目前看法不一致。美国2004年方案发表的光疗小时列线图与换血小时列线图,一小时胆红素列线图为基础,将风险管理与干预标准结合在一起,制定不同风险程度时的光疗换血标准,更为合适。
2004年美国儿科学会对≥35周重症高胆红素血症的高危因素分析,针对高危因素进行预防(表1)。
表1不同出生时龄的足月新生儿黄疸干预推荐标准

注:括号内数值为mg/dl值,1mg/dl=17.1µmol/L
其发生的高危因素包括头颅血肿、小胎龄、不充分的母乳喂养(尤其伴体重下降8%~10%者)、免疫性溶血或者贫血。此外,小胎龄、溶血、脓毒症、低出生体重均与黄疸发展呈正相关。表2是黄疸高危因素评分。
表2新生儿高胆红素血症高危评分

黄疸的高危因素包括:纯母乳喂养、家族的既往黄疸史、外伤、头颅血肿、种族、母亲怀孕年龄(>25岁),男性、G-6-PD缺乏、胎龄<38周。
对于早产儿,其黄疸指数有所不同,应该按不同胎龄、不同出生体重进行处理。2006年,Maisels推荐“高胆红素血症”适用大于第95百分位的小时-胆红素值,总胆红素值>342μmol/ L(20mg/dl)为 重 度 高 胆 红 素 血 症,>428μmol/ L(25mg/dl)或513μmol/L(30mg/dl)为极重度高胆红素血症;342μmol/L(20mg/dl)成为一条红线、一个尽量不要超过的指标,但是对于足月新生儿中总胆红素大于342μmol/L会不会发生急性胆红素脑病问题,目前看法不一致。美国2004年方案发表的光疗小时列线图与换血小时列线图,一小时胆红素列线图为基础,将风险管理与干预标准结合在一起,制定不同风险程度时的光疗换血标准,更为合适。













