英文名称 :granuloma fungoides
中文别名 :蕈样霉菌病
蕈样肉芽肿曾称为蕈样霉菌病(mycosis fungoides),属于皮肤T细胞淋巴瘤的一种,是原发性皮肤T细胞淋巴瘤中最常见的类型,占所有皮肤淋巴瘤的54%。其特征是经过斑片期、斑块期,最后发展为肿瘤期,或其他具有相似临床经过的临床病理变异型。
本病和霉菌无关,病理组织中有一种特殊细胞被误认为霉菌细胞,因而有过蕈样霉菌病一错误病名。本病常有类似多种皮肤病的皮疹,逐渐发展,有时缓解,后来经浸润期而达肿瘤阶段。内脏也可发生损害。
本病和霍奇金病等并发症被列入淋巴瘤。蕈前期组织有多种炎细胞浸润而被认为防御性免疫反应,斑块期尤其肿瘤期有蕈样肉芽肿细胞而被认为瘤细胞,是由T淋巴细胞变成,一般认为本病先是免疫性疾病,以后发展成淋巴瘤。蕈样肉芽肿细胞是慢性免疫刺激的结果或T细胞的异常克隆,已证实有单克隆T细胞受体基因重排。
在蕈前期中,患者有湿疹、银屑病或玫瑰糠疹状等非特征性皮疹时,组织病理变化和这些疾病相符,真皮内有淋巴细胞浸润等改变。在浸润中有不少的组织细胞时,尤其有不典型的单核细胞时,要怀疑蕈样肉芽肿。
在发生浸润性斑块的阶段,真皮内有多形态的浸润。表皮发生细胞间及细胞内水肿,棘细胞层肥厚,可有角化不全,但最有病理性特征的是Pautrier微脓肿,是由一些单一核细胞在表皮内聚集而成的灶性小脓肿。这些单一核细胞有大量的透明细胞质及小而色深的细胞核,多半出现于表皮棘细胞层,Pautrier微脓肿也可含有不典型单核细胞或由这些细胞构成。
在浸润性损害的真皮浅层,有多种形态的细胞,包括中性粒细胞、淋巴细胞、嗜酸性粒细胞、浆细胞、组织细胞、内皮细胞、成纤维细胞及不典型单核细胞。这些细胞浸润弥漫而边界清楚,多半在血管、毛囊皮脂腺、汗腺及立毛肌附近,真皮深部则有成片的多种形态细胞,在浸润细胞,嗜酸性细胞经常存在,组织细胞的细胞核大小及形态不定,有的凝缩,有的裂成碎粒;内皮细胞可以聚集成群,成为内皮细胞型巨细胞。有的单核细胞不典型,细胞较大,有一个染色较深及形状不规则的细胞核,而细胞质少,有的可见有丝核分裂,这种细胞称为蕈样肉芽肿细胞,以前误认为霉菌细胞而称为“霉菌病细胞”(mycosis cell),这种细胞不仅存在于真皮内,也可个别地存在于表皮内或出现于Pautrier微脓肿内。
在肿瘤阶段,浸润很浓密,范围也广泛,可由表皮伸展到皮下组织内并可发生溃疡,在多种形态的细胞浸润中,有很多蕈样肉芽肿细胞及巨大而未成熟的单核细胞,很像网状细胞肉瘤,也可能是正在过渡到网状细胞肉瘤的瘤细胞。此时,瘤细胞多而淋巴细胞等炎性浸润少,或全是瘤细胞,丝状核分裂很显著,有的细胞核碎裂或发生颗粒变性,某些患者的蕈样肉芽肿细胞很大,可以是多核的细胞和霍奇金病的R-S细胞相似,都是转变了的T淋巴细胞(图1~图4)。
蕈样肉芽肿的免疫表型为 CD2+、CD3+、CD4+(图5)、CD5+、CD45RO+、CD8-、CD20-、CD30-。

图1 蕈样肉芽肿组织病理红斑期
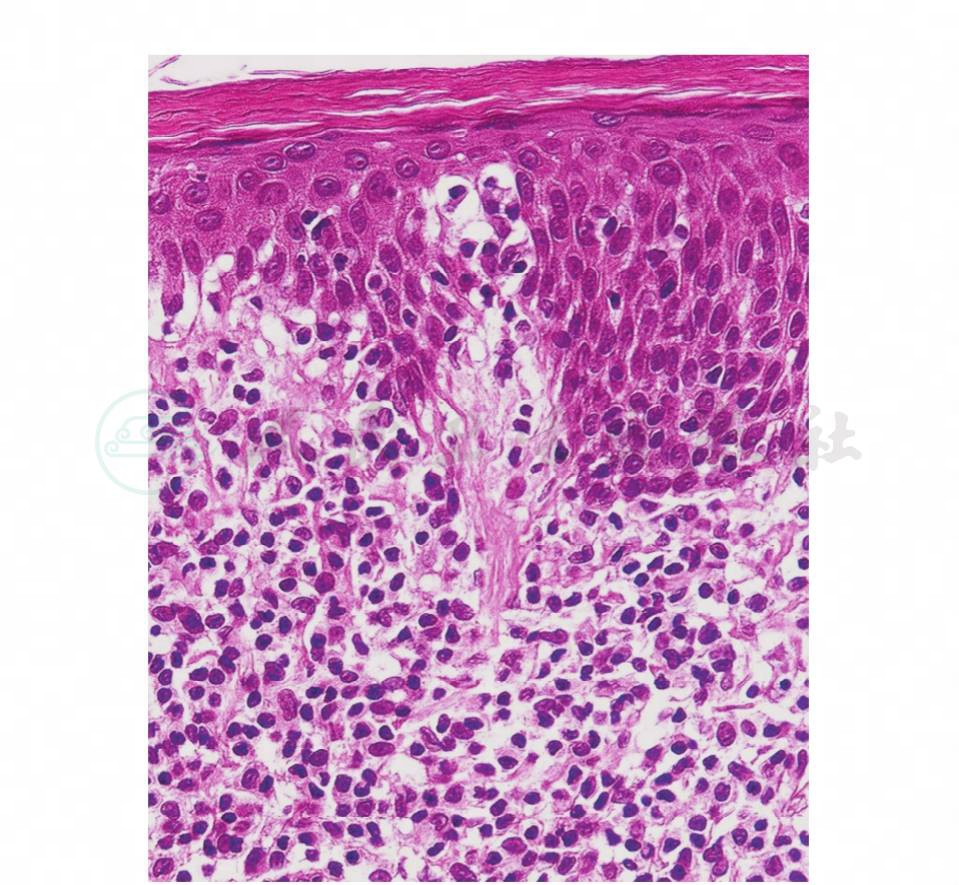
图2 蕈样肉芽肿组织病理斑块期

图3 蕈样肉芽肿组织病理肿瘤期
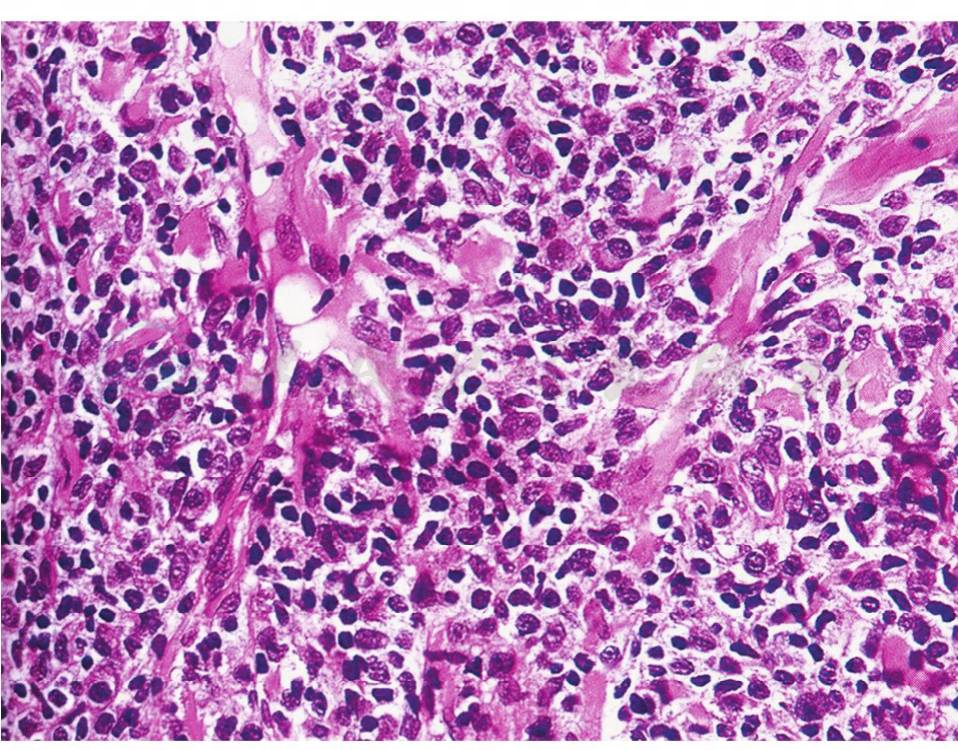
图4 蕈样肉芽肿组织病理异形淋巴细胞
(引自Phillip H Mckee Eduardo Calonje Scott R Granter pathology of the skin)
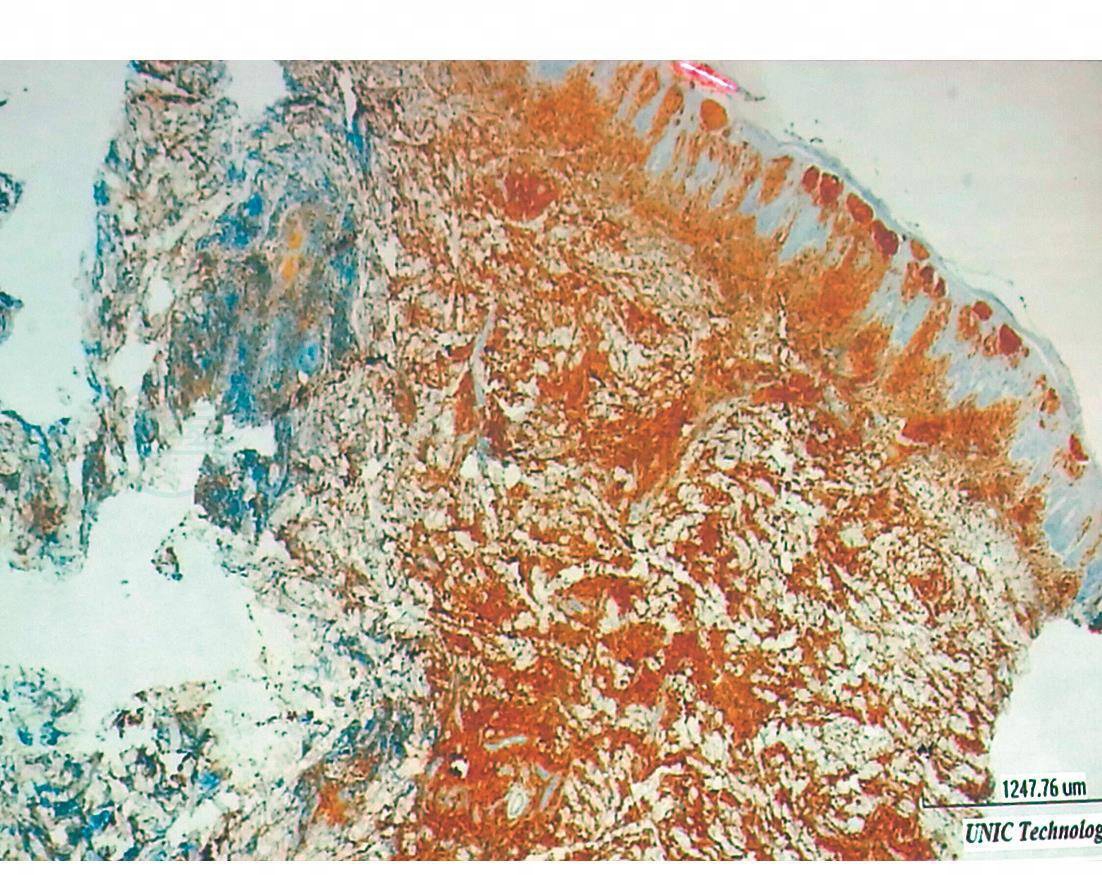
图5 蕈样肉芽肿免疫组化CD4+
(天津市中医药研究院附属医院病理科提供)
蕈样肉芽肿有多种疗法,包括光化学疗法(PUVA)、化学疗法、糖皮质激素类药物的应用、局部治疗及放射疗法。方洪元教授曾用电子束(electron beam)治疗较晚期患者,使皮损消退或完全缓解数月之久,尤其适用于其他疗法无效者。
1.蕈前期
早期患者只有瘙痒症或湿疹等症状,可按症状治疗,如内服抗组胺药或镇静剂以使痒觉减轻并可安眠,糖皮质激素类制剂可供局部应用,但停药后容易复发。紫外线特别是光化学疗法,可以应用,皮损消退后可每隔一周施行光化学疗法一次以免迅速复发。有红皮症或皮肤症状较重时可酌服泼尼松或肌内注射曲安西龙等糖皮质激素类。
有难愈的局限性红斑或湿疹时可用小量X线照射,每次50~100r,每1~2周照射一次,皮损较浅及范围较广时用境界放射线治疗较为安全。
2.浸润期
光化学疗法也可应用于浸润性斑块,和银屑病的PUVA疗法相同。斑块消失后可每隔1周施行一次以维持疗效。
高浓度糖皮质激素制剂或倍他米松之类的激素混悬剂注射入皮损内可有更好的疗效。
有人用每50ml含10mg的氮芥溶液涂搽斑块,临用时配成溶液后用棉棒涂搽多次,涂搽处保持潮湿,15分钟后任其自然干燥,3小时后用肥皂及清水洗净,如此连用4日,涂搽处有暂时性红斑及刺痒,经2~4周后皮损消退。
5%氟尿嘧啶(5-FU)软膏常被应用,斑块发炎后便易消退。
X线可在60~120kV下照射400~500r,皮损较轻时可照射100~200r,每3周照射一次,开始照射时最好用较小照射量。
3.肿瘤期
曲安西龙或其他皮类固醇激素类混悬液注射入结节或肿块内可以促使消退。泼尼松之类内用虽可有效,但长期大量应用将引起不良反应,停药后往往迅速复发。
晚期病例特别是内脏已有损害时,可应用烷化剂等化学疗法。细胞毒药物包括多种烷化剂及抗代谢剂等,如环磷酰胺、甲氨蝶呤、氮芥类以及多柔比星或博来霉素等可以使用,但疗效不定,应用时要注意白细胞减少等不良反应。在这类药物中,环磷酰胺较常应用,开始量为40~50mg/(kg•d),以后改为10~20mg/(kg•d),维持量为1~3mg/(kg•d)。甲氨蝶呤也常应用,每周可肌内注射50mg一次,约20%的患者可以缓解数月。
X线的照射可使肿瘤消退,照射量根据肿瘤的大小而定,一般为每次照射100~200r,每周1~3次,共照射800~1 200r。X线常只暂时有效,以后可复发,照射过量可引起不良后果,肿瘤吸收太快可引起全身性反应。













