英文名称 :paraneoplastic pemphigus
副肿瘤性天疱疮(paraneoplastic pemphigus,PNP)是天疱疮的一种亚型,与寻常型和落叶型天疱疮有显著的差别。由Anhah在1990年首次提出,1999年朱学骏在国内首先报道,随后国内外相继有多例报道。PNP是累及多系统的与肿瘤伴发的一种自身免疫综合征。其特征为黏膜糜烂和多形性皮损。目前治疗主要针对伴发的肿瘤和自身免疫反应,由于病情复杂,治疗反应差,患者常死于合并症,包括肺受累所致的呼吸衰竭。
PNP可伴发各类肿瘤,其主要由抗桥粒芯蛋白(Dsg)和斑蛋白引起的自身免疫反应,斑蛋白家族中周斑蛋白和包斑蛋白的L亚区是PNP患者血清识别的主要抗原,患者能产生抗多种抗原的特异性自身抗体。PNP的循环抗体结合于桥粒和半桥粒斑蛋白家族成员,包括桥粒斑蛋白Ⅰ(250kDa)和Ⅱ(210kDa)、半桥粒的主要斑块蛋白 BPAg1(230kDa)、包斑蛋白(210kDa)、周斑蛋白(190kDa)等。患者出现针对包斑蛋白和周斑蛋白(均为角质包膜成分)的抗体是PNP的特异性表现。Dsg1、Dsg3和网格蛋白抗体在诱发角质形成细胞黏附丧失和水疱形成中发挥作用,通过ELISA法常可发现Dsg3和Dsg1抗体,也可用于检测抗包斑蛋白和抗周斑蛋白自身抗体。PNP的病理过程不仅涉及体液免疫,还涉及细胞介导的细胞毒作用。
PNP的发病可能与以下机制有关(图1):①细胞因子学说,提出PNP患者的肿瘤可以导致细胞因子失调,从而引发对经典天疱疮抗原如Dsg1或Dsg3的自身免疫反应,随后继发对棘层松解过程中暴露的表皮细胞浆内桥斑蛋白(斑素家族)的自身免疫反应。细胞因子分泌紊乱刺激B淋巴细胞分泌增殖及产生免疫球蛋白。有报道IL-6和IFN-α与PNP有关。②表位扩散学说,认为初次免疫应答或炎性过程导致组织损伤,使一些隐蔽抗原暴露于免疫系统,从而激发继发性免疫应答。③交叉反应学说,目前认为副肿瘤天疱疮是肿瘤引起的免疫系统失调,而导致自身抗体或宿主抗肿瘤反应产生的抗体与自身抗原发生了交叉反应。患者体内产生针对抗肿瘤组织抗原的抗体,该抗体与皮肤中的抗原交叉反应。④细胞免疫学说,认为细胞介导的免疫反应参与PNP病理生理过程,包括细胞毒性T淋巴细胞,自然杀伤细胞和巨噬细胞的活化和作用。有学者认为这种细胞毒反应可由抗肿瘤免疫应答所启动,CD4+T淋巴细胞及自然杀伤性细胞共同参与,通过直接细胞毒反应和抗体依赖细胞毒作用介导靶细胞损伤。PNP中表皮细胞凋亡与亲表皮细胞毒性T淋巴细胞浸润有关。活化的细胞毒性T淋巴细胞可产生干扰素γ、肿瘤坏死因子α,其中干扰素γ可刺激培养的角质形成细胞表达Fas基因,可直接介导细胞凋亡。而肿瘤坏死因子α与多种细胞凋亡有关。
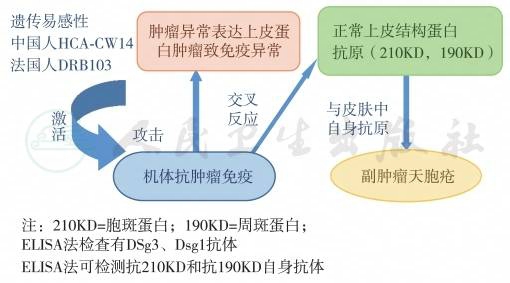
图1副肿瘤性天疱疮(PNP)
发病机制:患者体内产生抗肿瘤抗体,该抗体与皮肤Dsg3、Dsg1等靶抗原交叉反应。
引自:现代皮肤科学.第1版.ISBN:978-7-117-31724-5.主编:
首先切除肿瘤。参照寻常型天疱疮治疗原则。副肿瘤天疱疮可选用糖皮质激素、免疫抑制剂、吗替麦考酚酯、抗CD20单克隆抗体、他克莫司等(表2)。
良性或包裹性肿瘤应行手术治疗,肿瘤切除后1年内病变明显改善或完全消退。对伴有良性肿瘤的PNP患者,如良性胸腺瘤或Castleman肿瘤,肿瘤切除前,对糖皮质激素和免疫抑制剂等治疗反应较差。肿瘤切除后,泼尼松治疗皮损迅速好转。若不及早切除肿瘤,后期可出现严重的梗阻性细支气管炎,大多数患者在短期内死亡,因此,在确定了肿瘤的部位、大小和性质后,应立即作手术切除的准备。但有少数病例在肿瘤切除后仍迁延。
表2副肿瘤性天疱疮(PNP)的临床治疗

引自:现代皮肤科学.第1版.ISBN:978-7-117-31724-5.主编:
伴有恶性肿瘤的患者若不宜手术切除,则可采用化疗或放疗,尚无有效的治疗方法,口服泼尼松[1mg/(kg·d)]仅能部分地改善症状;皮损见效较快,但口炎一般用任何治疗均无效。环磷酰胺、硫唑嘌呤、环孢素、氨苯砜、金盐和血浆置换法均已试用,并无可靠疗效,仅环孢素对少数慢性淋巴细胞性白血病患者有一定疗效。
IVIG作用于B细胞抗体,可以减少患者循环自身抗体。
血浆置换法:能够清除患者血浆中肿瘤细胞产生的自身抗体而改善病情。
生物制剂:利妥昔单抗作用于B细胞自身抗体和潜在的恶性肿瘤,治疗前景较好,特别是滤泡性非霍奇金淋巴瘤。
局部治疗:选用糖皮质激素、他克莫司软膏或0.03%溶液漱口。













