英文名称 :cuataneous lupus erythematosus
皮肤型红斑狼疮可分为慢性皮肤型红斑狼疮(chonic cuataneous lupus erythematosus,CCLE)、亚急性皮肤型红斑狼疮(subacute cuataneous lupus erythematosus,SCLE)、急性皮肤型红斑狼疮(acute cutaneous lupus erythematosus,ACLE)。
多数患者是20~40岁的妇女,男女之比约为1∶2。HLA-B7的频率较高,有的有家族史,
一般认为本病是和基因有关的自身免疫性疾病,某些细胞成分如细胞核内DNA及浆细胞内RNA等可成为自身抗原而引起自身免疫反应。家族发病与否似乎因本人的免疫自控系统是否稳定而定。
某些因素能诱发本病。有的患者先有结核菌、链球菌或某种病毒感染,或是体内先有某种感染病灶。有的在强烈日晒后发生本病,或是日晒后皮损明显加重或复发。有的有精神刺激、妊娠、血液循环或营养不良,有的先有虫咬、受寒或环境温度突然变化等外界刺激。这些包括情绪、外伤、日晒、药物、感染、受寒或妊娠等,这些体内外刺激可能干扰体内免疫机制而促使本病发生。但是,约1/3患者“自然”发生本病而无任何可寻的诱因。
日光与LE有明确相关性,日光中的紫外线(UV)可诱发或加重CLE患者的皮损,导致CLE持久性异常。光反应的因素主要包括UV介导的细胞凋亡、细胞因子与趋化因子、诱导性一氧化氮合酶(iNOS)及细胞黏附分子等。
DLE病理可见表皮角化过度,无或轻微角化不全,毛囊口扩张,有角质栓,颗粒层增厚,棘层萎缩,表皮突变平,基底细胞液化变性,有时可见基膜增厚,表皮下层或真皮浅层可见胶样小体,真皮血管和皮肤附属器周围较致密的灶状淋巴细胞浸润(图1)。
SCLE组织病理和DLE相似,可表现为基底细胞液化变性。真皮血管及皮肤附属器周围可见淋巴细胞和单核细胞浸润,但炎性浸润较DLE部位浅而轻。无明显的角化过度、毛囊角栓。
肿胀型红斑狼疮主要变化是真皮明显的淋巴细胞浸润和黏蛋白沉积。冻疮样狼疮则在真表皮交界处可见空泡形成,真皮血管和毛囊皮脂腺周围大量淋巴细胞浸润。
深部红斑狼疮的表皮正常或基底层发生液化变性,毛囊可有角质栓。真皮深部及皮下组织浸润而有淋巴细胞、浆细胞及组织细胞,血管壁及胶原纤维发生纤维蛋白样变性或有渐进性坏死,也可发生黏蛋白样变性及钙盐沉着。血管壁可有炎性浸润,血管壁增厚及管腔变窄而有血管炎性表现。增宽的皮下脂肪间隔中可见密集的慢性炎症细胞浸润,主要为淋巴细胞团块和少量浆细胞。
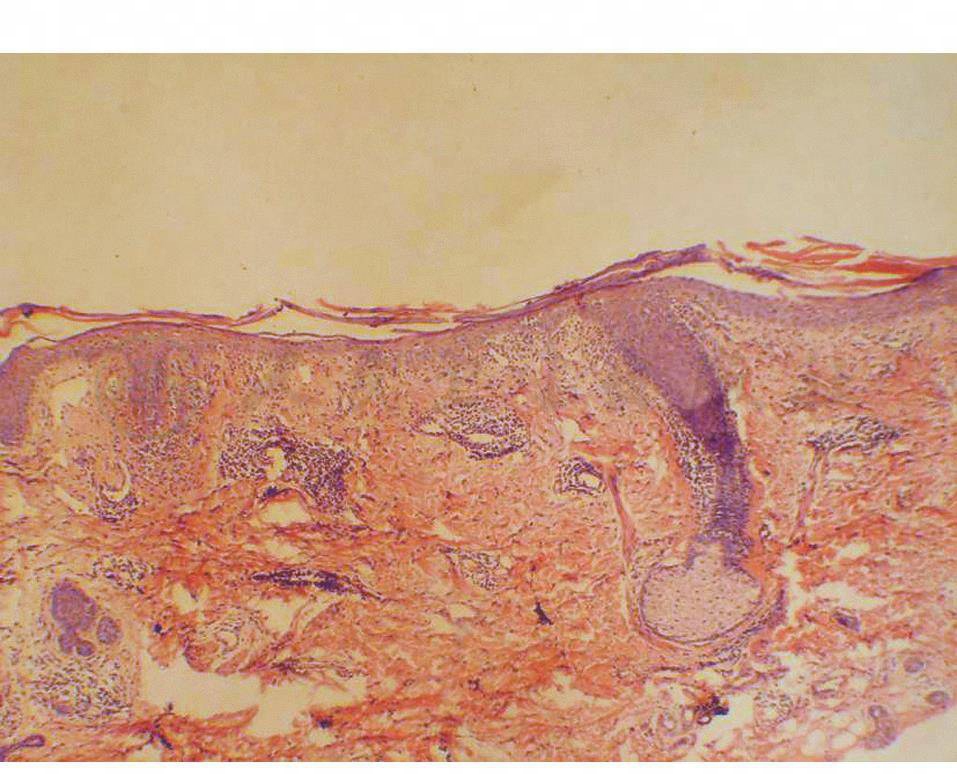
图1 盘状红斑狼疮组织病理
CCLE患者大多正常,其中4%~20%的患者ANA可以低度阳性;1%~3%的患者抗SSA阳性;<5%的患者抗dsDNA阳性。血液检查少数可有贫血、白细胞下降、血小板减少红细胞沉降率增快等。尿液检查很少异常。
SCLE患者70%~90%抗SSA、SSB抗体阳性;90%以上ANA阳性。少数可出现白细胞减少、红细胞沉降率加快和蛋白尿。
ACLE患者80%以上患者抗核抗体(ANA)阳性,抗 Sm 抗体、抗双链(ds)DNA、抗 Ro/SSA 和抗La/SSB抗体也可以阳性。还可有白细胞减少、贫血、血小板减少、红细胞沉降率加快、蛋白尿和血尿等。
(一)避光
必须告知患者UV与其疾病之间的关系,并为其提供详细的日常光防护法。患者应避免夏日正午的阳光,避免到阳光充裕地区旅游和户外工作。此外,UVA可穿透玻璃,长期驾车也可能导致皮损发生,这主要取决于照射时间、玻璃颜色、有无涂层保护。甚至复印机及室内荧光灯辐射出的UVA都可能会产生剂量累积,加重疾病。极度光敏感的LE患者可使用光防护衣。持续性光防护还包括使用具有高效UVA和UVB滤过作用的遮光剂。物理性遮光剂如二氧化钛、氧化锌、滑石粉、白陶土、膨润土、二氧化硅或云母等。
(二)局部治疗
1.糖皮质激素
局部外用糖皮质激素能有效减轻各型CLE的炎症反应,但长期应用可以导致皮肤萎缩、毛细血管扩张及激素诱导酒渣鼻样皮炎,故应尽量选用低浓度及缩短应用时间来减轻副作用。面部选用弱、中效糖皮质激素,如2.5%氢化可的松,躯干及手臂选用中效糖皮质激素,如曲安西龙、倍他米松,手足及疣状皮损选用强效糖皮质激素,如氯倍他索。每日外涂2~3次,每日累积用量不超过60g的强效糖皮质激素的外用制剂或相当剂量。对于难治性局限性CCLE,应用2.5~10mg/ml曲安西龙溶液皮损内注射可取得良好效果,操作应仔细,避免继发皮下组织萎缩。
2.钙调神经磷酸酶抑制剂
他克莫司和吡美莫司的应用避免了糖皮质激素外用的副作用。主要的不良反应为可耐受的局部红斑和瘙痒,对系统无明显的不良反应。
3.物理治疗
脉冲染料激光和氩激光可选择性地热解消融扩张的毛细血管,减轻体液外渗水肿,使病变组织消失。注意可能出现的不良反应,如暂时性色素沉着和轻微瘢痕,远期疗效仍待进一步确认。
(三)系统治疗
1.抗疟药 抗疟药是系统治疗所有CLE亚型的第一线用药,尤其对盘状红斑狼疮、肿胀性红斑狼疮和亚急性皮肤型红斑狼疮的有效率可达80%以上。羟氯喹、氯喹和米帕林是目前最常用的三种。羟氯喹(最大用量为每天6.5mg/kg)持续用药2个月后无效可换用氯喹(最大用量为每天4mg/kg),两药均可与奎宁(常规用量为每天100mg)联用,并能加强疗效。抗疟药应维持数月至数年,病情好转后可逐渐减量,每6个月减量100mg直至停药。但有部分病例停药6个月可复发,所以需重复间断治疗,疗效与初治时无明显差异。长期应用时须注意对视网膜的有害作用,应定期进行眼科检查。
2.氨苯砜 对大疱型红斑狼疮疗效较好,还可作为DLE和SCLE的替代药物。起始剂量为每天100mg,1个月后改为每天50mg维持,疗程在3个月左右。
3.沙利度胺 治疗复发或难治性CLE的最有效药物之一。抗疟药、糖皮质激素、甲氨蝶呤等免疫抑制剂常规治疗无效的CLE,使用沙利度胺治疗效果良好,且疗效与剂量无明显相关。但部分患者在停药1周后复发。外周神经炎是常见不良反应,发生时间多在起始治疗后1年,与治疗起始剂量、累加剂量及疗程无明显相关,停药后50%的外周神经炎患者可恢复。近年国外治疗经验显示小剂量(<25~50mg/d)长疗程(>6个月)用药,既能充分发挥沙利度胺的疗效又可减轻其毒副作用。
4.羟氯喹或上述其他药物无效时,尤其皮损播散而严重时可在短期内口服泼尼松以控制病情,必要时可改用或并用环磷酰胺50~100mg/d或其他免疫抑制剂。
5.避光和每日使用遮光剂的LE患者其羟维生素D水平明显低于非避光者,推荐避光者和使用遮光剂的患者每天补充维生素D3至少400IU;对伴有肾损害的患者,建议随访肾脏科医师。系统应用糖皮质激素的患者尤其需要补充维生素D3,以防止骨质疏松。













