英文名称 :medulloblastoma
髓母细胞瘤(medulloblastoma)由Bailey与Cushing于1925年首先报道,是婴幼儿和儿童最常见的颅内恶性肿瘤。以往认为起源于原始胚胎细胞的残余,多发生于小脑蚓部或后髓帆。近来研究认为髓母细胞瘤由原始神经干细胞(stem cell)演化而成,此类细胞有向神经元及神经胶质细胞等多种细胞分化的潜能,属原始神经外胚叶肿瘤(PNET),为一种神经母细胞瘤,其位于颅后窝者又专称为髓母细胞瘤。颅后窝中线处的髓母细胞瘤来源于后髓帆向外颗粒层分化的胚胎细胞,而偏于一侧生长的髓母细胞瘤则发生于小脑皮质的胚胎颗粒层,此层细胞在正常情况下于出生后1年内消失,这可能是髓母细胞瘤多见于儿童的原因之一。
髓母细胞瘤约占颅内肿瘤的1.5%,儿童多见,为儿童颅内肿瘤的20%~35%。在髓母细胞瘤患者中儿童约占80%,其中6~15岁儿童占所有患者的56%。15岁以下儿童患者中平均发病年龄为7.3~9.1岁,成人患者(>15岁)中以26~30岁多见,占成人患者的43%。男性多见,男女比在为(1.5~2)∶1。儿童髓母细胞瘤多见于小脑蚓部和第四脑室,成人髓母细胞瘤多起源于小脑皮质的胚胎颗粒层,故多位于小脑半球。
○ 髓母细胞瘤多为实质性,呈灰紫色,质地较脆软,多数有假包膜。肿瘤大都与后髓帆或前髓帆粘连,多沿中线伸展,向上可长入导水管,向下可伸入枕骨大孔。在成人患者中,髓母细胞瘤可生长于一侧小脑半球内。光镜下肿瘤细胞丰富,细胞间有神经纤维。瘤细胞呈圆形或卵圆形,边界不明显,胞质稀少。核圆或卵圆,染色质丰富,部分可见核分裂。肿瘤内不同程度地形成Homer Wright假玫瑰花结节。形成假玫瑰花结节的瘤细胞呈长形,结节中无血管或真正的管腔,周围为环行嗜伊红的纤维突触,为神经母细胞分化的标志。肿瘤血管基质由管壁很薄的血管组成,有时可有内皮细胞增生。
○ 2007年第4版“WHO中枢神经系统肿瘤分类”将髓母细胞瘤分为经典型和四种变异型:促纤维增生/结节型髓母细胞瘤(desmoplastic/nodular medulloblastoma)、髓母细胞瘤具有广泛性结节形成形(medulloblastoma with extensive nodularity)、间变性髓母细胞瘤(anaplastic medulloblastoma)和大细胞型髓母细胞瘤(large cell medulloblastoma)。
○ 近年随着对髓母细胞瘤组织发生学及分子遗传学的深入研究,发现在肿瘤发生和发展过程中,某些信号通路的活化与患者的预后和治疗密切相关。目前根据信号通路相关的分子标记物,可将髓母细胞瘤分为若干分子亚型。
1. WnT形:约占髓母细胞瘤的15%,发病年龄6~13岁(平均10岁),病理组织学类型几乎均属于经典型,总体预后良好。分子遗传学特征是6号染色体缺失,CTNNB1基因突变(编码β-Catenin),可通过免疫组织化学法观察β-Catenin在细胞核内的聚集情况来进行筛选。
2. Shh型:约占髓母细胞瘤的25%,Shh信号通路激活。发病年龄大多在3岁以下婴幼儿或成年人。组织学类型以促纤维增生/结节型最常见,其次是伴有广泛结节形成形和大细胞/间变型,预后取决于年龄及病理组织学类型。Shh型的分子遗传学特征是9号染色体缺失,PTCH、SMOH和SUFU基因突变。目前通过免疫组织化学法检测GLI1、GAB1、Filamin A及YAP1表达情况,可以筛选Shh型。
3. 非Wnt/Shh型:约占髓母细胞瘤的60%,好发于儿童,平均发病年龄是8岁。病理组织学类型大多属经典型及部分属大细胞/间变型,易发生播散或转移,预后差。非Wnt/Shh型的分子遗传学特征是17、18号染色体异常及女性患者 X染色体缺失,cmyc、MYCN基因扩增。目前可采用NPR3、KCNA1的免疫组织化学检查来进行筛选。
○ 在髓母细胞瘤的临床诊断和治疗中,应综合考虑临床、组织病理学特征和分子分型。婴幼儿大部分属于Shh型,组织病理分型中的促纤维增生/结节型或伴有广泛结节形成形的患儿为低危组;经典型无播散和远处转移为中危组;经典型伴有播散或远处转移为高危组。3岁以上患者,分子分型的临床意义较明确:在不含高风险因素(肿瘤残留直径超过1.5cm、播散或远处转移)时,WnT形为低危组、Shh型为中危组、非Wnt/Shh型为高危组;当存在高风险因素时,三种分子亚型均为高危组。
1. CT检查
(1)平扫:
小儿髓母细胞瘤常位于小脑蚓部,可突入第四脑室;成人髓母细胞瘤多位于小脑表面。为圆形或椭圆形高密度影或略高密度影,密度可均匀或不均匀;肿瘤边界可以较清楚或模糊不清;可发生坏死、囊变。
(2)增强扫描:
多呈明显均匀强化、肿瘤内部斑片样强化;发生在小脑半球的肿瘤常增强不显著。CT增强扫描可发现肿瘤脑室内播散或沿脑脊膜扩散。
2. MRI检查
小儿髓母细胞瘤好发于小脑蚓部,成人则多见于小脑半球表面。MRI平扫,T1WI多为较均匀的低信号、T2WI为等信号或略高信号,边缘清晰,可有小部分囊变。常压迫第四脑室,继发幕上脑积水。MRI增强:髓母细胞瘤大多数为明显均匀的强化,少数呈中等强化,可见肿瘤沿脑脊液扩散征象(图1)。
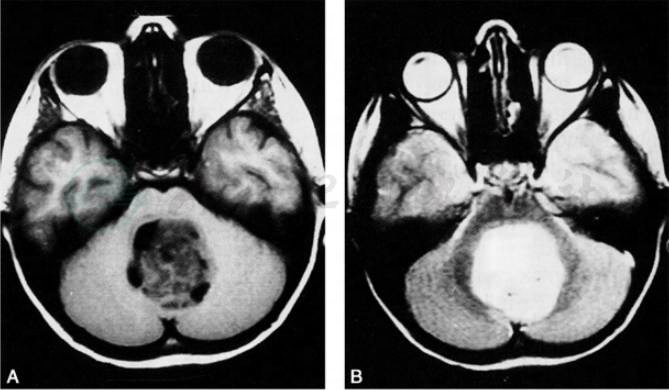
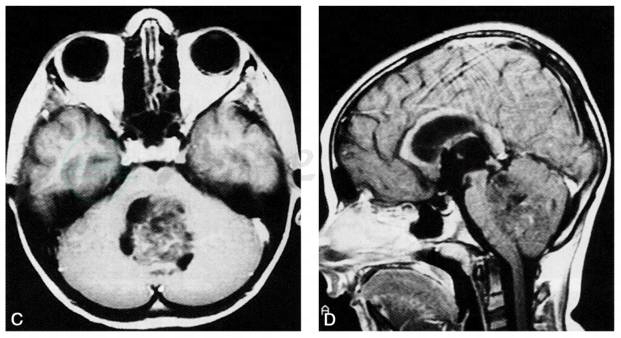
图1 髓母细胞瘤MRI表现
A.轴位T1WI;B.轴位T2WI;C.轴位对比增强;D.矢状位对比增强
3. 其他影像学检查手段
(1)DWI:
中枢神经系统胚胎性肿瘤DWI图像多表现为弥散受限,此点可以和相同好发部位的其他瘤细胞密度低或细胞外间隙大的肿瘤相鉴别,如毛细胞型星形细胞瘤、室管膜瘤及血管母细胞瘤等;DWI还可以评价瘤周水肿内是否有较多肿瘤细胞浸润等,对肿瘤分级有诊断价值。DWI对髓母细胞瘤等靠近颅底部位的肿瘤因伪影影响,成像效果不如T2WI。
(2)DTI:
是目前测定活体神经纤维成像的唯一无创方法,在准确界定肿瘤边界描绘肿瘤浸润的敏感度及特异度较高,对肿瘤良恶性鉴别方面有较好的一致性。
(3)MRS:
髓母细胞瘤MRS常表现为NAA峰降低,Cho峰升高,乳酸峰出现;氨基乙磺酸峰明显抬高是髓母细胞瘤与其他小脑肿瘤鉴别之特征。MRS对于非小脑蚓部髓母细胞瘤和脑外肿瘤鉴别、肿瘤的组织学分级具有参考意义。
(4)PET或SPECT检查:
可以帮助确认髓母细胞瘤的诊断和确认可疑的复发病灶,还可以用于发现髓母细胞瘤的颅外转移病灶。
手术应作为常规首选治疗,以明确诊断,减轻症状以及尽量提高肿瘤局部控制。在切除肿瘤时尽可能沿肿瘤表面蛛网膜界面分离肿瘤,操作轻柔。在分离肿瘤下极时往往可发现双侧小脑后下动脉位于肿瘤后外侧。因其常有供应脑干的分支,术中应严格保护,避免损伤。在处理肿瘤的供血动脉前应先排除所处理的血管并非小脑后下动脉或小脑上动脉进入脑干的返动脉,以免误伤后引起脑干缺血和功能衰竭。在处理肿瘤上极时,关键要打通中脑导水管出口,但一般此步操作宜放在其他部位肿瘤已切除干净之后进行,以免术野血液逆流堵塞导水管和第三脑室。若肿瘤与脑干粘连严重,应避免勉强分离,以免损伤脑干。若肿瘤为大部切除,导水管未能打通,应术中留置脑室外引流待日后做脑室腹腔分流术或术中做托氏分流术(Torkildson operation)以解除幕上脑积水。Karoly曾报道脑脊液分流术易使髓母细胞瘤患者出现脊髓或全身转移,从而降低生存率,但此观点尚有争论。
手术后应该根据影像学和临床资料,按修正的Chang系统进行分期,依据肿瘤复发的危险度分层,选择辅助治疗。包括一般风险组和高风险组。一般风险组:①年龄>3岁;②术后肿瘤残留直径<1.5cm,肿瘤局限在颅后窝,无远处转移;③蛛网膜下腔无播散,无中枢外血源性转移(M0);三者同时具备为一般风险。高风险组:①年龄≤3岁;②术后肿瘤残留直径≥1.5cm;③任何肿瘤远处播散和转移的证据;三者有一即为高风险。
髓母细胞瘤放疗敏感,脱落肿瘤细胞易随脑脊液播散转移,故全脑全脊髓+颅后窝增强照射是标准的治疗方式,强烈推荐术后常规辅助放疗。根据患者复发的危险度分层选择辅助治疗,一般风险组:有两种治疗方式,全脑全脊髓放疗(剂量30~36Gy)+颅后窝加量(至55.8Gy);或全脑全脊髓放疗(剂量23.4Gy)+颅后窝加量(至55.8Gy)。高风险组:全脑全脊髓放疗(剂量36Gy/20fx)+颅后窝加量(至55.8Gy)。全脑全脊髓放疗所导致的后遗症主要有生长迟缓及内分泌障碍,但引起上述不良反应的具体剂量尚不清楚。因此,3岁以下的婴幼儿术后应先行化疗,待4岁后再行全脑全脊髓放疗。
对一般风险组儿童目前常用的化疗药物主要有CCNU(洛莫司汀)、长春新碱、丙卡巴肼、顺铂、卡铂和VP16。化疗在放疗后4~6周给予,标准化疗为6个疗程。高风险组髓母细胞瘤的治疗至今仍是难题,多种化疗方案均没有获得理想的治疗结果,泼尼松+CCNU+长春新碱,卡铂/VP16等化疗方案可用于高风险儿童的髓母细胞瘤患者。成人髓母细胞瘤的术后化疗能显著提高患者的生存率,术后放化疗的患者治疗效果明显优于术后单纯放疗者,常用化疗方案为CCNU、长春新碱及泼尼松或CCNU+长春新碱+丙卡巴肼。全身系统性大剂量化疗对提高髓母细胞瘤的生存率方面疗效肯定,特别是与放疗结合治疗时,能明显降低肿瘤复发率,改善患者预后。













