1.贯通伤
绝大多数后天性动静脉瘘都由外伤和医源性因素引起。如各种穿刺伤,特别是高速子弹、铁和玻璃碎片飞击伤。在受伤的当时,同一鞘内的动脉和静脉一起受损伤。闭合性骨折由于尖锐的骨折端或碎骨片刺破邻近血管。经皮穿刺动脉造影。第4、5腰椎间盘靠近髂血管,做椎间盘切除手术时,易造成髂血管损伤引起髂动静脉瘘。一般贯通伤外口很小,因邻近的肌肉和软组织阻止了大量出血,在局部软组织内形成血肿,血肿机化后形成动静脉瘘的囊壁。
2.挤压伤
平行的动脉和静脉同时受挤压可发生动静脉瘘。医源性损伤例如脾切除和肾切除,大块结扎脾蒂和肾蒂;截肢时股动静脉结扎;甲状腺切除时,上极动静脉大块结扎,均可发生动静脉瘘。外来的暴力作用于软组织,将软组织挤压在骨骼上,如肩部、臀部挫伤可引起局部动静脉瘘,颅骨骨折可引起脑膜血管的动静脉瘘等。
3.其他原因
动脉瘤逐渐产生粘连、腐蚀,最后穿破伴行静脉,甚至肿瘤溃疡破到大的血管壁,都可发生动静脉瘘。
动脉和静脉的交通可分直接和间接两种。邻近的动静脉同时受伤时,创缘彼此直接对合,在数天之内就可直接交通,称为直接动静脉瘘。如动脉静脉的创口不能直接对合,而在两者之间有血肿存在,以后血肿机化,形成贯通于动脉和静脉之间的囊或管,称间接瘘。
瘘的近端动脉进行性扩张和伸长;动脉壁初期有些增厚,后期发生退行性改变,平滑肌纤维萎缩,弹力纤维减少,管壁变薄,以及粥样斑块形成。如瘘孔大,邻近瘘口主干动脉可膨胀而形成动脉瘤。远端的动脉因血流量减少而缩小。静脉逐渐扩张,远端可达最后一个瓣膜,近端可达腔静脉。如瘘孔大,静脉内压力骤增,外伤几周后就可见到局部由于静脉膨胀而形成一个搏动性肿块,很像是假性动脉瘤。瘘孔小时,在瘘管处静脉逐渐扩张,静脉内膜增厚,纤维组织增生,由于静脉壁逐渐增厚,形成动脉样壁。所以,外伤后半年左右从外形上很难区分是动脉或静脉。静脉壁也发生变性,内弹力层断裂和消失。远端静脉扩张和伸长。随后,静脉瓣膜关闭不全更加重静脉功能不全。动静脉瘘促进大量侧支循环形成,静脉侧支循环甚至比动脉侧支循环更多,浅表静脉广泛曲张。
动静脉之间的瘘口呈单纯性比较少见,多数为外伤性动脉瘤,其部位可在动脉侧、静脉侧,或者在动静脉之间。
根据动静脉之间的交通关系和瘘的形态,可分为以下几种情况:
1.动静脉紧贴为一裂孔隙,有的伴有动脉瘤或静脉瘤(图1)。
2.单纯的交通导管,有的如同动脉导管未闭一样,有的伴有动脉瘤或静脉瘤(图2)。
3.囊状交通,有的伴有动脉瘤或静脉瘤(图3)。
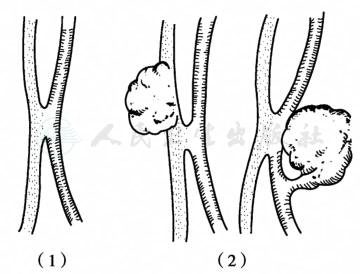
图1 动静脉瘘
(1)动静脉紧贴,呈一裂孔隙;(2)动静脉紧贴,伴有静脉瘤或动脉瘤
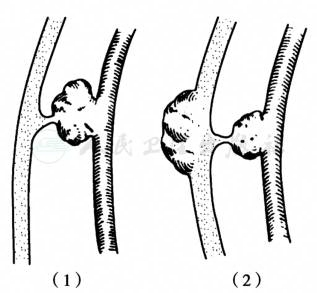
图2 动静脉瘘
(1)交通导管伴有动脉瘤;(2)交通导管伴有动、静脉瘤
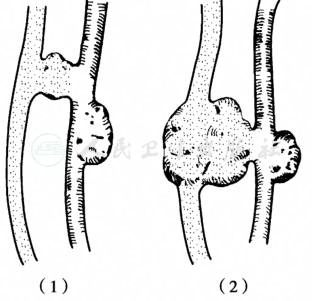
图3 动静脉瘘
(1)囊状交通伴有动脉瘤;(2)囊状交通伴有动、静脉瘤
动脉造影:可以明确瘘口的部位,大小以及附近血管扩大和侧支循环情况。瘘口小时,动脉显影,瘘口附近静脉也显影,但瘘口远端静脉很少显示。瘘口大时,需快速摄片才能见到动脉显影,但瘘附近扩张静脉显影明显,扩张最清楚的部位往往提示是瘘口的部位,瘘口远端静脉可能显示,数目增多并有曲张。
近年来,由于血管外科迅速的进展,血管缝合和移植术水平不断提高,对动静脉瘘一旦诊断肯定,都主张早期手术。这样可避免在等待时期内发生严重血流动力学改变和并发症。
(一)急性动静脉瘘手术治疗
确定诊断以后,只要患者一般情况许可,就应进行早期手术。伤口进行彻底清创,游离受伤动静脉近、远端并用塑料带控制。动脉可根据受伤情况不同,进行瘘口修补术或切除瘘后将动脉两端吻合或采用自体大隐静脉移植。急症手术时,如将主要动脉结扎,将引起肢体缺血坏死。静脉也需进行修复,重建血流,这样可减少肢体水肿。早期手术有许多优点,因为动静脉瘘周围无纤维粘连和侧支循环,所以手术操作较容易,而且瘘的近远端血管口径尚无明显大小差异变化,血管重建术也易进行。
(二)慢性动静脉瘘手术治疗
1.动静脉瘘结扎闭合术
非主干血管采用闭合性手术是一种安全的具有一定疗效的方法。但主干血管(肱动脉、股动脉、腘动脉)进行闭合性手术可产生过远端肢体,特别是下肢血供不全和慢性营养障碍,出现间歇性跛行、缺血性疼痛、麻木、怕冷、水肿、溃疡和肌肉萎缩等症状,所以不宜采用。
(1)瘘的近端动脉结扎术(Hunter’s operation)
从理论上理解,当侧支动脉的阻力不大于瘘输入主干动脉血流的阻力时,近端动脉结扎将有降低周围循环的血流和血压作用,同时也减少了周围组织动脉血灌流作用。但实践中,这种手术的疗效是不满意,现很少采用。如患者一般情况差,尤其是伴发有心力衰竭而不适宜施行其他手术的,如高位颈内动静脉瘘和盆腔深部动静脉瘘,解剖位置不便于操作,钳夹缝合血管有困难时,可考虑将瘘的近端动脉结扎,可减少回心脏的血流量和改善局部症状。
(2)四头结扎术(图4)
Bramann在1886年就首先提出了结扎全部交通支血管,切除动静脉瘘术。为了保证有足够侧支循环发生,这种手术需在外伤后3个月再进行。非主干血管,如手部、前臂、足和小腿部动静脉瘘,病程持久且有丰富侧支循环形成时,可采用四头结扎术。四头结扎术应该尽量靠近动静脉瘘口处,这样可以减少复发的可能。术后远端动脉通过侧支循环能逐渐恢复血供。动静脉瘘经常伴有侧支血管存在,单纯结扎术后易复发。当侧支循环丰富时,应在结扎后将动静脉瘘切除,这样可减少复发的机会。
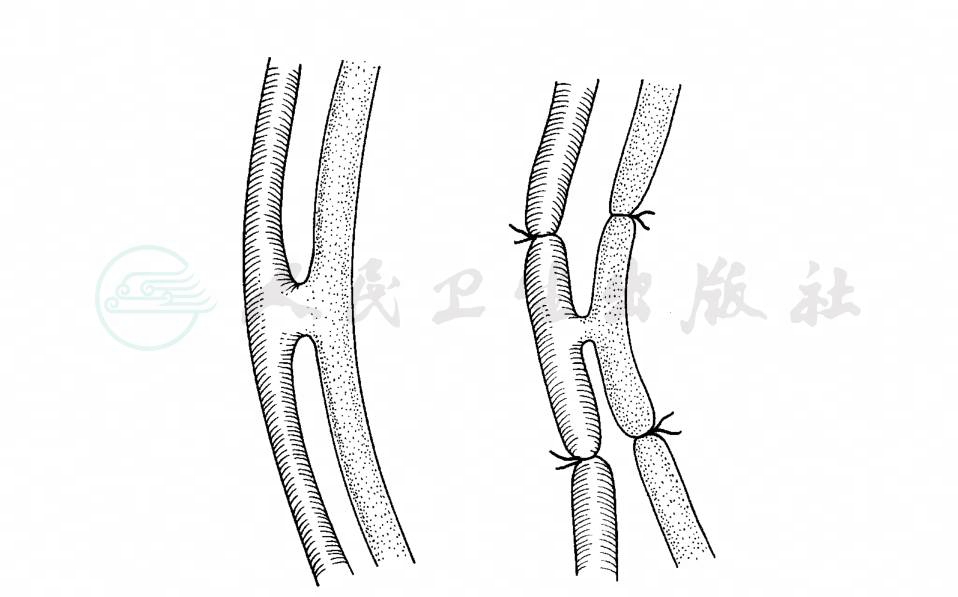
图4 动静脉瘘四头结扎术
(3)闭塞性瘤内缝合术
1888年Matas首先应用闭塞性动脉瘤内缝合血管术进行治疗动脉瘤。此后此方法也用来治疗动静脉瘘获得成功。在切开动静脉瘘之前先上止血带,若止血带不能应用,必须将动静脉瘘近端动静脉分别游离,上塑料带以控制出血。切开瘘囊在囊内缝合所有血管开口。
2.动静脉瘘切除,血管重建术
尽管Rudolf Matas早在1922年已经提出动静脉瘘的血管重建术。但直到第二次世界大战后才被应用。外科医师逐渐证明血管重建术优于四头结扎术。
(1)经静脉切开瘘口修补术(图5):Bickham根据Matas手术的原理,首先采用经静脉切口修补瘘口来治疗动静脉瘘,可使动脉管腔保持通畅。Matas-Bickham手术的优点是损害侧支循环极少,手术方法简单。但缺点是当动脉壁有严重变质、破坏、组织不健全时,缝合动脉瘘孔易使动脉管腔狭窄。
(2)瘘切除,动脉和静脉口侧面缝合修补术。
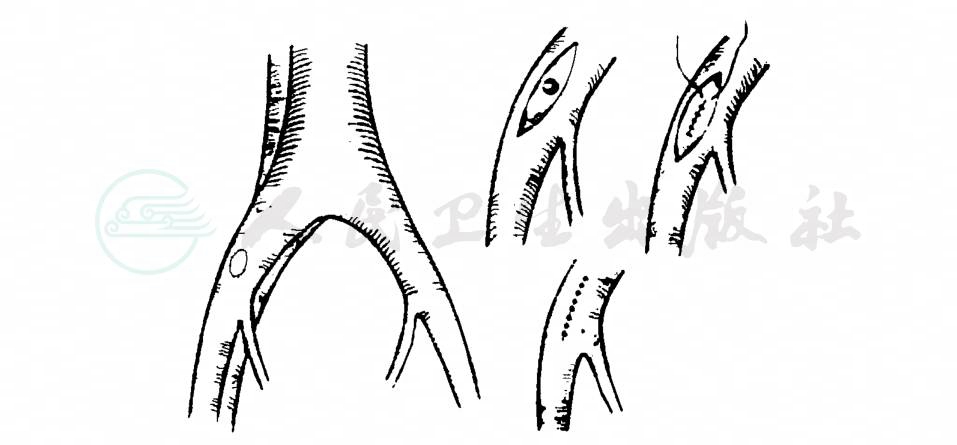
图5 动静脉瘘经静脉切口进行修补
(3)瘘切除,动脉对端吻合术:如果动脉缺损短,缝合无张力,可进行动脉对端吻合术,静脉侧面缝合。
(4)瘘切除,血管移植术:如动脉缺损范围较长,则可采用自体静脉人造血管移植术。
3.瘘旷置动脉人造血管移植术
有些病变位于不易暴露的解剖部位,或与邻近血管,神经紧密粘连,不可能将动静脉瘘切除,可将瘘的动脉近远端结扎,切断,同时在离开病变动脉之近远端作血管移植术,以保持肢体远端的血供。
4.介入栓塞治疗
适用于小的、非主干动脉的动静脉瘘,如股深动脉、髂内动脉、胫前/后动脉、腓动脉、椎动脉和一些小的分支动脉。栓塞剂包括吸收性明胶海绵、不锈钢圈、记忆合金弹簧圈、二氰基丙烯酸异丁酯(IBCA)等,可根据情况选用。栓塞后有远端组织缺血的可能。
5.腔内血管内支架治疗
随着腔内血管外科的发展,通过介入方法在瘘口处动脉释放人造血管内支架,隔绝动静脉之间的血流,适用于发生在大中动脉的动静脉瘘,如锁骨下动脉、髂动脉和股动脉等,创伤小、近期疗效满意,但远期疗效有待进一步观察。













