英文名称 :cholangiocarcinoma
胆管癌(Cholangiocarcinoma,CCA)是一种来源于胆管上皮细胞的肝胆系统恶性肿瘤,可分为肝内胆管癌(Intrahepatic Cholangiocarcinoma,ICC)和肝外胆管癌(Extrahepatic Cholangiocarcinoma,ECC)。肝内胆管癌ICC又称外周型胆管癌(peripheral cholangiocarcinomas,PCC),为来源于肝内胆管二级分支以下胆管树上皮的恶性肿瘤,约占胆管癌的5%~10%。
肝外胆管癌(图1)是指发生在左右肝管至胆总管下端的胆管癌,约占胆管癌的90%,按其发生部位,可分为:①上段胆管癌,或称高位胆管癌、肝门胆管癌。肿瘤位于肝总管、左右肝管汇合部,位于后者的肿瘤又称为Klatskin瘤;②中段胆管癌:肿瘤位于胆囊管水平以下、十二指肠上缘以上的胆总管;③下段胆管癌:肿瘤位于十二指肠上缘以下、Vater壶腹以上的胆总管。其中肝门部胆管癌占肝外胆管癌的55%~75%,中下段胆管癌约占25%~45%。
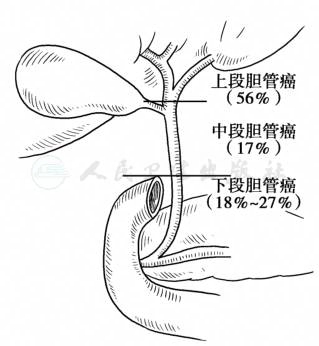
图1 肝外胆管癌的分布
胆管癌的发病率有逐年上升的趋势。我国临床资料显示肝外胆管癌的发病率已高于胆囊癌,患者的年龄大多在50~70岁,男性与女性的比例为2~2.5∶1。
胆管癌的确切病因尚不明确。目前已确认胆管慢性炎症和胆道梗阻诱发的胆管细胞损伤是胆管癌发展进程中的主要因素,炎症状态下胆汁微环境中释放的细胞因子可导致细胞恶性转化。胆管癌的发生与以下危险因素相关:
(1)原发性硬化性胆管炎(PSC)。
(2)肝吸虫病。
(3)先天性胆管扩张症。
(4)胆石症。
(5)溃疡性结肠炎。
(6)其他:伤寒和副伤寒杆菌感染和带菌者;行胆管空肠Roux-Y吻合术、Oddi括约肌成形术后;暴露于某些化学物质、药物和放射性核素等可能诱发胆管癌。
常用的有两种分期方法:美国癌症联合员会(AJCC)的TNM分期系统和改良Bismuth-Corlette分期法。
肝门胆管癌的Bismuth-Corlette分型(图2)
Ⅰ型:肿瘤位于肝总管,未侵犯汇合部;
Ⅱ型:肿瘤累及汇合部,未侵犯左右肝管;
Ⅲ型:肿瘤已侵犯右肝管(Ⅲa型),或左肝管(Ⅲb)型);
Ⅳ型:肿瘤同时侵犯左右肝管。
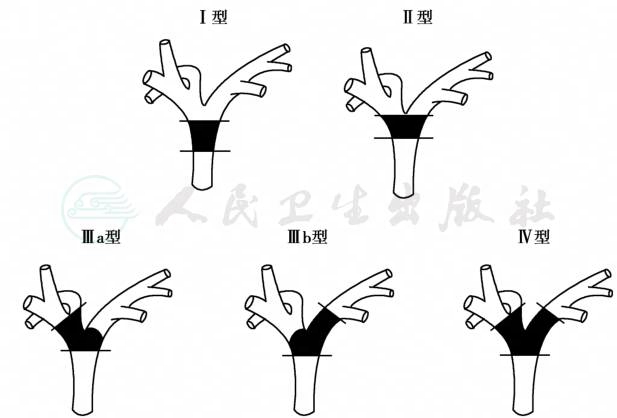
图2 肝门部胆管癌的Bismuth分型(Nobuhisa Akamatsu,2011)
(一)大体分型
巨检时,胆管癌可分为乳头型、结节型、硬化型和弥漫型。肿瘤可以多中心和伴发胆囊癌。
(二)组织分型
98%以上为腺癌。高分化腺癌最常见,约占60%~70%,中分化占15%~20%,低分化及未分化腺癌少见。镜检时,胆管癌大部分是分化良好的有黏液分泌的腺癌。癌细胞呈腺泡状、小腺腔、腺管状或条索状排列。癌细胞为柱形,核长卵型,浅或深染,异型性不大。同一腺腔中细胞异质性,核质比例升高,核仁明显,间质和周围神经浸润。腺腔周围的间质富于细胞,并呈同心圆排列,这些都是胆管癌的重要特征。其中,正常的腺上皮和那些核大、核仁明显的腺上皮存在于同一腺腔中最具有诊断价值。硬化型胆管癌伴有明显纤维化。部分胆管癌伴有神经内分泌分化,这种癌的预后较差。
(三)转移途径
直接侵犯和淋巴转移是胆管癌的主要转移方式,血行转移和种植转移少见。胆管癌常沿胆管周围组织、神经淋巴间隙、血管浸润扩展,并可侵犯肝实质。有时肿瘤可沿黏膜向近或远端胆管浸润延伸。胆管癌具有较高的淋巴结转移率。
一、实验室检查
肿瘤相关抗原检测是诊断胆管癌的另一条途径。血清和胆汁中CA19-9值和CEA的显著升高对胆管癌有一定诊断价值。当血清CA19-9>100U/ml诊断胆管癌敏感性和特异度分别可达89%和86%。CA19-9、CEA平行法联合检测可提高检测灵敏度。
迄今未发现对胆管癌具有特异性诊断价值的基因标志和诊断方法。文献报道与胆管癌关系比较密切的基因有k-ras、c-myc、c-neu、c-erbB2、c-met、p53、bcl-2。
二、影像学检查
目的不仅是对病变的部位和性质作出准确判断,还要明确胆管受犯范围和程度,有无血管受犯等,为术前评估肿瘤可切除性和选择合理的治疗方案提供依据。影像学检查的原则是:合理、有效、简便、无创、费用低。
(一)超声检查(US)
超声为首选的检查方法。胆管癌的超声表现是低回声或中等回声光团,后方无声影,可与结石相鉴别(强回声光团后方伴声影)。
其他的超声技术的应用对肿瘤术前评估很有帮助。彩色多普勒超声可以测及肿瘤内彩色血流以及判断肿瘤是否侵犯血管;三维超声重建可以更客观地显示胆管;内镜超声(EUS)分辨率高、不受气体干扰,可直接观察十二指肠乳头部位有无病变,清晰地显示胆管壁结构及病灶情况,也可同时用细针穿刺活检以明确病变性质。
(二)动态增强CT
不同部位的胆管癌在CT上表现各不相同,周围型肝内胆管癌可见边缘不规则肿块,可伴有肝叶萎缩及局部肝内胆管扩张。肝门部胆管癌和近肝门区的肝内胆管癌有时可见肝叶肥大-萎缩复合征。肝外型胆管癌则在肝门或壶腹周围可见肿块,伴有肝外胆管壁增厚及近端胆管扩张。
增强CT能显示梗阻近端的胆管扩张、肝内转移病灶和区域淋巴结肿大,尚能显示胆管壁增厚或胆管腔内肿瘤。胆管癌多为硬化型,纤维组织丰富而血供少,因此胆管癌的强化不明显且多为延迟性强化。
(三)磁共振(MRI)
胆管肿瘤在MRI上的特征为:在T1加权时为低信号,T2加权时高信号,动态增强扫描可表现为延时相周边强化。MRI对胆管癌的术前分期、可切除性评估、手术方式的选择及评估预后等具有较高价值。
磁共振胆道成像(Magnetic Resonance Cholangiopancreatography,MRCP):对胆管受犯范围和程度可作出精确判断,且具有无创伤、无需注射造影剂、不受胆管分隔的影响等优点,目前已广泛在临床上应用,MRCP几乎已替代PTC和ERCP的诊断作用。
(四)经皮肝穿刺造影(percutaneous transhepatic c holangiography, PTC)及内镜下逆行胰胆管造影(endoscopic retrograde cholangiopancreatography, ERCP)
PTC及ERCP是从不同途径向胆管内注入造影剂使胆管显影,有共同影像特征:负性充盈缺损;恶性截断征;间接征象:近端胆管不同程度的扩张,可呈为“软藤征”或“垂柳征”改变。
(五)核素扫描检查
胆道系统最常用的示踪剂是99mTc标记的二乙基亚氨二醋酸(99mTc-EHIDA),突出优点是在肝功能损伤,血清胆红素浓度升高时亦可应用。
胆管癌应以手术治疗为主。能否根治性切除取决于病变范围、血管侵犯、有无远处转移等。综合治疗能明显地提高胆道癌患者的生存时间和生活质量。
(一)胆管癌的术前评估
在选择胆管癌的治疗方法前,应根据患者的全身情况、病变的范围和程度、有无远处转移以及肝切除安全限量等方面,对肿瘤切除可能性和患者能否耐受手术等进行精确评估。
(二)术前准备和预处理
包括术前胆道引流(减黄);以及促进预留肝脏的再生的预处理。
术前减黄能有效减少胆道高压所引起的并发症;减少肝叶切除所致肝功能衰竭。常用的引流方式有PTBD,经十二指肠镜插入鼻胆管(ENBD)或临时胆道支架引流(ERBD),手术引流。
术前对拟切除肝叶的选择性门静脉分支进行栓塞(sPVE):对伴有黄疸且预留功能性肝体积<40%TLV的肝门胆管癌患者,术前可行sPVE以促进预留肝脏的代偿增大,改善术后预保留肝叶的储备功能,有助于降低术后肝功能衰竭的发生率。
(三)胆管癌的手术治疗
手术治疗是唯一可能治愈肝门部胆管癌的方法,目的是切除肿瘤和恢复胆道通畅。
1.肝门胆管癌的手术方式
1)肝门胆管癌根治性切除术:
实施肝门胆管癌骨骼化切除,将包括肿瘤在内的肝、胆总管、胆囊、部分左右肝管以及肝十二指肠韧带内除血管以外的所有软组织整块切除,将肝内胆管与空肠做Roux-en-Y吻合。
2)肝门胆管癌扩大根治性切除术:
在肝外胆管骨骼化切除的同时,一并施行扩大左半肝、右半肝联合尾叶切除,门静脉部分切除或整段切除甚至胰十二指肠切除的扩大根治术(HPD)。BismuthⅠ ~Ⅱ型:肝方叶切除±尾叶切除;BismuthⅢa:右半肝+尾叶切除;BismuthⅢb:左半肝+尾叶切除;BismuthⅣ:扩大左右半肝+尾叶切除,肝移植等。
3)围肝门切除(哑铃状切除):
对不能耐受大范围肝切除(尤其是扩大右半肝+尾叶切除)的患者,在根治切除基础上,尽可能保留肝门远侧肝组织。
4)肝门胆管癌姑息性部分切除术:
包括肝门胆管癌部分切除、狭窄肝管记忆合金内支架植入、肝管空肠Roux-Y吻合,术中可同时行胃十二指肠动脉插管、药泵皮下埋置以利术后区域灌注化疗。
5)姑息性胆道引流术:
保存肿瘤的肝管空肠Roux-en-Y吻合术;间置胆囊肝管空肠Roux-Y吻合术;肝管置管内引流或外引流术;PTBD;经PTBD或ERCP记忆合金胆道内支架植入等;经ERCP鼻胆管引流术或塑料内支撑管植入术。
6)全肝切除后原位肝移植术:
目前尚有争议。Iwatsuki等提出的肝门部胆管癌肝移植术的适应证为:①已确诊为Ⅱ期以上,开腹探查无法切除且无其他部位转移者;②拟行R0切除但因肿瘤中心型浸润,只能作R1或R2切除者;③手术后肝内局部复发者。
7)体外肝切除+自体肝移植术:
手术并发症发生率和死亡率较高,临床应用少。
8)联合肝脏分割和门静脉结扎的分阶段肝切除术(associating liver partition and portal vein ligation for staged hepatectomy, ALPPS):
该手术主要针对部分晚期肝癌侵及过多正常肝组织,常规切除手术由于剩余正常肝组织过少而不可行,则将患者肝切除手术分两期进行:一期手术为将患侧肝脏与正常肝脏分割和患侧肝脏门静脉结扎,一段时间后待患侧肝脏萎缩同时健侧肝脏代偿长大再行二期手术,切除患侧肝脏。
2.中段胆管癌手术方式
1)根治性切除术:
①胆管部分切除、胆管空肠Roux-en-Y吻合术:肿瘤比较局限,胆管上下切缘阴性(>1cm);②胰十二指肠切除术:胆管下切缘阳性;累及胰腺者。
2)姑息性胆道引流术:
(同肝门胆管癌)。
3.下段胆管癌手术方式
1)胰十二指肠切除术。
2)姑息性胆道引流术:(同肝门胆管癌)。
3)胃空肠吻合术:出现十二指肠梗阻时,可行胃空肠吻合术;或经胃镜植入金属支架解除梗阻。
(四)辅助治疗
1.放疗、化疗
综合治疗能降低胆管癌根治术后的局部复发率,对不能切除的晚期和局部复发的病例也可延长生存时间和改善生活质量。
2.光动力疗法(Photodynamic therapy PDT)
利用特定波长(630nm)的激光使光增敏剂在氧的参与下发生光化学反应,破坏组织和细胞中的多种生物大分子,最终引起肿瘤细胞的坏死,是胆道肿瘤局部控制的一种有前景的方法。
3.射频消融术
通过局部高温使肿瘤组织凝固坏死。射频治疗还可使肿瘤周围产生一个反应带,阻断肿瘤的血供,可有效阻止肿瘤的生长、转移。
4.其他
生物治疗、免疫治疗及靶向治疗等见胆囊癌综合治疗。
(五)多学科集合模式诊治胆道肿瘤
近年来,肿瘤多学科集合治疗模式(Multi-department therapy,MDT)的提出,预示着肿瘤多学科治疗的新时代的到来,可有效提高肿瘤的诊治水平。这种新模式具有以下特点:肿瘤多学科治疗应有共同的治疗原则和明确具体的治疗目标;有总体统一的治疗模式,以供多个临床学科遵循,各学科的治疗模式相互衔接,达到统一的治疗目的;有统一的或公认的数量化的客观评价或评估疗效的方法,使各种方法之间在循证医学基础上具有可比性。多学科集合诊治模式的出现既能够充分利用各个学科高度发展的优势,又弥补了当今学科高度细分所带来的局限,从而使肿瘤的诊治趋于系统化和规范化。













