胆管损伤主要由于手术不慎所致,是一种严重的医源性并发症,90%发生在胆囊切除术等胆道手术。综合国内外文献报道,剖腹胆囊切除术(OC)的胆管损伤发生率约为0.1%~0.3%,腹腔镜胆囊切除术(LC)的胆管损伤发生率约为OC的2倍。随着胆囊结石发病率的上升、腹腔镜胆囊切除术的推广应用以及部分单位采用小切口胆囊切除术,胆管损伤的病例比以前有所增加。一部分胆管损伤病例虽可在手术的当时被发现而及时处理,但常可因处理不够恰当,为后期的处理带来许多不必要的麻烦。尤其不幸的是大部位病例常在手术后才发现,造成处理上的困难,也影响了治疗的效果。不少患者遭受多次手术痛苦或终身残疾(胆道残废,biliary cripple),甚至失去生命。
胆管损伤大多数发生在胆囊切除过程中。胆总管探查、肝脏手术、十二指肠憩室手术所致的胆管损伤也偶有发生。肝门部胆管和胆总管上段的损伤,多发生在胆囊切除术,LC多于OC;胆总管下段的损伤,主要发生于胆总管、胃和十二指肠的手术。尚有少数发生于胆总管切开探查术后(如胆总管剥离太多,以致影响管壁的血供,或机械性损伤等)。腹部损伤直接造成胆管损伤者甚为少见。
分析胆囊切除术时造成胆管损伤的原因可大致归纳为以下几种:
1.解剖因素
文献报道肝外胆管和血管解剖变异的发生率超过50%,尤以胆道变异多见。
胆道变异主要有两个方面:①右肝管的汇合部位异常:副右肝管多见;②胆囊管与肝外胆管汇合部位异常。
一般认为胆囊管缺乏或直接开口于右肝管、副肝管开口于胆囊管以及肝外胆管管径细小者均对手术构成潜在危险,术者对此应有足够认识和准备。
(1)胆囊管解剖变异
包括胆囊管的数目、长度、汇入肝外胆管部位及汇合形式等多种变异(图1)。
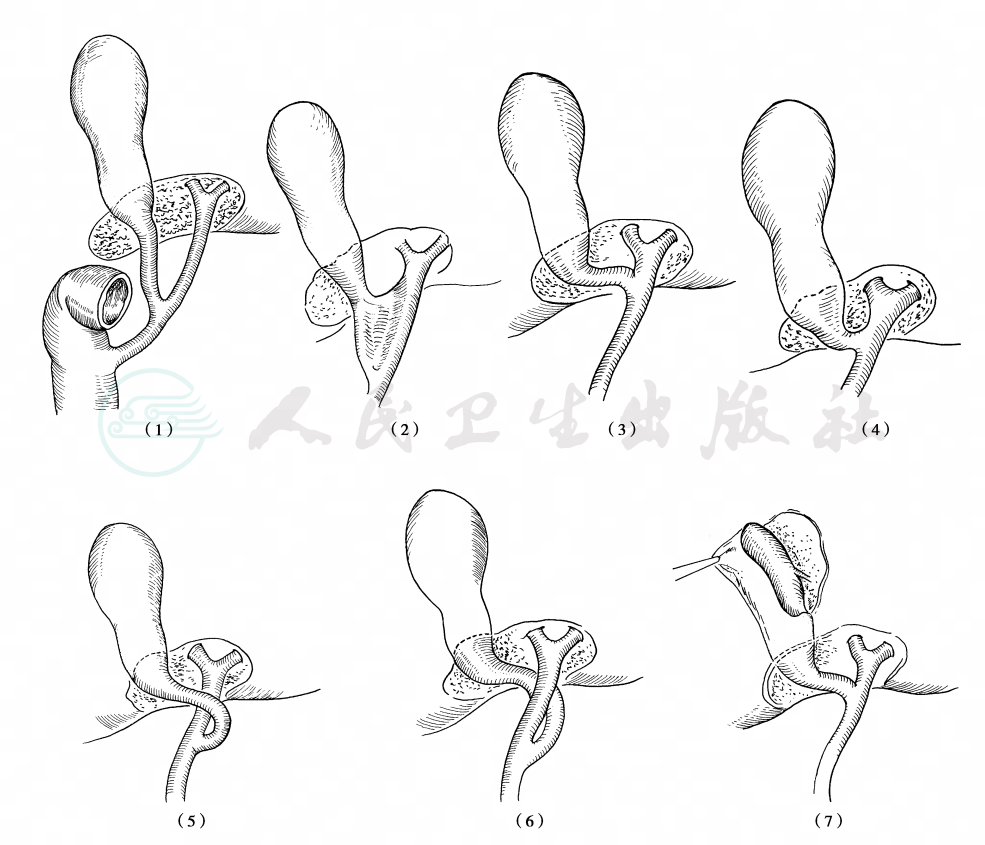
图1 胆囊管的变异
(1)与胆肝管汇合点很低;(2)与肝总管间有粘连;(3)与肝总管汇合点高;(4)胆囊管很短甚或缺如;(5)旋至前方在左侧与肝总管汇合;(6)旋至后方在左侧与肝总管汇合;(7)副肝管注入胆囊。
一般胆囊管只有1条,个别报道有胆囊管缺如或2~3条胆囊管。胆囊管过短或缺如者,特别是在病变情况下胆囊颈与胆总管粘连时,术中误将胆总管作为胆囊管而切断,或在分离胆囊颈和壶腹部时易损伤黏着的肝外胆管前壁或侧壁;在结扎胆囊管时过于靠近胆总管,致使结扎部分胆总管壁而致胆总管狭窄。
胆囊管绝大多数(96%)汇入胆总管,少数(4%)汇入右肝管或副肝管。胆囊管汇入胆总管的部位多在肝外胆管中1/3范围内(65%以上),下1/3者次之(25%以上),上1/3者较少。胆囊管多以锐角汇入胆总管右壁(60%以上),其他变异型有胆囊管与肝总管并行于右侧一段后汇入胆总管,胆囊管斜经肝总管后方而汇入胆总管左壁,胆囊管潜行于并汇入肝总管后方,胆囊管汇入胆总管前方等。
胆囊管本身的种种变异是增加胆囊切除术复杂性的重要解剖学因素,在合并其他病变的情况下此种变异可使情况更为复杂,可能在判断和识别上造成困难而致错误的处理。如与肝总管并行低位开口于胆总管下段的胆囊管,未解剖清晰即行钳夹切断会造成胆总管损伤,若胆囊管汇入走行位置低的右肝管,在分离胆囊与肝门部结缔组织时可误将右肝管切断。在胆囊切除术中分离胆囊管时必须追溯至胆囊管汇入胆总管处,认清胆囊管与胆总管及肝总管的关系之后,方可切断。
(2)副肝管变异
副肝管是肝内外胆道中最复杂而且最常见的解剖变异之一,随着磁共振胆道成像(MRCP)的不断普及和腹腔镜胆囊切除术(LC)的广泛开展,副肝管的诊断及其临床意义越来越受到重视。副肝管的认识为各种胆道手术,特别是LC的顺利开展提供了详细的胆道解剖和变异资料,在预防胆管损伤及其他胆道并发症的发生中起了重要作用。副肝管多位于胆囊三角或肝门附近,与胆囊管、胆囊动脉、肝右动脉的毗邻关系密切,胆囊切除术或肝门区手术时容易受到损伤。根据其汇入肝外胆管的部位不同,分为三种类型:
1)汇接于肝总管或胆总管
副肝管开口越低,越接近胆囊管开口,则胆囊切除时被损伤的机会越大;低位开口于胆总管右侧的副肝管,若不加注意,可能被误认为是胆囊管的延续或粘连带而被切断。
2)汇接于胆囊管
开口于胆囊管的右侧副肝管,在首先切断胆囊管的逆行法胆囊切除术,常被认为胆囊管而被切断,或当胆囊管被切断后才发现连接于其上的副肝管。
3)胆囊副肝管
副肝管始于胆囊邻近之肝组织直接开口于胆囊,胆囊副肝管在作胆囊切除时必定被切断。
副肝管损伤所致胆漏在术中常难发现,细小的副肝管损伤后胆漏,经一段时间引流后漏胆量逐渐减少以致停止,不会遗留严重后果。但若腹腔未放置引流或引流不充分,胆汁聚积于肝下区及胆总管周围,可引起胆汁性腹膜炎、膈下感染,日久可致胆管狭窄。
副肝管虽然常见,但其出现并无一定的规律性,主要依靠手术时的细心解剖,对未辨明的组织,绝不可贸然结扎或切断,以避免损伤副肝管。术中胆道造影对确定副肝管的来源、走向、汇合部位等很有帮助。近年来,国外许多医院在腹腔镜胆囊切除术中常规做胆道造影以发现可能存在的胆管变异。
对不同类型的副肝管损伤,在处理上应分别对待。若副肝管管径较细,其引流肝脏的范围有限,被切断后只需妥善结扎,防止胆汁漏,并无不良后果。多数副肝管可以结扎。对管径较粗的副肝管被切断后则应作副肝管与肝外胆管端-侧吻合或肝管-空肠吻合。
(3)肝管变异
具有临床意义的肝管变异主要是一级肝管在肝门区汇合方式的变异。肝门区胆管的解剖主要受右肝管变异的影响,较少来自左肝管变异。最常见的右肝管变异是肝右叶段肝管分别开口于肝总管而不形成主要的右肝管,在这种分裂型右肝管中可能有一支段肝管开口于左肝管,最多见为右前叶肝管(占51%),其次为右后叶肝管(占12%)。由于右肝管有部分收纳变异的前、后叶肝管及右前叶下部胆管,在行左半肝切除术时,应分别在上述异位肝管汇入点左侧结扎切断肝管。在作右半肝切除时,应在肝切面上妥善处理上述可能出现的肝管。上述肝管变异,事先很难发现,若在开口处切断左肝管,则将切断异位开口的肝管。左肝管在肝门部的解剖较恒定,很少无左肝管,但左内叶段肝管与左肝管汇合的变异较常见。如左内叶肝管汇入左外上段肝管、左外叶上与下段肝管汇入处,其中一些变异在作左侧肝段切除术时肝切面不当会导致损伤。术中胆道造影有助于判别变异的肝管。
(4)血管变异
肝右动脉和胆囊动脉变异,是胆囊切除术术中出血的主要原因之一,盲目止血则易导致胆管损伤。
2.病理因素
包括急慢性或亚急性炎症、粘连;萎缩性胆囊炎;胆囊内瘘;Mirizzi综合征;胆囊颈部结石嵌顿及慢性十二指肠溃疡等。
3.思想因素
对胆管损伤的潜在危险性认识不足、粗心大意,盲目自信,多在胆囊切除手术很顺利时损伤胆管。过分牵拉胆囊使胆总管屈曲成角而被误扎。
4.技术因素
经验不足、操作粗暴;术中发生大出血,盲目钳夹或大块结扎,损伤或结扎了胆管;胃和十二指肠手术时损伤胆总管。
5.腹腔镜胆囊切除术胆管损伤的原因
(1)操作粗暴,套管针及分离钳扎破、撕裂胆管。
(2)分断胆囊管及胆囊颈时,电灼误伤或热传导损伤胆管。
(3)将较细的胆总管误断。
(4)胆道变异,主要是胆囊管与胆管、肝管的关系异常及出现副肝管引起的损伤。
(5)断胆囊管时,过分牵拉胆囊颈引起胆管的部分夹闭而狭窄。
(6)盲目操作,如出血时盲目钳夹,对重度粘连引起分离难度及变异、变形估计不足。
1.单纯性胆管损伤:占70%以上。
2.复合性胆管损伤:即右上腹部胃切除等手术,损伤胆管外的同时又损伤了胰管,甚至大血管,病情特别严重,死亡率较高。
3.损伤性质:误扎、钳夹伤、撕裂伤、切割伤、穿通、灼伤和热传导伤以及缺血性损伤等。
4.损伤程度:胆管壁缺损和横断伤。
复杂胆管损伤:是相对概念,通常包括:
1.高位胆管损伤。
2.复合性胆管损伤:同时损伤其他脏器(如伴有胰腺损伤的胆总管下段损伤),甚至大血管,术中大出血。
3.伴有严重腹腔感染的胆管损伤等。
4.因胆汁漏、反复炎症或初次或多次手术修复失败,形成损伤后胆管狭窄。
胆管损伤后狭窄的分型(Bismuth分型):
Ⅰ型:低位肝管狭窄,肝管残端>2cm以上。
Ⅱ型:中位肝管狭窄,肝管残端<2cm。
Ⅲ型:高位肝管狭窄,肝总管狭窄累及肝管汇合部,左右肝管尚可沟通。
Ⅳ型:超高位肝管狭窄,肝管汇合部缺损,左右肝管尚不能沟通。
胆管损伤大多位于肝总管(邻近它与胆囊管的汇合处),约有10%位于左右肝管汇合部或更高。在损伤部位(损伤可为完全断裂、部分缺损或结扎)发生炎症和纤维化,最后引起狭窄和闭塞。狭窄近侧的胆管发生扩张、管壁增厚;远侧胆管也有壁增厚,但管腔缩小,甚至闭塞。近侧胆管内胆汁几乎都有革兰阴性肠道细菌的感染,引起反复发作的胆管炎。胆管狭窄的另一后果是肝脏损害。胆管持续阻塞时间超过10周后,肝细胞即发生不可逆和进行性的损害。胆管狭窄并发反复的胆管炎的结果是肝小叶内出现再生结节,导致肝硬化。Scoble报道457例胆汁性肝硬化患者,有1/3是在胆管梗阻后12个月内即发生肝硬化的。在伴有胆外瘘的患者,肝脏损害虽可较轻,但因经常丧失胆汁,可引起营养和吸收方面的问题。
1.思想重视:“从来没有一个简单的胆囊切除术”,对手术难度和危险性要有充分的估计。
2.有良好的胆道手术素养和处理意外情况的能力。
3.良好的手术视野:满意的麻醉和恰当的切口。
4.细心解剖胆囊三角区是关键,熟悉胆道的解剖变异。
5.切忌大块组织切断结扎,以免误伤副胆管。
6.结扎胆囊管时应辨清肝总管、胆囊管和胆总管三管位置关系;牵拉胆囊和肝十二指肠韧带时,不要使它们形成锐角。
7.有出血时,不要盲目钳夹或缝扎。
8.采用合适的手术方法:胆囊切除术有顺行法和逆行法,一般先用顺行法,有困难时亦可两法交叉使用;对胆囊切除确有困难,亦可采用胆囊大部切除术,不要勉强切除损伤胆管;胆囊颈部结石嵌顿、结石巨大,可先切开胆囊取出结石;仔细检查切下的胆囊标本有无胆管损伤;用白纱布压迫手术区检查腹腔有无胆汁渗出;放置适当的引流物,如有胆瘘,可早期发现。
9.LC胆管损伤的预防:选用良好的摄成像系统;正确掌握LC手术指征及LC中转手术指征;正确暴露Calot三角;避免电凝电切的热效应损伤胆道;术前MRCP、术中胆道造影及术中超声的应用。













