肛门失禁是排便功能紊乱的一种症状,患者失去控制排气、排便的能力。发病率不高,不直接威胁生命,但造成身体和精神上的痛苦,严重地干扰了正常生活和工作。
肛门功能的控制有复杂的、多方面的因素,通过协调、综合地来完成。任何一个环节的异常就可能导致肛门失禁。节制肛门排粪功能主要有五个因素:
1.肛管直肠黏膜的刺激反应
肛直肠黏膜下有压力感受器,当肛管直肠被充盈时,这些感受器接受刺激后通过神经传送信息经脊髓和中枢神经,根据刺激的内涵和外在环境的适宜与否来决定松弛或收缩括约肌,从而来调控排气和排便。
2.肛管直肠的成角
正常人的肛直肠存在80°~90°,可阻止粪便因重力关系而向下脱出。生理和病理性因素使肛管直肠角的改变也是排便失控的重要一环。
3.扑动瓣作用
肠壁的节律性收缩,形成扑动瓣,使肠腔闭锁,从而达到调控排粪作用。
4.协调作用
排粪动作是一个复杂的生理过程,由中枢、脊髓、自主或不自主等多种神经作用,协调和协同地进行才能顺利地完成,任何环节的不协调,就可能导致失调。当粪便进入直肠,刺激肠壁压力感受器,引起冲动,有排便感。如条件适宜,大脑皮质对下级神经的抑制解除,随之结肠和直肠收缩,肛门括约肌舒张,膈肌和腹肌收缩,增高腹内压力,这些协调动作,帮助粪便排出。粪便通过肛管,反射性引起肛管舒张和直肠收缩,推挤粪便排出。协调动作,通过中枢、腰骶部脊髓内排粪中枢、交感神经和副交感神经等来完成。
5.肛门外括约肌的收缩
由于外括约肌的收缩张力较高,可以阻止内括约肌向下推动粪便的力量,在认为环境不适宜的情况下,通过自主性的强力收缩,并依靠随意性会阴和腹肌的收缩,把粪块从肛管直肠挤回乙状结肠,也中止肛管直肠黏膜的刺激反应,这样就取消一次排便活动。
根据以上生理病理机制,很多神经系统疾患,结肠直肠疾患和对肛管直肠的直接损伤等,均可造成肛门失禁。肛门失禁的主要和常见的病因有:①神经系统疾患:脑血管意外,脑动脉硬化,脑外伤,脊髓损伤,脊髓瘤,脊柱裂等;②结肠、直肠疾患:先天性巨结肠,溃疡性结肠炎,结肠、直肠癌,直肠脱垂,肛管直肠畸形等;③肛管直肠直接损伤,其中手术损伤是常见原因,包括肛瘘、肛裂和痔等手术以及硬化剂注射。此外,还有会阴撕裂、意外伤、枪弹伤和异物等病因。老年人身体衰弱,粪便嵌塞亦可引起失禁。
根据失禁的程度不同,可分为完全性失禁和不完全失禁两种:①完全性失禁:肛门不能控制干便、稀便及气体的排出;②不完全性失禁:仅能控制干便,而不能控制稀便和气体的排出。
按失禁的严重程度可分为3度。
一度:粪便偶然污染内裤。
二度:不能控制粪便漏出经常污染内裤,并伴有气体失禁。
三度:完全失禁。
肛门失禁的治疗应按发病原因及损伤范围选用不同的治疗方法。肛门失禁如是继发性的则需治疗原发疾病,如中枢神经系统疾病、代谢性疾病、肛管直肠疾病等,肛门失禁有的可治愈或改进。
1.非手术疗法
①促进排便:治疗结肠直肠炎症,使有正常粪便,避免腹泻与便秘,避免服用刺激性食物,常用多纤维素食物。②肛管括约肌操练:改进外括约肌、耻骨直肠肌、肛提肌随意收缩能力,增加肛门功能。③电刺激:常用于神经性肛门失禁。将刺激电极置于外括约肌内。或用塞和肌电计刺激括约肌和盆底肌,使之有规律收缩和感觉反馈,均可改善肛门功能。
2.手术疗法
由于手术损伤、产伤或外力损伤括约肌致局部缺陷。先天性疾病、直肠癌术后肛管括约肌切除等则需进行手术治疗,可采用括约肌修补术、直肠阴道内括约肌修补术、括约肌折叠术、皮片移植肛管成形术和括约肌成形术等。
(1)肛管括约肌修补术:目的是将切断的括约肌两端由瘢痕组织分离中予以缝合。多用于损伤不久的病例,括约肌有功能部分占1/2者。如伤口感染应在6~12个月内修补,以免肌肉萎缩。若就诊时间晚,括约肌已萎缩变成纤维组织,则术中寻找及缝合都困难,影响疗效。方法:沿瘢痕外侧1~2cm处行半环行切口,切开皮肤和皮下组织,将括约肌断端由瘢痕组织处适当分离,切除瘢痕组织,但括约肌断端应留少量纤维组织,以便缝合。沿内外括约肌间隙,将内括约肌由外括约肌处分离,并向上分离肛提肌。分离时注意不要损伤黏膜,用两把组织钳夹住内、外括约肌的断端,交叉试拉括约肌的活动度及松紧度,合适后将直径1.5~2cm的肛门镜塞入肛内,再试拉括约肌。用丝线分别进行端端间断缝合或重叠缝合内、外括约肌,缝合后取出肛门镜,最后缝合皮下组织和皮肤,术后应该控制大便3~4天,便后坐浴换药,保持局部清洁。成功率报道在50%~90%之间,成功率较低的报道可能是由于伴有阴部神经损伤。患者的满意度可能会逐年下降。再次行修补手术的成功率会大大降低。
(2)括约肌折叠术:适用于括约肌松弛病例。
1)肛管前括约肌折叠术:在肛门前方1~2cm,沿肛缘做一半圆形切口,将皮肤和皮下组织向后翻转,覆盖肛门,牵起皮片,在两侧外括约肌和内括约肌之间可见一个三角间隙,用丝线缝合两侧外括约肌,闭合间隙,使肛管紧缩,最后缝合皮肤(图1)。
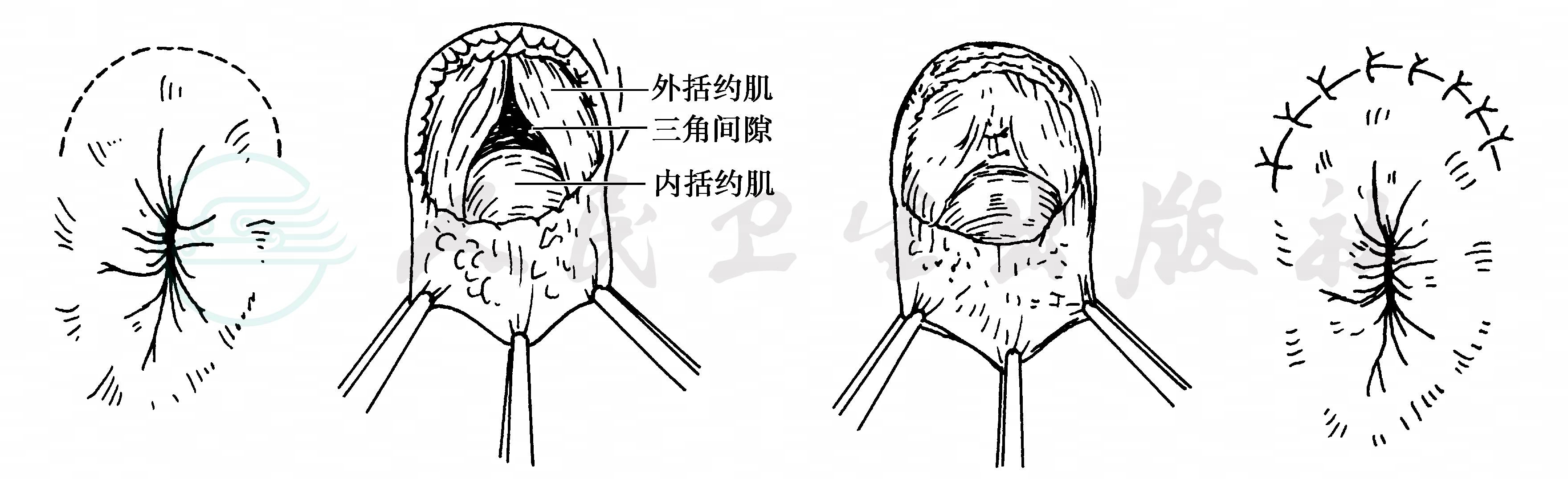
图1 肛管前括约肌折叠术
上左:肛门前方半圆形切口;上右:牵起皮片,暴露两侧外括约肌和内括约肌三角间隙;下左:缝合外括约肌闭合三角间隙;下右:缝合皮肤切口
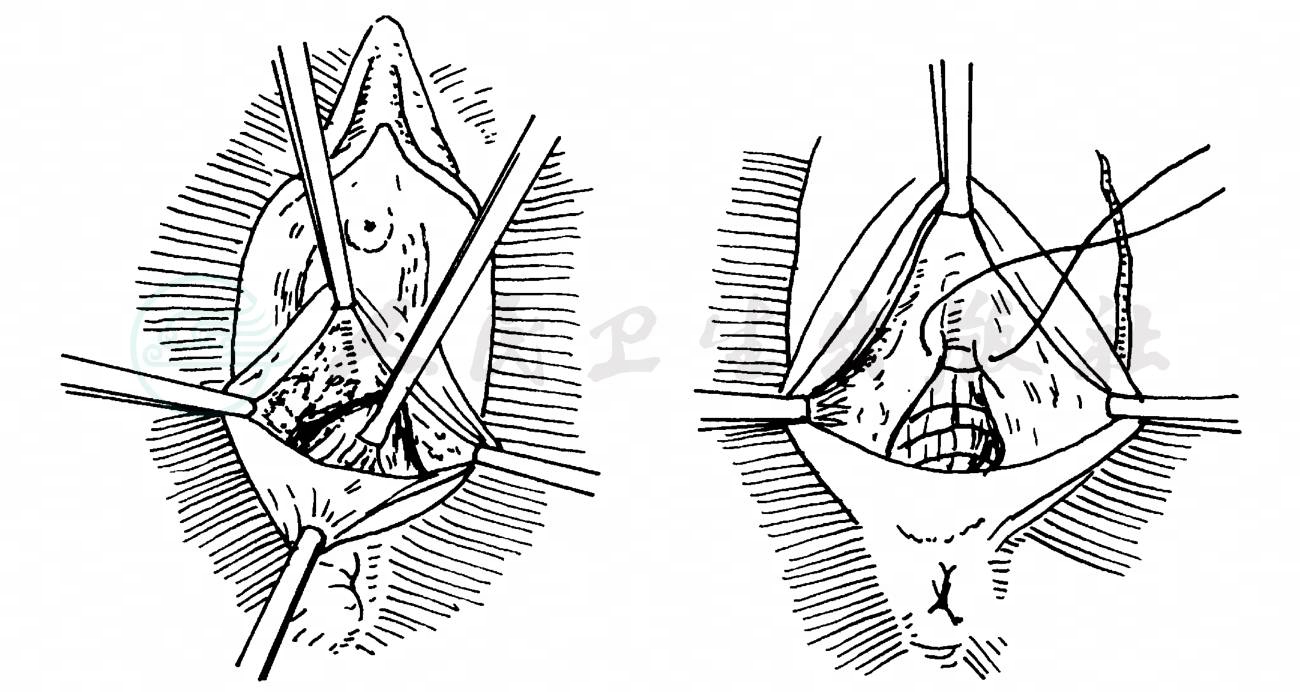
图2 阴道内括约肌折叠术
左:切口 右:括约肌折叠缝合
2)阴道内括约肌折叠术:因切口离肛门较远,故感染机会少。在阴道后壁做一环形切口,将阴道后壁向上分离,显露外括约肌前部,将括约肌牵起,用丝线折叠缝合,使括约肌缩紧。将示指伸入肛管,测紧张度,伤口上端提肛肌亦予以缝合,最后缝合阴道后壁(图2)。
3)Parks肛管后方盆底修补术:适用于直肠脱垂固定术后仍有失禁及自发性失禁患者。在肛缘后方做一弧形切口,皮下分离,分离肛管直肠后内、外括约肌,将内括约肌和肛管牵向前方,并向上分离到耻骨直肠肌上方,尽可能显露两侧髂尾肌及耻尾肌。将两侧肌肉间断缝合,特别是耻骨直肠肌要缝合牢固,以缩短耻骨直肠肌,使肛管直角前移,恢复正常角度,外括约肌亦缝合缩短,伤口缝合,放置引流。由于此手术已造成出口处狭窄,若用力排便将使外伤处破裂,故术后排便不能用力,必要时服泻剂,Parks等(1971)曾报道183例,术后肛管自制能力完全恢复达72%,有进步12%,无进步16%(图3)。
(3)皮片移植肛管成形术:适用于肛管皮肤缺损和黏膜外翻引起肛门失禁者。将带蒂皮片移植于肛管内,例如S形皮片肛管成形术。手术方法:取膀胱截石位,沿外翻黏膜边缘作一环形切口,与周围组织分离,切除多余黏膜,以肛管为中心作S形切口,形成上下两处皮片,上方皮片移向肛管右侧,下方皮片移向肛管左侧,皮片内侧边缘与黏膜相缝合,黏膜缘与皮片可全部缝合。
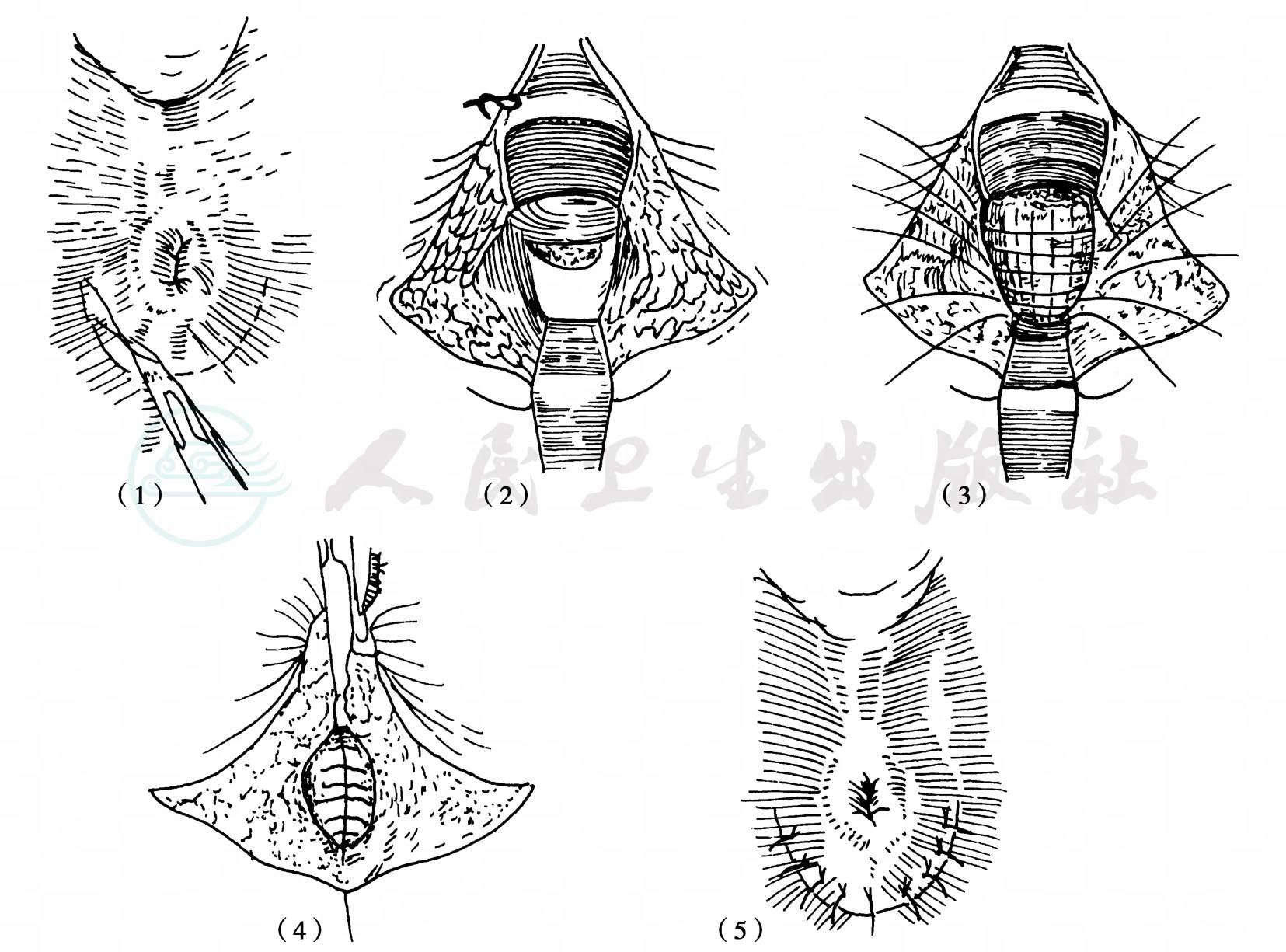
图3 Parks肛管后方盆底修补术
(1)切口;(2)显露两侧髂尾肌和耻尾肌;(3)缝合两侧肌肉;(4)缝合肌层完毕;(5)切口缝合
(4)括约肌成形术:用股薄肌移植于肛管周围,代替或加强括约肌功能。适用于括约肌完全破坏或先天性无括约肌,以及不能用括约肌修补术治疗者。
股薄肌移植括约肌成形术:先取平卧位,沿大腿内上股薄肌处行5~8cm纵行切口,切开筋膜,露出股薄肌,向上游离至神经血管束处。在膝内上行3~4cm纵切口,找到股薄肌向上游离与上切口相通,在胫骨结节行3~4cm斜切口,找到股薄肌的止点,在肌腱止点的骨膜处切断,再将股薄肌由股上部切口牵出,用盐水纱布包裹备用。改截石位,在肛门前、后正中,距肛缘2cm处行一切口,用长钳在皮下围绕肛门两侧分离成两个隧道,使肛门前后两个切口相通,再在对侧耻骨结节相对处作2~3cm切口,与肛门前切口做一个皮下隧道。将股薄肌由股上部切口牵出,向上分离,再将肌束通过隧道拉至肛门前方切口,围绕肛门一侧到肛门后方,再绕过对侧到肛门前方,由耻骨结节处切口牵出,把股薄肌围绕肛门一周,拉紧肌腱,使肛门尽量缩紧,将肌腱固定于耻骨结节膜上,最后缝合各切口。一般在站立时两腿内收可控制大便,下蹲时肛门松弛,但个体差异较大,需要有一段时间去摸索控制排便的方法,效果不能令人满意。原因之一是股薄肌属于骨骼肌,易疲劳。近来有人提倡用肛管动力性股薄肌成形术治疗排便失禁,即股薄肌成形术后,再植入一电极以刺激股薄肌,使其处于长期收缩。电刺激导致的阻力增加,使其肌纤维由Ⅱ型(疲劳占优势)逐渐变为Ⅰ型(耐疲劳)。刺激器的开关由体外磁铁控制,以利排便。近期临床证实长期电刺激可使移位的股薄肌长期保持张力而恢复排便自制。近期效果较好,长期效果需随访。
(5)人工括约肌:适用于括约肌完全破坏或先天性无括约肌者。采用袖口样装置环绕肛管,由一个泵驱动并与一水囊相连。水囊置于腹膜外膀胱前。平时袖口样装置呈充盈状态来起到括约肌样作用,需排便时可以瘪掉。成功率报道49%~82%。并发症包括溃疡感染、排便梗阻、慢性疼痛及装置嵌入等,发生率较高。为此而不得不移去装置的在19%~38%之间。
(6)造口术:如果以上手术失败或需要接受放疗或有其他合并症,行造口术是个可行的选择。至少可以缓解大便失禁带来的症状及相对易于护理。













