随着肌耻骨孔概念被大家所接受,以及腹膜前补片修补术的应用,股疝做为一特殊类型的腹股沟疝,与腹股沟斜疝和直疝可通称为腹股沟区疝。
鞘膜突未闭、腹股沟区因血管、神经及精索等出腹腔而形成的生理薄弱是腹股沟斜疝发生的解剖学基础,腹股沟管生理掩闭机制的缺陷及腹内压升高、胶原代谢的异常使腹横筋膜薄弱等,综合导致了腹股沟疝的发生。
腹内脏器或组织经内环或腹股沟三角薄弱的腹横筋膜区域或股环突出即为腹股沟区疝,分别为腹股沟斜疝、腹股沟直疝和股疝,如同时存在则为复合疝,是常见的腹外疝。股疝较为单一,腹股沟区疝近40年来发展了很多较复杂的分类法,以达到较精确的界定腹股沟疝。在美国和欧洲广泛使用的有Nyhus分类法。
1.腹股沟疝的分类
(1)按疝发生的解剖部位分类:腹股沟区疝可分为斜疝、直疝、股疝、复合疝等。斜疝:腹腔内组织自内环突入腹股沟管形成的疝。直疝:腹腔内组织自腹股沟管后壁、直疝三角区域突出形成的疝,大的直疝外观依然可进入阴囊。股疝:经股环突入股管形成的疝。复合疝:同时存在以上两种或两种以上类型的疝。
(2)按疝内容物回纳的难易状况分类:可分为易复性疝、难复性疝、嵌顿性疝。易复性疝:疝内容物常在直立或活动时突入疝囊,平卧休息后或用手推送后可回纳腹腔。难复性疝:由于疝病程较长,疝内容物部分与疝囊壁粘连,导致平卧或手推均不能完全回纳。滑动性疝属难复性疝的一种类型,因其有部分疝囊壁是由腹腔内脏(如盲肠)所构成。嵌顿性疝:疝内容物在疝环处受压,不能还纳,伴有某些临床症状(如腹痛和消化道梗阻的表现)且已有部分血运障碍。绞窄性疝可视作嵌顿性疝病程的延续,疝内容物因血运障碍未能及时处理可发生肠坏死,穿孔、腹膜炎而危及生命。
(3)特殊类型的疝:进入疝囊的内容物相对特殊,对疾病的发展和治疗有一定的影响,包括以下几种类型。
Richter疝:嵌顿的疝内容物仅为部分肠壁,即使出现嵌顿或发生了绞窄,但临床上可无肠梗阻的表现。
Littre疝:嵌顿的疝内容物是小肠憩室(通常为Meckel憩室)。此类疝易发生绞窄。
Maydll疝:一种逆行性嵌顿疝,两个或更多的肠袢进入疝囊,其间的肠袢仍位于腹腔,形如“W”状,位于疝囊内的肠袢血运可以正常,但腹腔内的肠袢可能有坏死,需要全面的检查。
Amyand疝:疝内容物为阑尾,因阑尾常并发炎症、坏死和化脓而影响修补。
2.腹股沟疝的分型
(1)腹股沟疝国内分类法:中华医学会外科学分会疝和腹壁外科学组在《成人腹股沟疝、股疝和腹部手术切口疝手术治疗方案(2003年修订稿)》中拟订了国内的分类方法。将腹股沟疝分成Ⅰ、Ⅱ、Ⅲ、Ⅳ型。
Ⅰ型:疝环缺损≤1.5cm(约1个指尖),疝环周围腹横筋膜有张力,腹股沟管后壁完整。
Ⅱ型:疝环缺损最大直径1.5~3.0cm(约2个指尖),疝环周围腹横筋膜存在但薄且张力降低,腹股沟管后壁不完整。
Ⅲ型:疝环缺损≥3.0cm(大于两指),疝环周围腹横筋膜或薄而无张力或已萎缩,腹股沟管后壁缺损。
Ⅳ型:复发疝。
(2)中华医学会外科学分会疝和腹壁外科学组及中国医师协会外科医师分会疝和腹壁外科医师委员会在《成人腹股沟疝诊疗指南(2014年版)》中认为:目前国内外有10余种腹股沟疝的分行方法,但都缺乏临床依据,分型系统也不完善,故认为现行使用系统可作为参照。目前国际上多在使用的有CHARTS、Nyhus、Bendavid、Stoppa、EHS等分型系统。
腹股沟区各种疝Nyhus分类法
Ⅰ型:斜疝,小的
Ⅱ型:斜疝,中等
Ⅲ型:A.直疝 B.斜疝,大 C.股疝
Ⅳ型:复发疝 A.直疝 B.斜疝 C.股疝 D.A、B和C复合型
我们在解剖学习和开放手术时接触最多的是由浅入深的腹股沟区解剖,近年来由于腹腔镜技术在疝修补中的应用,腹股沟区后壁的解剖即由内向外的解剖认识就显得更为更要,而对解剖的熟悉和掌握是疝修补手术成功的关键。下面,我们从两个角度,来复习一下腹股沟区的解剖。
1.由浅入深的顺序
(1)腹外斜肌及腱膜
在腹股沟区腹外斜肌腱膜纤维自外上向内下行走并覆盖整个腹股沟管,在耻骨结节外上方形成三角形裂隙,称为外环或皮下环,精索(或子宫圆韧带)从中穿出。此腱膜下缘在髂前上棘到耻骨结节之间增厚并略向内翻转形成腹股沟韧带,该韧带的部分内侧纤维于耻骨结节处继续向上向后扇形展开形成陷窝韧带。陷窝韧带形成腹肌沟管最内侧部分,但不直接构成股管的内侧界。
(2)髂腹下、髂腹股沟神经及生殖股神经生殖支
起自腰神经,髂腹下神经在髂前上棘前方约2cm处自腹内斜肌穿出,向下走行于腹外斜肌的深面,又于外环的上方的穿出腹外斜肌腱膜,离开腹股沟管。髂腹股沟神经在其外下方,几乎与之平行,在腹股沟管中与精索伴行,出外环,分布于阴囊和大阴唇。生殖股神经的生殖支出内环在精索静脉旁伴行于精索。这三根神经在前路疝修补术中容易受损,应注意保护。如果缝合有妨碍,有作者建议将其离断,以免发生术后慢性疼痛,但绝不能作为常规
(3)腹内斜肌和腹横肌
两肌在腹直肌外侧缘呈腱性融合,脐水平以下腹内斜肌和腹横肌腱膜构成了腹直肌前鞘,而在腹直肌后面腱膜组织逐渐消失,形成弓状线(Douglas线),此线下方腹直肌后面是腹横筋膜。腹横肌内侧腱膜止于耻骨梳的内侧和耻骨结节处,形成腹股沟镰,较少情况下部分腹内斜肌腱膜加入腹横肌的内侧腱膜纤维,形成真正的联合腱。腱膜纤维止点所形成的弓状体称腹横腱膜弓,腹横肌的收缩使腱膜弓移向腹股沟韧带,该收缩构成了一关闭机制以加强此薄弱区域。
(4)腹横筋膜
位于腹横肌的内侧,为半透明的结缔组织膜,弓状缘与腹股沟韧带之间由于肌纤维的缺如形成的裂隙,使得该处腹横筋膜成为唯一承受腹内压的组织,也是腹股沟区易发疝的主要原因(图1,图2)。目前有观点认为存在两层腹横筋膜,这在腹腔镜修补中显得格外重要。下面会有重点介绍。
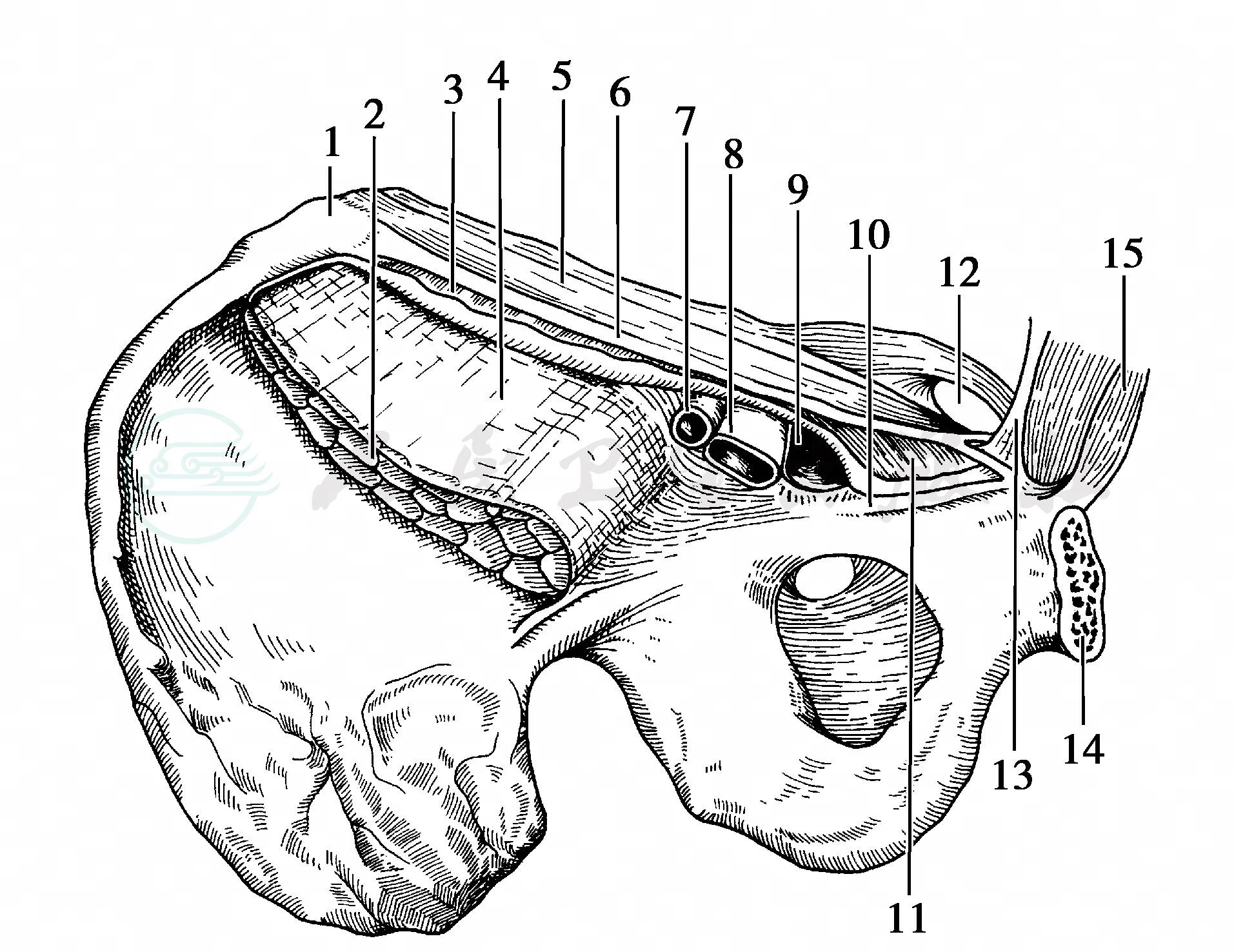
图1 骨盆内观面
1.髂前上棘 2.髂腰肌 3.腹横筋膜 4.髂耻筋膜 5.腹外斜肌腱膜 6.腹股沟韧带 7.股动脉8.股静脉 9.股管 10.耻骨梳韧带 11.陷窝韧带 12.腹股沟管皮下环 13.腹股沟镰 14.耻骨联合面 15.腹直肌
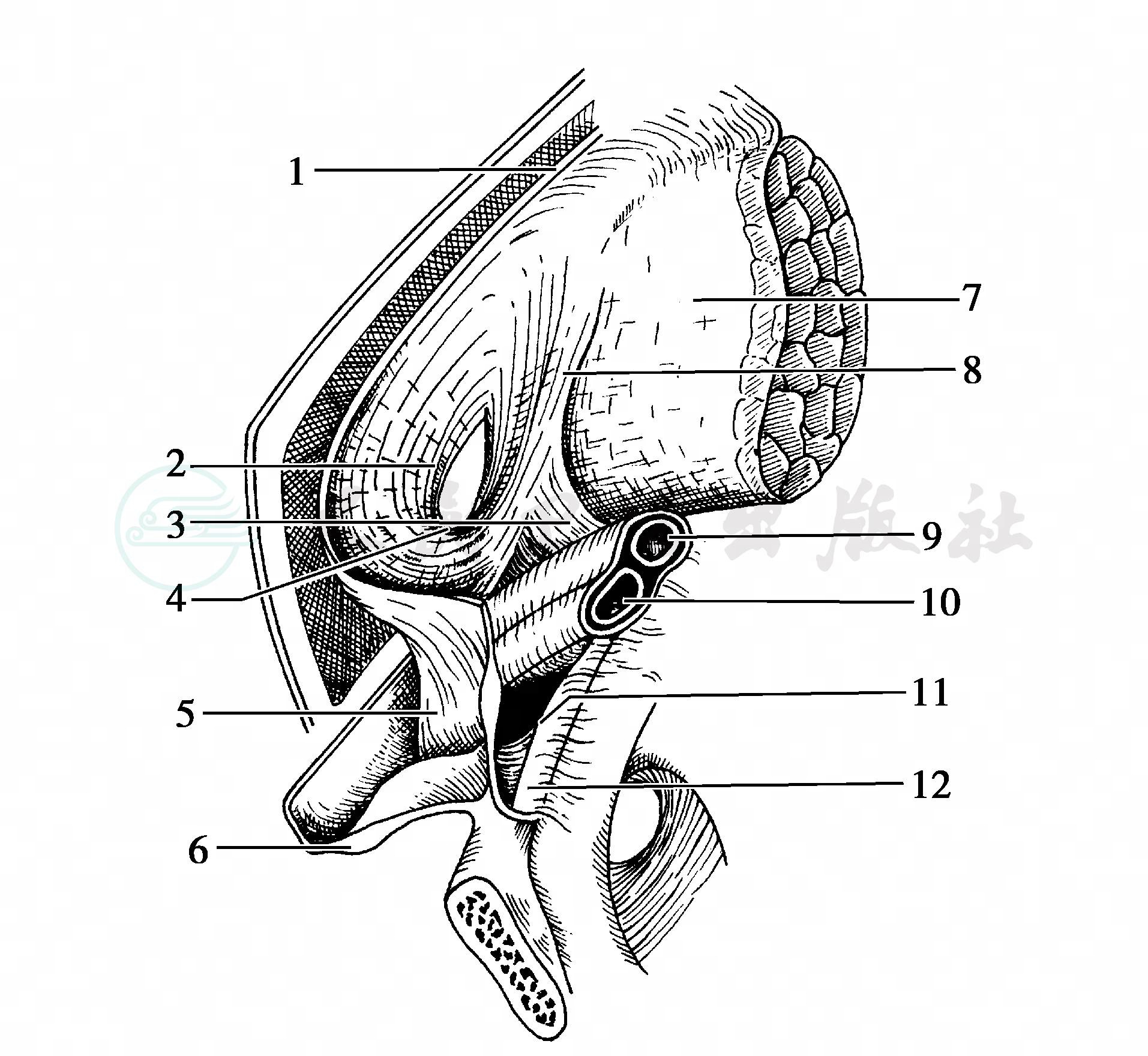
图2 骨盆右内斜观面
1.腹横筋膜 2.内环 3.髂耻弓4.凹间韧带5.股鞘 6.腹股沟韧带 7.髂耻筋膜8.髂耻束9.股动脉 10.股静脉 11.髂耻束12.耻骨梳韧带
(5)腹股沟管
为精索或子宫圆韧带穿过腹壁各层组织一潜在的通道(图3),起始于腹横筋膜形成的内环,沿弓状缘与腹股沟韧带之间的裂隙向内下斜行,于外环处穿出。腹股沟管有四个壁和内外两个环,前壁为腹外斜肌腱膜,后壁为腹横筋膜,上壁为腹内斜肌和腹横肌的弓状缘,下壁为腹股沟韧带和陷窝韧带。精索在穿过内环时被腹横筋膜包绕形成精索内筋膜,其外再由来源于腹内斜肌的肌纤维形成提睾肌,穿过外环时被腹外斜肌筋膜(无名筋膜)覆盖形成精索外筋膜。在女性,子宫圆韧带位于腹股沟管内,与睾丸引带同源,圆韧带和卵巢韧带都位于子宫的侧方,在输卵管下方相连,圆韧带止于大阴唇的皮下组织。
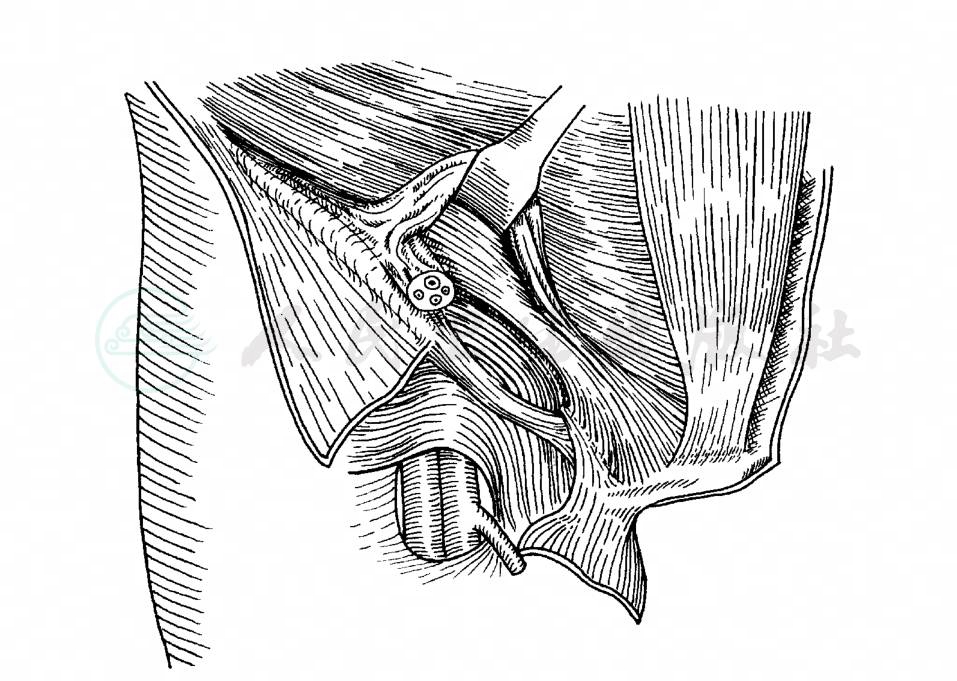
图3 腹股沟管解剖
图中腹外斜肌已切除,腹股沟韧带及精索已切断,显示股鞘、腹股沟管的内口、后壁和上界
(6)股管
股管位于股静脉的内侧,长约1.25~2cm,呈锥状,股管的入口是一坚固的环,称为股环。股管内含淋巴结和脂肪组织,股管的下端以盲端终止于腹股沟韧带的下方的卵圆窝。
2.由内向外的解剖顺序
(1)腹膜皱襞
下腹部的腹膜皱襞分成脐正中韧带、左右两侧脐内侧韧带和脐外侧韧带。脐正中韧带是由胚胎时脐尿管的遗迹所形成,从脐到膀胱;内侧韧带是由腹膜覆盖脐动脉末梢形成的皱襞;外侧韧带为腹膜皱襞包绕腹壁下血管和部分脂肪组织形成。这三条腹膜皱襞间又形成三个浅窝,外侧窝位于脐外侧韧带外侧,是腹股沟管内环的部位;内侧窝为外侧和内侧韧带之间的区域,与腹股沟直疝形成相关;膀胱上窝则位于脐内侧韧带和脐正中韧带之间。
(2)腹膜前间隙
Ritzius间隙(又名耻骨后间隙),为耻骨联合与膀胱之间的腹膜前间隙,腹腔镜下全腹膜外腹股沟疝修补时往往需要先分离进入此间隙,找到耻骨结节这一解剖标志。Bogros间隙(又名腹膜前间隙),与Ritzius间隙相通,为腹股沟管后壁腹横筋膜和腹膜之间的空间,该间隙内腹股沟区重要的解剖结构如精索血管、输精管以及支配该区域的神经血管都走行于此空间。腹腔镜下腹股沟疝修补时需要从Ritzius间隙在腹壁下血管下方向患侧分离进入该间隙。
在腹膜前间隙中,腹横筋膜的准确描述可以帮助理解腹膜前间隙的特征。文献中不同的人所指的腹横筋膜是不一样的。Cooper报道腹横筋膜是由外(前)层和内(后)层组成。腹横筋膜前层在腹横肌后方,但不是腹横肌纤维的直接延续,这是一层独立的结构,看上去是一层半透明的筋膜,因此抗张强度没有腱膜大。其下方止于Cooper韧带,内侧止于腹直肌外侧缘,在精索穿出的地方形成内环,这层是传统意义上的腹横筋膜,即在行Bassini手术时切开的那层腹横筋膜。在内环口下缘该层腹横筋膜增厚形成髂耻束,并向后上方和腰大肌髂腰肌表面的筋膜相延续,向下方和股血管表面及大腿的深筋膜相延续。腹横筋膜后层同样也是一层半透明的筋膜,位于前层和腹膜之间,可以被描述成在腹膜外包绕整个腹腔囊的筋膜,其与腹膜之间由腹膜外脂肪填充,有时被称为腹膜前筋膜。在Douglas半环线以下腹外斜肌、腹内斜肌和腹横肌的腱膜都经过腹直肌前方,仅由腹横筋膜后层形成腹直肌后方的筋膜层,但转换并不一定完全,有时该线清楚,如果逐渐改变则界限不清,该部分被称为脐膀胱前筋膜,向下延续到膀胱前。在直疝手术时,可以直接沿着两层腹横筋膜之间将直疝疝囊及其外的腹膜外脂肪从腹横筋膜前层缺损处分离。在腹壁下血管外侧腹横筋膜后层包绕精索结构通过内环口(腹横筋膜前层)进入腹股沟管延续成精索内筋膜,这层菲薄的结构在经福尔马林固定的尸体上较难被观察到,而在新鲜尸体或TEP术中可以看得很清楚,在斜疝手术时必须进入此锥形的筋膜找出疝囊。腹壁下血管在两层腹横筋膜之间走行。腹直肌可以在鞘内存在轻微的活动,腹直肌与后鞘的连接非常松散,它提供了一个位于肌后的间隙,TEP手术时沿着腹直肌后鞘的前表面一直向下即进入了所谓的腹膜前间隙,因此TEP所使用的“腹膜前间隙”是在两层腹横筋膜之间。
(3)肌耻骨孔
进入腹膜外间隙后,可以观察到腹股沟区腹壁有一缺乏肌纤维覆盖的区域,Fruchaud称其为肌耻骨孔。其下界为骨盆的骨性边缘,由耻骨梳韧带和耻骨肌构成,上界为腹前外侧壁的扁阔肌,这些组织为双层排布,浅层由腹外斜肌组成,深层由腹内斜肌和腹横肌组成。在外侧,由髂腰肌、其增厚的腱膜和覆盖股神经的髂筋膜构成,而内侧界由腹直肌和Henle韧带一起组成。肌耻骨孔由髂耻束(和腹股沟韧带)分为两部分,上方为腹股沟三角和内环,而下方为股环,在深部,肌耻骨孔由腹横筋膜覆盖,是承受腹内压力的主要组织。
(4)腹股沟三角(Hesselbach三角)
腹股沟三角的内侧边是腹直肌的外侧缘和腹股沟镰,外侧边是腹壁下血管,底边是腹股沟韧带,直疝从这里脱出,因此也称为直疝三角。女性的弓状缘与腹股沟韧带间的裂隙比男性狭窄,并且女性腹股沟三角的腹横筋膜非常坚固,对防止直疝的发生起着重要的作用。
(5)内环
腹横筋膜在腹壁下血管的外侧形成内环,精索从此出腹腔。内环的下缘增厚部分称为凹间韧带,因它具有悬吊精索的作用故又名横筋膜悬韧带,具有限制内环扩大的作用。
(6)股环
为股管开口,呈一坚固的环。其前界由髂耻束和腹股沟韧带构成,后方为耻骨上支、耻骨肌和筋膜及Cooper韧带,外侧界是股静脉,内侧界是髂耻束与耻骨结节扇形连接的内侧部分。股环较小,坚硬而没有弹性,因此易发生疝的嵌顿和绞窄。股环开口通常有腹横筋膜覆盖,内含淋巴结和脂肪组织。
(7)耻骨梳韧带(Cooper韧带)
为非常结实有光泽的纤维结构,覆盖于耻骨上支,实质上它不是韧带组织,而是增厚的纤维性骨膜,腹横筋膜、髂耻束及陷窝韧带的弯曲纤维也参与或附着于耻骨梳韧带。
(8)髂耻束
髂耻束为连于髂前上棘与耻骨结节之间的结缔组织带,为腹横筋膜增厚形成,与腹股沟韧带平行,位于腹股沟韧带的深面,构成内环的下界,白色、厚而致密,其弓形下份纤维与腹股沟韧带后缘毗邻、相贴,向上续为股鞘前壁,向外上续于髂筋膜,内侧与腹横肌下缘筋膜相会合。在腹膜前疝修补中起着重要的作用。
(9)死亡三角
最早由Spaw医师提出,又称Spaw三角,是指内侧为输精管,外侧为精索血管的三角形区域。它的重要性在于髂血管位于其底部,通常由腹膜和腹横筋膜将其覆盖,术中应避免在此处钉合固定,以避免发生严重的并发症。
(10)疼痛三角
髂耻束的下方及精索血管外侧所构成的三角区域通常有生殖股神经及股外侧皮神经穿过,手术中该区域过度的分离、电灼或补片固定均可能导致神经的损伤或卡压,从而引起术后局部区域感觉异常或顽固性疼痛。建议腹腔镜手术中补片固定时应在髂耻束以上区域进行。
(11)生殖股神经及股外侧皮神经
生殖股神经在第3或第4腰椎水平发出于腰大肌纤维内,越过输尿管后方,在髂耻束下方,分为生殖支和股支,生殖支走向内侧到达腹股沟管内环,与精索一起走行于腹股沟管内,支配提睾肌的运动和阴茎、阴囊和大阴唇的皮肤感觉。股支通常位于腰大肌的外侧缘,走行于髂耻束的下方、股动脉的外侧,支配大腿的前内上部皮肤的感觉。股外侧皮神经发出自腰大肌的外侧缘,于髂前上棘内侧穿出髂耻束下方并分为两支。前支支配大腿前外表面的上部至膝部感觉,后支支配自大转子到大腿的中部的皮肤感觉。
(12)腹股沟区的血管
腹壁下动脉构成腹股沟三角的外侧界,在手术中可作为鉴别腹股沟斜疝和直疝的标志。此动脉均在腹股沟韧带中、内1/3交界处起于髂外动脉,其起始段与腹股沟韧带内侧1/3之间的夹角为80°(0°~90°),部分腹壁下动脉行程弯曲或高位弯曲呈S形,有些为低位弯曲呈L形。腹壁下动脉发出两分支为提睾肌动脉和耻骨吻合支,耻骨吻合支向下走行与髂内动脉发出的闭孔支常吻合形成一动脉环,由于耻骨吻合支在跨过耻骨上支处有时向上发出不固定的小分支,而在耻骨梳韧带上钉合或缝合固定补片时又极易造成损伤,一旦受损将导致严重后果,因此这一吻合环及其相应的静脉又称为“死亡冠”。
除了少数婴幼儿通过发育可以自愈外,绝大多数腹股沟区疝是不可自愈的,且有逐渐增大的趋势和嵌顿的危险,一般均需手术治疗。存在手术禁忌证的患者可用疝托保守治疗。
1.手术原则
(1)高位游离及回纳疝囊或高位结扎疝囊:对于较小的疝囊可将疝囊完全游离回纳,较大的疝囊应予横断,近端结扎,远端旷置。高位游离疝囊指游离达疝环水平,腹膜前补片修补需切开疝环口腹横筋膜到达腹膜外脂肪层。组织修补或因疝嵌顿绞窄等情况而不准备做疝修补术者,需要高位结扎疝囊。
(2)薄弱区域加强修补:根据腹股沟疝的解剖学特点,原发性腹股沟疝修补的基本原则有两点:一是有效的关闭腹股沟区的薄弱裂隙,即改变只有薄弱腹横筋膜承受腹内压的状况;二是在关闭裂隙的同时建立一个可供精索或子宫圆韧带通过的不再扩大的内环通道。以上两点可利用自身的肌肉腱膜组织或人工材料得以实现。
2.组织修补
不使用人工材料、利用自体组织进行缝合加强的修补方式称为组织修补。
(1)Bassini及Shouldice修补术:目前被公认为经典而有效的腹股沟疝组织修补仍是Bassini和Shouldice术式。经典Bassini术式的关键步骤是从耻骨结节到内环口沿腹股沟管后壁切开腹横筋膜,然后将腹横筋膜、腹横肌、腹内斜肌、腹直肌的外缘于精索后方均匀的与腹股沟韧带(或是髂耻束)间断缝合,而内环由最外侧一针的固定被掩闭重建。其后有许多Bassini的演变术式,包括高位游离并回纳疝囊而不是高位结扎,不切除提睾肌,不切开腹横筋膜而直接缝合,以及Shoudice术式将间断缝合变成4层叠瓦式连续缝合等。我们认为,如腹横筋膜较强,可不切开,进行内环口的缩小缝合后,再将腹横肌及腹内斜肌形成的联合腱一起缝合到腹股沟韧带上,较为合理。当然,所有演变术式的最终效果并没有明显优于Bassini术式。
(2)Ferguson修补术:在精索前方将腹内斜肌下缘、腹横腱膜弓和联合腱缝合到腹股沟韧带,可减少对精索的影响。该修补术虽然关闭了腹股沟裂隙,但在耻骨结节处仍需留有一精索出口,空隙的大小及后期的愈合情况将影响复发。此法适用于较小和腹股沟后壁健全的斜疝。
(3)Mcvay修补术:自内环到耻骨结节将腹横筋膜切开,暴露耻骨梳韧带,腹横腱膜弓和联合腱在精索后方与耻骨梳韧带缝合,适用于巨大斜疝和直疝,也是股疝的修补方法。必须注意此术式不兼有掩闭内环的作用。内环明显扩大者,仍应修补内环,缩小内环以仅能通过精索为度。由于内侧为股静脉,如内侧的缝合过紧,将导致静脉回流受阻,发生静脉栓塞。
3.补片修补
传统术式一直强调无张力缝合,但由于局部解剖的因素很难达到这一理想的境界。近年来的研究表明,结缔组织的病理变化对疝的发生有一定的影响,而将这些本身已经薄弱的组织在有张力的情况下缝合很难达到组织加强作用的。因此主张使用人工合成材料进行修补。人工材料的应用降低了复发率,Lichtenstein在1989年提出“无张力疝修补”概念。人工材料修补与传统组织修补相比具有无缝合张力、创伤小、不适感少、恢复快、复发率低等优点,现已成为广泛使用的术式。
(1)腹横筋膜前修补术:Lichtenstein修补术:是最常被应用的无张力疝修补术式,手术的入路与传统术式一样,但对提睾肌是纵行切开而非切除,疝囊高位游离后反转入腹腔但不结扎,使用单纤维的聚丙烯网片,约8cm×16cm大小,强调将补片与耻骨重叠1~1.5cm缝合,将补片下缘与腹股沟韧带连续缝合达内环外侧,如果同时存在股疝,那么应该将补片缝至Cooper韧带以关闭股环。补片上缘缝至腹直肌鞘和腹内斜肌腱膜上,补片外侧方的末端分成两尾,上叶宽(2/3),下叶窄(1/3),精索从之间穿过,两叶交叉,并将两叶的下缘缝至腹股沟韧带上,形成精索的出口,控制其大小仅供精索通过。修剪外侧过多的补片,超过内环至少5cm,并铺平在腹外斜肌腱膜下面。局麻下做该手术是安全的。
(2)腹横筋膜前及腹横筋膜后修补相结合的术式:Rutkow疝环充填式修补术:使用一个热成形的、锥形的填充物(plug)填补疝环,上置网片待组织长入后加强修补。基本方法是疝囊高位游离并回纳,将填充物置于缺损处,四周与疝环缝合固定。对股疝的修补有着明显的优势。同时存在斜疝和直疝时,可以切开两者之间的筋膜,然后用单个大的填充物修补复合缺损,如果是两个明显分离的缺损,也可以用两个填充物分别修补。由于该修补术式未将上置网片进行Lichtenstein式的缝合,因此,其对腹股沟后壁的加强是不完全的,近年来的临床研究表明填充物收缩现象较平片明显,因此不能完全防止疝囊从填充物旁再次疝出的可能,另外,填充物出现围假体硬化的现象较严重。因此,有应用减少的趋势,但其在复发疝及股疝的应用上仍有一定的优势。于此手术类似的术式还有Millikan疝环充填式修补术。
(3)腹横筋膜后(腹膜前)修补术
Stoppa修补术:为开放式后入路腹膜外补片修补术。基于肌耻骨孔概念,从下腹正中切口进入腹膜外间隙,向外侧到达腹股沟后区,于腹横筋膜后方用一较大的人工材料广泛覆盖肌耻骨孔以对肌耻骨孔提供全面的保护,可以同时修补股疝、直疝和斜疝,或同时修补双侧疝。腹腔内压对此处放置的网片起到较好地固定作用,不用缝合补片。手术切口较大、创伤较大是其缺点。腹腔镜手术开展后,其应用有所减少。适用于前入路手术后较复杂的复发疝患者或通过下腹部切口同时行其他手术的腹股沟疝患者。
Kugel修补术:也是开放式后入路腹膜外腹股沟区疝修补术。切口选在内环口上方2~3cm,逐层切开腹外斜肌腱膜、腹内斜肌、腹横机和腹横筋膜进入腹膜外间隙,将疝囊回纳,并与精索分离,较大的疝囊于内环口处横断,缝合腹膜缺损。用手指在腹膜外间隙内钝性分离,内侧达耻骨结节腹直肌后方,下方过耻骨梳韧带,外侧到髂腰肌表面。腹膜前间隙足够容纳一8cm×12cm大小(或依缺损大小选择更大尺寸的补片)含记忆环的双层聚丙烯网片,以覆盖肌耻骨孔。补片的长径大致平行于腹股沟韧带,并且约3/5位于腹股沟韧带之上,2/5位于之下。补片内侧缘应达到耻骨联合,补片下缘要盖住髂血管,并位于腹膜和精索之间。与Stoppa术式相比,该术式被认为是微创的、免缝合的、腹膜外无张力疝修补术。其后又发展了直径10cm的圆形及9.5cm×13cm圆形Modified Kugel补片,与Kugel修补术类似。该方法是通过我们熟悉的腹股沟区前入路方式进入腹膜外间隙放置补片的修补方式。
腹腔镜腹股沟疝修补术:修补原理和Stoppa术式一样,腹腔镜疝修补术是从后入路来加强肌耻骨孔。目前主要有三种术式:腹腔内补片置入术(intraperitoneal onlay mesh technique,IPOM),经腹腔放入补片覆盖疝缺损,并用钉合器将其固定。操作简单,但修补材料因直接放入腹腔内,必须是防粘连材料,费用较贵。目前该术式已不再是腹腔镜疝修补的主流术式。经腹腔腹膜前疝修补术(transabdominal preperitoneal technique,TAPP)先经腹于内环口上方切开腹股沟区腹膜并作分离,显露整个肌耻骨孔的腹膜前间隙,然后在此间隙置入聚丙烯网片,将补片固定,最后将腹膜关闭。完全腹膜外疝修补术(totally extraperitoneal technique,TEP)整个手术过程不进入腹腔而是在腹膜前间隙内进行分离。游离腹膜前间隙方法是在脐下做一1.2cm切口,切开腹直肌前鞘,向外拉开腹直肌,暴露后鞘,沿后鞘置入球囊扩张器达耻骨结节后充气扩张,建立该间隙;或进入腹腔镜直视下分离。在脐与耻骨结节中点处及耻骨结节上方各置入两个5mm穿刺套管,游离出的腹膜前间隙,内侧过中线,下方进入耻骨后间隙暴露耻骨结节和耻骨梳韧带,将疝囊回纳后暴露髂血管,外侧接近髂前上棘,腹壁下血管应留在视野的上方,放入至少10cm×15cm的聚丙烯补片,覆盖整个肌耻骨孔区域。由于腹膜和腹内压的作用使补片固定于原位,多不需要固定。腹腔镜腹股沟疝修补术除了腹腔镜手术创伤小的优势外,还能同时处理两侧疝,对斜疝、直疝及股疝可一并修补,适合处理复发疝,可探查和发现隐匿性疝。其缺点为技术要求高,学习曲线长,费用较高,需在全麻和气腹下进行。
Stoppa、Kugel修补术和腹腔镜疝修补术等术式均属于腹膜前修补方法,近年来应用有逐渐增多的趋势。根据肌耻骨孔概念,腹股沟疝、股疝均是通过肌耻骨孔疝出,肌耻骨孔是真正的“疝环”,此时以足够大的补片覆盖整个肌耻骨孔来替代或加强薄弱的腹横筋膜是最为完全的。而将补片置于肌耻骨孔后方符合压力学原理,能更好地对肌耻骨孔提供保护,且有固定补片的作用。补片的位置与Lichtenstein术式不同,该部位并非呈平面结构,而是一个凸面向前外下方的立体结构,特别是在内环口处,腹壁与髂腰肌形成约60°的交角,补片应顺势而放,使其适合该处的三维结构。补片覆盖了肌耻骨孔以后输精管和精索血管位于补片的后下方。因此也不需要剪开补片来围绕精索。腹膜前腹股沟疝修补有其优势,但在腹膜前间隙的操作和放置补片对泌尿生殖系统是否有潜在的影响,以及腹膜前间隙再次手术的难度等问题应予以重视。
另外,股疝的手术入路有腹股沟韧带下入径和腹股沟韧带上入径。腹股沟韧带下入径:在腹股沟韧带下方卵圆窝处作一直切口,游离疝囊,打开疝囊并回纳疝内容物,疝囊结扎或回纳后将腹股沟韧带、髂耻束、陷窝韧带与耻骨梳韧带、耻骨筋膜缝合以关闭股环,或用网塞法填补修补股环。此方法较简单,但无法处理绞窄的疝内容物,也无法探查是否合并有腹股沟疝,因此实际使用较少,适合于小的股疝。腹股沟韧带上入径:与常规腹股沟疝手术切口一样,切开腹股沟管,从内环口到耻骨结节打开腹横筋膜,进入Bogros间隙,从股环处将疝囊和疝内容物回纳,回纳困难时可切开髂耻束、腹股沟韧带以松开股环,回纳疝囊,可行Mcvay法修补。还有开放的Stoppa术式、Kugel术式和腹腔镜术式可用于股疝的修补,其修补方法如前所述。但须注意,由于腹股沟韧带的切断,其对该处补片的支撑作用降低,因此,应将补片缝合至耻骨梳韧带上,并选择较大的补片修补是该手术成功的要点。
腹股沟疝手术方式有多种,但到目前为止尚没有一种理想的手术方式。尽管无张力疝修补术已被广泛的应用,组织修补依然是不可完全替代的修补方法,对一些病例还是十分有效的,也是进行补片修补术的基础。当前对疝修补手术的评价已不能单单局限于复发率的高低,我们需要更多地考虑患者术后的舒适度、对生活工作的影响以及经济学的评估。另外,术者的经验也很重要,除了掌握腹股沟区的解剖特点外,选择自己熟悉的术式进行修补是手术成功的关键。













