英文名称 :bilateral breast carcinoma
广义的双侧乳腺癌包括双侧原发性乳腺癌和双侧转移性乳腺癌,分别指双侧乳腺各自发生的原发性癌和一侧乳腺癌为对侧乳腺癌的转移癌。因此判断第二侧乳腺癌是否为原发对于双侧乳腺癌的诊断非常重要。临床上所说的双侧乳腺癌通常是指原发性双侧乳腺癌。原发性双侧乳腺癌定义为2个月内两侧乳腺同时发生独立的乳腺癌,是多源癌的一种类型,比例约占所有乳腺癌的5%~15%。原发性双侧乳腺癌可分为同时性双侧乳腺癌和异时性双侧乳腺癌,以异时性发生居多,其发病率分别为4.5%~12.5%和12%~21%。两侧乳腺癌发生时间间隔<6个月者称为双侧同时性乳腺癌。发生间隔大于6个月者称为双侧异时性乳腺癌,间隔时间最长者可达十多年至二十几年。双侧乳腺癌约占乳腺癌患者的4%~20%。统计瑞典1970—2000年123 757例女性乳腺癌患者,6550例为双侧乳腺癌,其中1893例为同时性双侧乳腺癌,4657例为异时性双侧乳腺癌。该资料同时报道,异时性双侧乳腺癌发生率由1970年的每10万人640例下降至2000年的每10万人440例。也有文献报道随着乳腺癌发病率的提高和术后生存期的延长,双侧乳腺癌发病率也呈增高趋势。
经过大量研究发现,双侧乳腺癌患者存在不同程度的易发因素。对高危人群的认识可以提高该病的早期诊断率。
1.对侧乳腺癌病史
目前乳腺癌的发病原因尚不清楚,但可以想象,一般情况下,双侧乳腺癌接受致癌因素的影响程度基本一致。因此,大多数学者认为,有乳腺癌病史者,对侧患乳腺癌的机会为正常人的11倍,属于乳腺癌高危人群,应定期复查。国外报道,甚至有进行对一侧乳腺相对应于首发乳腺癌的镜影活检,从中发现隐匿灶。
2.乳腺癌家族史
家族中一级亲属患有乳腺癌,尤其是双侧性癌、绝经前发病。
3.年轻乳腺癌患者
首发癌年龄小,一般小于40岁,体质健康,患早期乳腺癌(0~Ⅰ期)、非侵袭性癌或特殊类型乳腺癌患者。
4.多中心型癌
首发癌为特殊病理类型,如小叶癌、单纯癌、黏液癌或混合型癌。
5.基因改变
BRCA1、BRCA2基因突变已经被证实与家族性乳腺癌有关,该基因突变者起病时年纪较轻,而且有更高的对侧乳腺癌发生率。研究发现,双侧乳腺癌的发病与p53没有关系或关系不大。目前尚没有发现直接针对HER-2基因的研究。
国内资料统计双侧乳腺癌的发病率为2%~4%。在国外,通过乳腺摄影和对侧乳腺组织随机活检,发现在一侧患乳腺癌的患者就诊中,约有3%~4%的患者对侧均有隐匿性病变,因此双侧同时性乳腺癌占全部乳腺癌的2%~11%。Healey等曾报道一侧乳腺癌手术后,对侧乳房发生转移的机会每年增加0.5%~1.0%;随访时间愈长,发生癌的机会愈多。Healey等发现,患者一侧乳腺癌术后,5年内对侧乳腺癌的发病率为3%~3.3%,10年内为7.0%。故有学者提出,针对单侧乳腺癌术后对侧乳腺无症状的患者,采用选择性活组织检查和/或影像学检查可显著提高双侧乳腺恶性肿瘤的检出率。Urban报道同时性双侧癌的发生率为12.5%,异时性双侧癌为7%左右。
组织学上可以是各种类型乳腺癌:①两侧乳腺组织中分别找到原位癌成分(如导管癌、小叶癌等);②两侧乳腺癌病理组织类型不同;③两侧乳腺癌病理组织类型相同,而先发侧无局部复发、淋巴转移及其他远处转移。
病理类型呈多样性,导管原位癌、浸润性导管癌、浸润性小叶癌、混合型均可发生,其他类型少见癌也有报道;双侧病理类型相同者居多;有文献报道肿瘤体积较单侧乳腺癌小,分化级别较单侧乳腺癌高。
与单侧乳腺癌表现相同;不同病理类型的乳腺癌在影像表现上有所不同;双侧乳腺癌影像表现可以相似,亦可不同。同时性双侧乳腺癌病灶常具有不同的病理类型及病程,具有相同病理类型双侧病灶的MRI表现亦可不完全相似。(图1、图2)
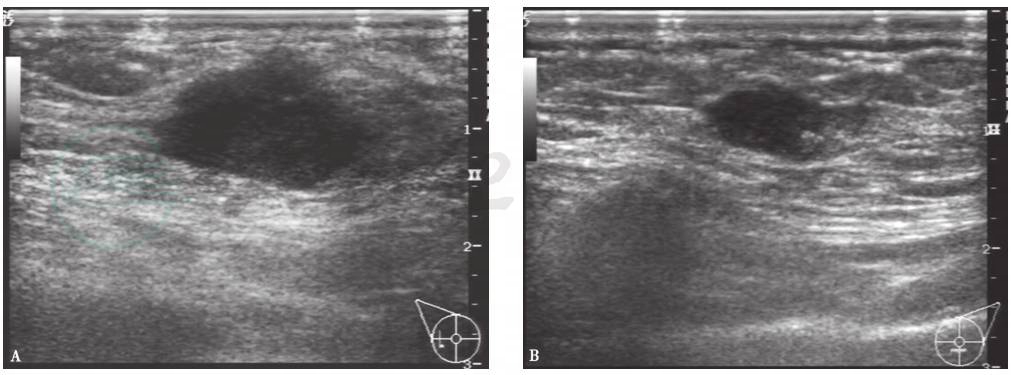
图1双侧乳腺癌超声
右侧乳腺外侧肿物呈低回声,形态不规整,边界不规则,呈蟹足样,后方回声衰减(A)。左侧乳腺中下方肿物,呈低回声,边缘不光滑(B)
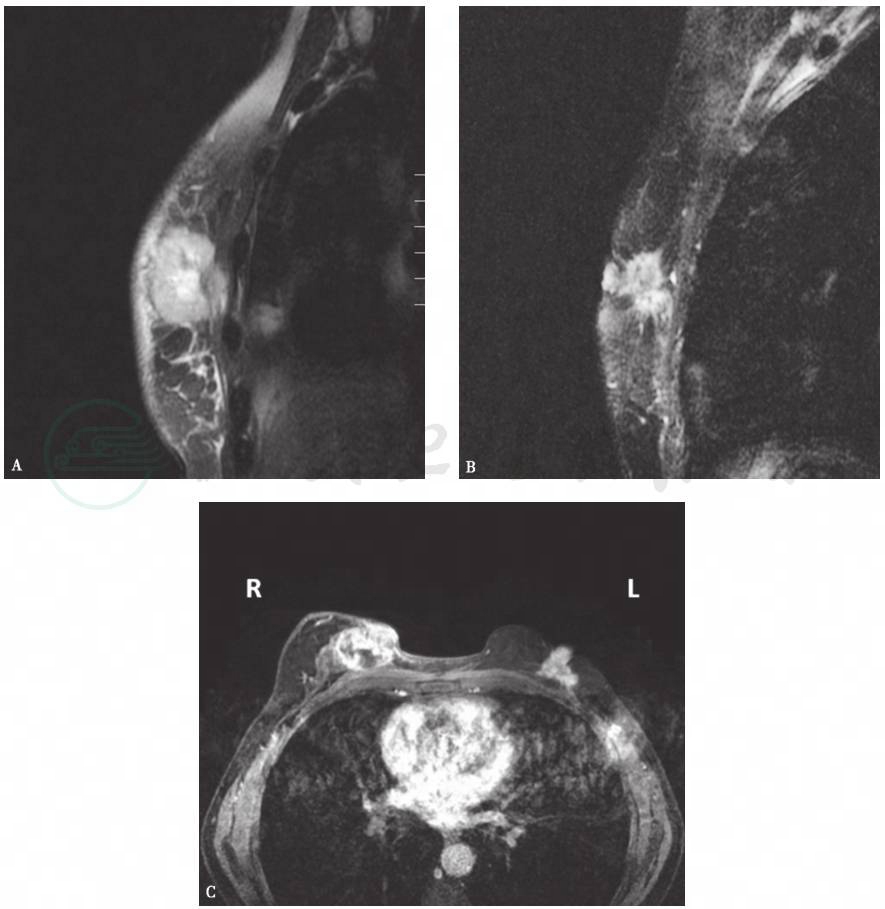
图2 双侧乳腺癌MRI
双侧乳腺内见不规则长T2信号肿物,右侧较大,增强扫描不均匀环形强化,右乳皮肤增厚,左乳头受累凹陷
双侧原发性乳腺癌的处理原则与单侧乳腺癌相同,需行手术为主的综合治疗。然而,对于单侧癌的患者,因其为高危人群,有发生对侧癌的可能;因此,在处理上尚存在分歧。有人认为:乳腺是成对的副性腺器官,其组织解剖结构及受外界因素的影响是相同的;虽然一侧行手术治疗,但诱因不会随着单侧乳房的消失而消失,对侧仍可以发生肿瘤。因此,Leis曾建议在行首发癌侧的手术时,对侧乳腺应行首发侧肿瘤部位的镜影部位乳腺组织活检。尤其是:①首发侧病灶小、病期早、肿瘤分化好,估计长期生存者;②首发侧癌为多中心性病灶;③有乳腺癌家族史;④对侧乳房摄片有可疑病变者。
处理双侧乳腺癌的关键在于切勿将对侧原发性乳腺癌当作转移癌而采取姑息治疗或延误治疗。
1.坚持治疗 术后应定期行化疗或放疗。化疗期间定期复查肝、肾功能,化疗前1日或化疗后5~7日均应检查白细胞计数,若白细胞计数低于3 × 109/L,需及时就诊。放疗期间注意保护皮肤,出现放射性皮炎时及时就诊。
2.坚持锻炼 坚持患侧上肢功能锻炼,术后2~3个月避免用患侧上肢搬动、提、抬重物。
3.避孕 术后5年内避免妊娠,避免乳腺癌复发。
4.介绍乳房假体的临床应用情况。
5.指导乳房自我检查(breast self-examination) 20岁以上的女性,特别是乳腺癌高危人群、乳腺癌术后病人应每月检查1次。乳房自检选在月经干净后2~3日或月经周期的第7~10日进行,因此时乳房组织较薄、较软,病变较易被查出;绝经者应选择每月固定1日检查;40岁以上的女性或乳腺癌术后的病人每年需行钼靶X线检查。
(1) 视诊:检查时,室内光线明亮,充分暴露两侧乳房。站在镜前两臂放松垂于身体两侧,观察两侧乳房的大小和外形是否对称,有无局限性隆起、凹陷或皮肤改变;两侧乳头有无内陷、抬高;乳头和乳晕有无糜烂、破溃、水肿等。然后,两手高举置于头后,再次观察上述内容。
(2) 触诊:可取仰卧位或侧卧位。仰卧位,肩下垫软薄枕,手臂枕于头下。一侧手指并拢将指腹平放在对侧乳房上,要有一定压力依次从乳房外上、外下、内下、内上各象限进行检查。然后检查乳头和乳晕,最后检查腋窝有无肿块。用同样的方法检查另一侧。若发现肿块和乳头溢液,应及时就诊。
第一侧乳腺癌通常比对侧乳腺癌更具风险性,一侧患乳腺癌后对侧再患乳腺癌的风险每年约为0.7%,因对侧乳腺癌而死亡的风险每年约为0.2%,故而应加强随访。对侧乳腺每3~6个月临床体检1次,每年进行乳腺超声和钼靶摄片或MRI检查,至少持续5年。体检或影像学检查如发现对侧乳腺有局限性乳腺组织增厚结节状改变,可行增厚腺体病理检查,如有癌变按乳腺癌治疗原则处理。如果对侧乳腺广泛性不典型增生,则可考虑对侧乳腺切除。对于一侧乳腺癌手术切除后对侧乳腺的预防性切除在预防手段中有很大争议,不主张做对侧预防性切除。预防性切除可以提高早期诊治率,但对总体生存率无明显影响,所以对该手段应慎重选用。对于有高危因素的患者和家族性乳腺癌患者,如果本人要求可考虑或建议行对侧乳腺的预防性切除。药物预防方面,Goss报告他莫昔芬可显著降低第二侧原发癌的发生风险,早期乳腺癌研究组也证实服用他莫昔芬5年可以使对侧乳腺患癌的风险降低47%。芳香化酶抑制剂对绝经后女性对侧乳腺癌的预防作用也已经得到初步肯定,化疗对预防对侧乳腺患癌的作用研究的较少。Bernstein等随机试验中证实,化疗使对侧乳腺发生癌的机会降低了20%,具有显著性意义。但Mikael Hartman统计报道,多因素回归分析表明5年内发生的异时性双侧乳腺癌,首发癌术后接受化疗的患者死亡率增加2.4倍。虽然目前预防措施和方法很多,但真正有效的预防措施期待着病因研究的突破。总之,随着乳腺癌生存率的提高,原发性双侧乳腺癌的发生将逐渐增多,应作好单侧乳腺癌患者的随访,宣传有关科普知识,提高患者自我检查的意识,使第二侧乳腺癌能被早期发现并得到及时治疗。













