英文名称 :vitreous hemorrhage
玻璃体积血(vitreous hemorrhage)是指血液进入玻璃体腔。它不是一种独立的疾病,而是眼外伤或眼底血管性疾病等多种病变造成视力危害的一种常见并发症。一方面,玻璃体内的积血使屈光介质混浊,妨碍光线达到视网膜,而且对玻璃体结构和邻近组织产生一定影响;另一方面,机体对玻璃体内血液的反应可使血液逐渐被清除。在不同的病例,由玻璃体积血导致的后果有很大不同,应根据原发伤病、玻璃体积血量的多少、出血吸收的情况及眼部反应的表现等,适时恰当进行临床处理。
任何原因致使视网膜或葡萄膜血管或其新生血管破裂,血液流出并聚积于玻璃体腔内,都可形成玻璃体积血。正常成人的玻璃体无血管,但视网膜新生血管可长入玻璃体,或出现玻璃体纤维血管组织增生。眼外伤和眼底血管性疾病,是临床上引起玻璃体积血的常见原因。
(一)眼外伤或手术引起的玻璃体积血
1.眼球穿通伤或钝挫伤
都可造成外伤性玻璃体积血。在角巩膜穿通伤、巩膜穿通和眼后段的异物伤,玻璃体积血的发生率很高。眼球钝挫伤造成的眼球瞬间形变可致视网膜脉络膜破裂而出血;前部玻璃体积血可由虹膜、睫状体部位损伤所致。据一组病例观察,外伤性玻璃体积血可占主要累及眼后段挫伤病例的25%~45%。据Juan等对453例眼外伤住院患者的统计资料,玻璃体积血145例,占32%。
2.间接性眼损伤
包括Terson综合征和Valsalva视网膜病变,都会发生玻璃体积血。
(1)Terson综合征
与任何类型的颅内出血相关的玻璃体积血综合征,称Terson综合征。1881年Litten和1900年Terson分别描述了这种与蛛网膜下腔出血相关的眼内出血。占蛛网膜下腔出血患者的3%~8%。多双眼受累。有些病例曾有严重的胸部挤压伤史。但常见原因是颅内动脉瘤破裂引起的急性蛛网膜下腔出血。在急性期,玻璃体积血常遮蔽眼底观察,部分吸收后可见视网膜前、视网膜内或视网膜下的出血。可并发视网膜前膜。其发生机制不清。玻璃体积血可能持续较长时间,玻璃体手术干预是有效的。
(2)Valsalva视网膜病变
是以关闭声门时用力呼气导致的胸膜腔内压力骤然升高发生的、以视网膜前出血为特征的视网膜病变。一般认为,静脉回流减少、伴有颅内静脉压升高是发生的原因。举重、用力排便、咳嗽和呕吐,是发生的伴随事件。因内界膜下出血、视网膜前出血、视网膜出血或玻璃体积血引起视力丧失。血液吸收后视力可恢复。
3.手术性玻璃体积血
可见于白内障手术、青光眼滤过手术、视网膜脱离修复手术、玻璃体手术等。例如,在白内障或青光眼手术中损伤或部分切除虹膜时,出血进入玻璃体内;手术中因眼压波动及脉络膜血管脆弱引起脉络膜出血;巩膜外垫压手术中,因视网膜下液引流时累及脉络膜或视网膜血管引起出血等。玻璃体手术中的出血可能会更常见,在眼内操作中触及或处理视网膜或新生血管,都可形成出血,需要术中彻底止血。但即使如此,在不同的疾病,如增生性糖尿病视网膜病变,手术后早期或晚期仍可能发生玻璃体积血。
(二)自发性玻璃体积血
包括的疾病种类较多。主要有视网膜血管病,如糖尿病视网膜病变、视网膜静脉阻塞、Eales病、视网膜大动脉瘤、早产儿视网膜病变、家族性渗出性视网膜病变、视网膜毛细血管扩张症及镰状细胞病等;玻璃体后脱离或视网膜裂孔形成;湿性年龄相关性黄斑变性,息肉样脉络膜血管病变;视网膜脉络膜的炎症(如视网膜血管炎、中间葡萄膜炎)、变性(如视网膜劈裂症)或肿瘤(如视网膜血管瘤)等。
据一组玻璃体积血的病例统计,糖尿病视网膜病变占34.1%;无脱离的视网膜裂孔占22.4%;孔源性视网膜脱离占14.9%;视网膜静脉阻塞占13.0%,以上四种疾患占84%。其他疾病如玻璃体后脱离、视网膜血管炎、视网膜静脉周围炎、年龄相关性黄斑变性、眼内肿瘤、早产儿视网膜病变,也占有相当的比例。新田安纪芳等对糖尿病、眼外伤等两种病因除外的151例单眼玻璃体积血病例进行临床分析,引起出血的主要原因是,视网膜裂孔形成占42%;视网膜静脉分支阻塞占37%。一些血液系统疾病如白血病、视网膜劈裂症也可导致玻璃体积血,但较为少见。以下列举几种常见的玻璃体积血疾病。
1.糖尿病视网膜病变
是玻璃体积血的最常见原因。我国糖尿病患者已有9700万。在1型糖尿病患者,发病15年后几乎全部出现视网膜病变,其中约一半发生增生性视网膜病变。在2型糖尿病患者,病史15年以上发生视网膜病变的比例可达到53%~84%,其中增生性病变可达25%。视网膜新生血管形成是增生性病变的标志,是玻璃体积血的原因。因出血引起的视力下降,不能靠血液自行吸收而恢复的患者占大多数,除非能及时、足量完成全视网膜激光光凝术,使视网膜新生血管消退;否则,都需要玻璃体手术干预。
2.视网膜静脉阻塞
是第二位常见的视网膜血管疾病。中老年多发。据世界范围内的新近统计,在49~60岁年龄段的发病率,约为0.7%;在80岁以上人群中为4.6%,无性别差异。视网膜分支静脉阻塞(BRVO)的发病率是视网膜中央静脉阻塞(CRVO)的2~3倍。目前估计每年新发病例为520/百万,其中每百万人群中BRVO为442例,CRVO为80例。在BRVO,当荧光素眼底血管造影显示无灌注区大于5DA(视盘面积)时,约40%的患眼发生视网膜新生血管,其中60%发生玻璃体积血,而且多发生在阻塞后6~12个月内。因此,这类玻璃体积血也是玻璃体手术的较常见适应证。在CRVO眼的不同阶段,约10%发生视盘或视网膜新生血管,也会造成玻璃体积血。
3.特发性视网膜血管炎(Eales病)
是中青年男性发生玻璃体积血的常见原因。无系统性疾病。是原因尚未阐明的视网膜血管炎症引起广泛的视网膜缺血和新生血管形成导致玻璃体出血。出血可反复发作,引起牵拉性视网膜脱离。
4.视网膜裂孔形成及孔源性视网膜脱离
因玻璃体液化、粘连和牵拉,引起急性玻璃体后脱离或视网膜裂孔形成时,由于视网膜血管的破裂,会发生玻璃体积血。尤其在马蹄形撕裂孔邻近或跨越血管时,可引起较大量的出血,完全掩盖眼底。因此,对40~60岁的中老年病例,无外伤,高血压或糖尿病,或高度近视眼发生单眼玻璃体积血,应警惕视网膜裂孔形成,以免延误治疗时机。
血液聚积在玻璃体腔内,会对玻璃体和视网膜产生损害;而机体的反应将逐渐清除血液及其分解产物。
(一)血液对玻璃体的损害
根据临床观察和实验研究,一定量的血液进入玻璃体,可使玻璃体凝胶浓缩凝聚、液化和发生后脱离。玻璃体因失去正常的凝胶结构和对视网膜的支撑等功能,生化特性也随之改变。
1.实验研究
给正常家兔的玻璃体内注入0.1~0.2ml自体全血,1周内即可观察到玻璃体与视网膜之间发生分离,塌陷的玻璃体形成薄纱样膜,呈假囊状包绕血块。这种假膜与不完全脱离部位的玻璃体相附着。2周后玻璃体几乎完全脱离,同时玻璃体变性、液化。
2.血液引起玻璃体变性的机制
尚无统一的意见。①铁离子的作用:长期以来,人们认为血液降解后,血红蛋白释放出的铁离子对玻璃体液化起重要作用。为了验证这一假说,我们将氯化亚铁溶液加入离体牛眼玻璃体,结果相当于血液含铁10mmol/L浓度的亚铁溶液0.1ml,在20小时内,能完全破坏玻璃体凝胶结构,使胶原纤维全部凝聚分离。相当于这一浓度的1%亚铁离子,也能使部分胶原凝聚。铁离子对玻璃体的特殊破坏作用,与产生氢氧根自由基有关。对家兔的活体实验证实,相当于0.3~0.7mmol/L浓度(16.8~39.2μg)的铁离子可使家兔玻璃体液化。理论上,0.1ml血液含50μg以上的铁离子,但实际上,玻璃体积血时只释放出很少的游离铁离子。②巨噬细胞的作用:在玻璃体积血时,大量巨噬细胞侵入,实验证实玻璃体内超氧化物歧化酶的活性下降,间接证明巨噬细胞在吞噬时呼吸爆发释放出超氧化物阴离子自由基(O2-)。这种自由基对玻璃体基质和细胞成分都有很强的破坏作用。③酶反应:血液引起的炎症过程能激活溶酶体酶,它们能对玻璃体胶原和透明质酸发生水解作用。因此,玻璃体的变性液化可能是以上作用的共同结果。
3.诱发玻璃体后脱离
许多临床观察提出,玻璃体与视网膜的粘连或不完全后脱离,与新生血管膜长入玻璃体及其诱发的牵拉性视网膜脱离有很大关系。与此设想,如果能用人工方法,在粘连形成前早期诱发玻璃体后脱离,这对避免上述并发症有益。由玻璃体积血的实验发现,后玻璃体的脱离与玻璃体凝缩和巨噬细胞作用有关。笔者将活化的巨噬细胞注入玻璃体内,透射电镜检查可见巨噬细胞附着于玻璃体视网膜界面,界面上的胶原疏松崩解,在8天后发生后部玻璃体与内界膜的分离,形成玻璃体后间隙,而内界膜完整,后间隙内有完整的巨噬细胞,此后玻璃体后皮质逐渐远离,分离范围扩大(图1A、B)。这一观察说明,玻璃体后脱离可能与巨噬细胞分泌的弹力纤维酶、胶原酶的水解作用有关。近年来,利用一些蛋白水解酶诱发活体玻璃体后脱离的实验也得到了相似的结果。
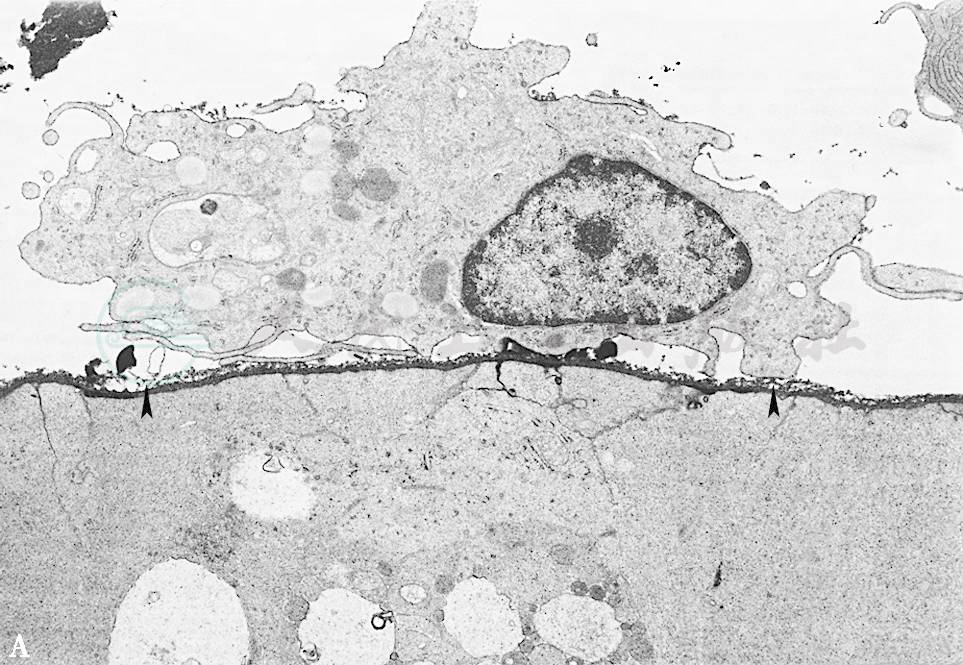
图1A 活化巨噬细胞诱发兔玻璃体后脱离的透射电镜图像
活化巨噬细胞注入玻璃体内,附着于视网膜内表面。×3000
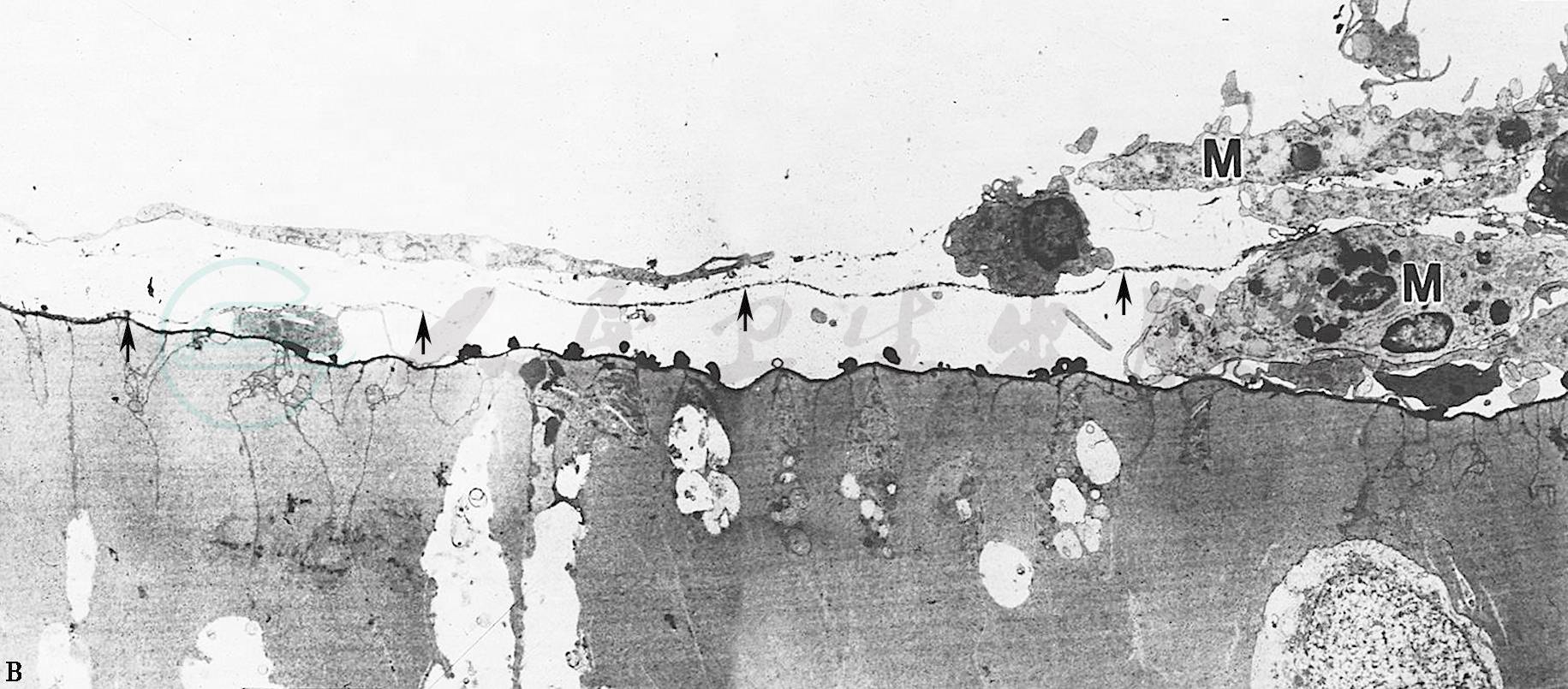
图1B 活化巨噬细胞诱发兔玻璃体后脱离的透射电镜图像
后玻璃体分离开始形成。箭号:指示已分离的玻璃体后皮质;M:巨噬细胞。×1500
(二)玻璃体积血对视网膜的毒性
以往认为,血红蛋白释放的铁对视网膜有毒性作用。但近年的临床观察发现,玻璃体积血清除后视网膜功能恢复。视网膜是否受到毒性损害、损害的程度可能取决于出血量、视网膜的功能状态和已有的病变等因素。对这一问题尚有待进一步研究。
von Hippel(1894)曾提出,玻璃体积血时视网膜的改变可能是血红蛋白释放出铁的毒性所致。Regnault(1970)用59Fe标记的红细胞注入动物玻璃体内,测定放射性强度,结果放射活性下降到25%需要2个月,此时玻璃体已半透明,而用51Cr标记的红细胞在注射后1个月已下降到25%,这说明红细胞清除较快,铁在眼内存留时间较红细胞长。Doly(1986)用59Fe标记的红细胞0.3ml注入玻璃体内,结果证实血红蛋白释放出铁离子,铁能从玻璃体进入视网膜内,从视网膜的神经节细胞移向组织深层。视网膜电图检查有相应的下降。对离体鼠视网膜用含铁溶液灌注,当铁离子浓度达到0.1mmol/L时,ERG无变化;为0.5mmol/L时,ERG波幅明显降低;在2mmol/L时出现不可逆改变。我们向兔玻璃体内注入自体全血0.2ml,24小时测定视网膜组织内的脂质过氧化产物丙二醛,发现丙二醛含量明显比对照组升高,提示自由基的产生可能在铁对视网膜损伤中起一定作用。
随着玻璃体切除术的开展,一些过去认为治疗无望的陈旧性玻璃体积血患者,在切除积血和混浊的玻璃体之后,视力得到恢复。甚至在术前ERG波幅消失的病例,术后视力也得到相当程度的提高,ERG改善。Ehrenberg等(1984)用家兔进行玻璃体积血实验研究,得出血液对视网膜无毒性的结论。他们向玻璃体注入自体全血0.25 ~0.5ml,连续观察4个月,ERG正常。X线微电极分析,视网膜内未检出铁质,组织上未见形态改变。但血液能刺激视网膜内的细胞增生。Sanders的实验表明,向兔的玻璃体内注射自体全血0.3ml或血红蛋白22.4mg 3次,每次相隔1个月,光镜和超微结构检查未见视网膜改变。
(三)玻璃体积血刺激眼内细胞增生
实验证实,向玻璃体内注射全血或红细胞、白细胞、血小板及血红蛋白,都可形成玻璃体膜。超微结构检查发现膜中含有大量的巨噬细胞和玻璃体固有胶原,一般无成纤维细胞增生,对视网膜无牵拉作用。但近年研究表明,全血或红细胞可刺激视网膜表面的细胞增生。Ehrenberg(1984)等向玻璃体注入0.5ml全血之后,观察到兔眼视盘和髓线上有纤维血管组织增生,对髓线造成局部的牵拉,但无严重的视网膜脱离。在下方周边部视网膜表面出现神经胶质性视网膜前膜。Miller等(1986)向兔眼注入纯化的红细胞,也得到同样的结果。
在眼球穿通伤的条件下,玻璃体积血对预后有重要影响,能刺激伤口的成纤维细胞向玻璃体内生长,形成粗大的纤维血管组织条索,可造成牵拉性视网膜脱离。在无明显的玻璃体积血时,巩膜伤口在1~2周内愈合成瘢痕,内面无纤维组织生长。
由于玻璃体积血主要引起巨噬细胞为主的慢性炎症,我们提出,巨噬细胞可能在诱发眼内细胞增生中起主要作用。将活化的巨噬细胞注入兔玻璃体内,引起了髓线的纤维血管组织增生、局限性牵拉性脱离、玻璃体后脱离和神经胶质性视网膜前膜形成(图2A、B、C)。由于巨噬细胞能产生和分泌多种生物活性物质,如生长因子、白介素、溶酶体酶等,这些物质在刺激细胞的游走、增生中起重要作用。此外,多种炎性介质和生长因子对视网膜色素上皮细胞、成纤维细胞和神经胶质细胞有趋化和促增生作用。
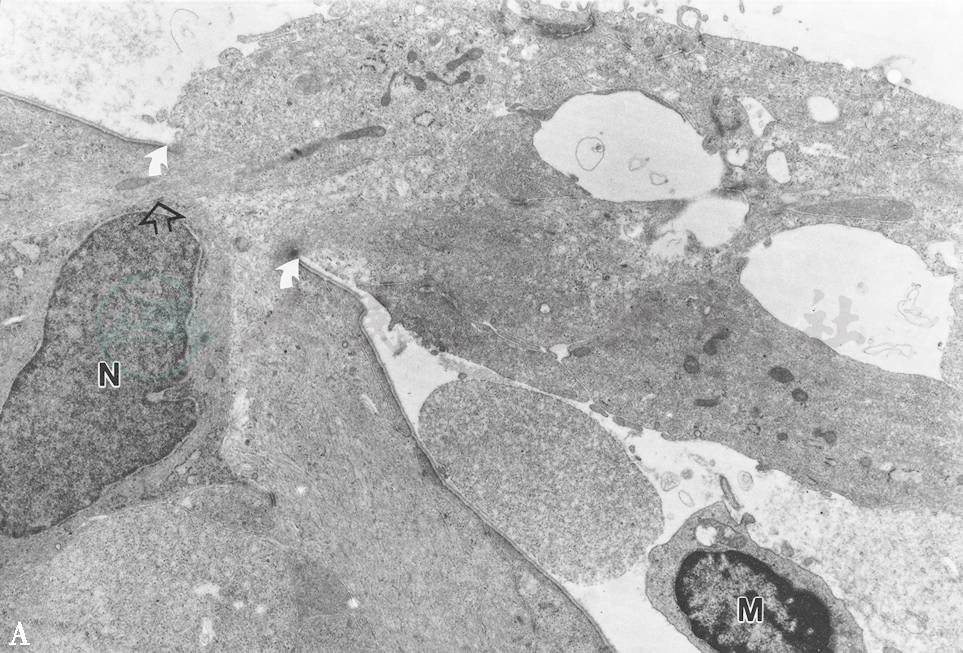
图2A 活化巨噬细胞注入兔玻璃体内诱发视网膜胶质细胞增生并形成视网膜前膜
一个胶质细胞穿出视网膜内界膜破口(箭号),长入玻璃体内。其核尚在视网膜浅层。透射电镜,×3000

图2A 活化巨噬细胞注入兔玻璃体内诱发视网膜胶质细胞增生并形成视网膜前膜
抗GFAP免疫荧光染色阳性,显示视网膜前膜属于神经胶质细胞来源。×\200

图2C 活化巨噬细胞注入兔玻璃体内诱发视网膜胶质细胞增生并形成视网膜前膜
C.视网膜及神经胶质前膜的组织学照片,视网膜在前膜的作用下形成视网膜皱褶。HE,×200
(四)玻璃体积血对血-房水屏障和房水排出系统的影响
1.对血-房水屏障的影响
向实验动物玻璃体内注射血液后,采用虹膜荧光造影、血管示踪剂等方法检测眼前段葡萄膜血管通透性的变化,结果在1~40天内房水闪光阳性,虹膜血管出现荧光渗漏。反复注入血液后虹膜血管的渗漏可持续3个月之久。在临床研究中,玻璃体积血常伴有前房闪光,说明有血-房水屏障的损害。
2.对房水排出系统的影响
进入玻璃体内的红细胞变性后可成为血影细胞,血影细胞进入前房,可机械性地阻塞小梁网,使房水排出阻力增加,眼压升高,形成血影细胞性青光眼。此病的特点为:①有眼部外伤、穿通伤或其他原因引起的玻璃体积血;②玻璃体内的红细胞变为血影细胞;③血影细胞经破裂的玻璃体前界膜进入前房;④临床上,血影细胞性青光眼常在受伤后2周至3个月发生。
(五)玻璃体对血液的吸收
血液进入正常的玻璃体后,玻璃体的反应表现为以巨噬细胞为主的低度慢性炎症。一般没有玻璃体感染时大量中性白细胞浸润的改变。在这一过程中,血液逐渐缓慢地被清除。
1.实验观察
在家兔实验性玻璃体积血中,可以细致地观察血液的改变。自体全血0.2ml注入后5分钟,即可见血液发生凝固。24小时,形成边界清楚的血块,玻璃体纤维与纤维蛋白形成一个连续的膜,包绕血块。1周时,血块中的红细胞变性、溶血,释放出的血红蛋白使玻璃体变为暗红色混浊,玻璃体凝胶塌陷形成假膜,呈囊状包绕,并出现玻璃体后脱离。巨噬细胞于4~5天开始出现在玻璃体内,沿玻璃体胶原纤维聚集,接近红细胞。2~4周,大量红细胞从血块释出,血块变成灰白色,呈蜂窝状外观;玻璃体进一步液化、塌陷,包绕血块的假膜变致密,因玻璃体后脱离而形成的玻璃体后间隙变透明。组织学检查见巨噬细胞增多,吞噬红细胞碎片。5~12周,玻璃体逐渐变透明,6周后血块和溶解的细胞物质差不多都被清除,大部分纤维蛋白膜吸收,在玻璃体残膜内含有红细胞、巨噬细胞和残留的胶原纤维条索。13~16周以后,玻璃体完全透明,极少数眼在玻璃体基部残留吸收不完全的小血块,玻璃体仍有少量巨噬细胞。
2.临床观察
临床上,玻璃体积血吸收的快慢不一。Freeman报告,外伤性玻璃体积血完全吸收需1~24个月,平均8个月。血液吸收的快慢与出血量、出血部位、玻璃体状态、视网膜脉络膜功能等因素有关。①少量出血,视网膜前出血,多能较快地吸收。②玻璃体液化或切除术后,能明显加速血液的吸收。由于正常玻璃体胶原能激活血小板使血液凝聚,玻璃体液化后,血液不能有效地凝集而向四周扩散,因此有利于血液的清除。实验证实,向玻璃体注射可膨胀的气体致玻璃体被压缩后,血液的吸收速度较对照组快一倍。③纤维蛋白的溶解:纤维蛋白的溶解能使血块溶解,促使红细胞弥散;同时,纤维蛋白降解产物可能增强白细胞吞噬功能。纤维蛋白溶酶原激活剂(tPA)曾用于治疗玻璃体积血。④溶血:玻璃体积血主要发生细胞外溶血,即红细胞先发生溶解,然后才被巨噬细胞吞噬、消化并移出眼外。溶血后,玻璃体积血的吸收速度加快。⑤眼部的血循环功能,血循环功能不良,血液吸收延迟。
在大多数病例,玻璃体积血的自发吸收需要4~6个月时间,虽然视网膜前出血可在数天至数周之间弥散。以往曾经认为在开始治疗之前,应观察3~4个月,如果在这期间玻璃体混浊没有明显减轻,说明自发吸收缓慢或完全吸收的可能性较小。
但是问题在于,引起玻璃体积血的原发病是什么?能否允许等待3个月以上的时间?例如,在增生性糖尿病视网膜病变,在视网膜缺血的情况下,如果不能及时通过广泛的视网膜激光光凝控制,缺血会持续发展,引起牵拉性视网膜脱离,使预后变坏,因此,近年的许多研究证实,早期干预能改善这类疾病的预后。对于视网膜裂孔引起的积血也是如此,等待过程中会发生视网膜脱离。显然,考虑到原发病的进展及积极治疗原发病是重要的,而不是“消极”等待。
(一)药物疗法
以往尝试了一些药物试图促进血液的吸收。但尚无一种药物经确认有肯定的疗效。临床上难以进行随机对照的临床试验来评价某一药物或非手术疗法的效果。文献中报告尿激酶或tPA玻璃体内注射,以激活血块中的纤溶酶原,使血块溶解破碎,还可能增加眼部毛细血管的通透性。其他药物,包括具有活血化瘀作用的复方中药制剂,疗效有待进一步评价。
(二)物理疗法
曾有报告用超声波治疗玻璃体积血,但实验表明,超声波无加速血液吸收的作用。氩激光也曾试用于击射玻璃体内的凝血块,可使血块气化、松解。此外,尚有离子导入方法的尝试。这些方法,在临床上应用不多,其有效性难以判定。显然,这些针对积血吸收的疗法,不是对因的治疗,应该更多地考虑到原发病的治疗。
(三)手术治疗
玻璃体切除术最适宜于眼外伤(如开放性外伤或闭合伤)引起的玻璃体积血,以及持久的自发性积血或合并视网膜病变的病例。
1.外伤性玻璃体积血
①由眼球开放性外伤引起时,可实行早期玻璃体切除术。实验和临床研究表明,伤后1~2周内手术较为适宜,此期切除眼内的血块和炎性产物,能避免血液对创伤修复过程的过度刺激,减少纤维组织增生和牵拉性视网膜脱离发生的机会。近年也有初期玻璃体手术用于开放性眼球外伤的报告。②钝挫伤所致的脉络膜视网膜破裂,若不伴有视网膜脱离,可以等待一段时间。不能自发吸收、影响视力恢复时再考虑手术。钝挫伤引起的周边视网膜水肿或伴有少量玻璃体积血,并无视网膜裂孔形成,也不急于进行手术。③手术中或术后出血的处理,见有关章节。少量术后玻璃体积血可不作特殊处理,一般能很快吸收;较多时,可再次手术处理。
2.自发性玻璃体积血
应根据原发病的特征,决定手术时机。如上所述,增生性糖尿病视网膜病变发生玻璃体积血,即是手术适应证,早期手术效果较好。但如果能看到部分眼底,没有明显的牵拉性视网膜脱离,也可以先对可见的视网膜进行激光光凝治疗;遮盖黄斑的血块如果不吸收,应手术切除,因可导致黄斑前膜形成。总之,每种相关的原发病,有各自的手术适应证和手术时机,可参阅相应篇章的描述。













