眼表肿瘤指的是一大批生长在眼球表面的各种新生物,不一定都是真正意义上的良性或恶性肿瘤。实际上原发于角膜上的肿瘤极少见,一般来说,角膜肿瘤的发生与其相邻的结膜影响甚为密切。这是因为,从局部解剖上讲,角膜上皮与结膜上皮相延续,只是角膜上皮由非角化鳞状细胞组成;而结膜上皮则由大量非鳞状细胞及杯状细胞(goblet cells)组成。角膜上皮位于前弹力层的表面,后者是一层无血管无细胞的胶原纤维膜;而结膜上皮位于其固有层的表面,后者含有淋巴细胞、血管、淋巴管和分散的神经末梢。结膜上皮下较为丰富的结缔组织基底,决定了它发生与间质和结缔组织有关肿瘤的机会比角膜要多得多。
最常见的眼球表面肿瘤位于角膜缘(limbus),该处是球结膜与角膜两者的移行区,上皮细胞多达10层以上。鳞状细胞(squamous cells)的损害和上皮内树突状色素细胞的增生可能是该处肿瘤多发的原因。
按戴京等对北京市眼科研究所1961~1997年期间局部切除的12 000例病理标本统计,其中含眼表肿瘤1876例,占总数的21.63%。Shields,CL等复习文献发现,众多儿童结膜肿瘤中,97%为良性肿瘤,恶性肿瘤只有3%。最常见的恶性肿瘤包括结膜淋巴瘤和黑色素瘤。结膜肿瘤的频率包括:痣(64%)、皮脂瘤(5%)、淋巴瘤(3%)、毛细血管瘤(3%)。结膜痣中,包括深色素(65%),浅色素(19%)和完全无色素者(16%)。绝大多数结膜痣位于角膜缘鼻侧或颞侧,不累及角膜。偶尔位于泪阜但在穹隆和睑结膜面十分罕见。组织学上有65%可见到痣内囊肿。此外还发现,5%的痣颜色、7%的痣大小会随时间而变化。结膜痣恶变的几率低于1%。Shields JA从一家眼科医院收集到的20年间15岁以下儿童的眼表肿瘤282例,其中最常见的眼表肿瘤是痣、迷芽瘤、上皮包涵体性囊肿和乳头状瘤。
眼表的这些新生物主要来源于先天性和获得性两大增生性病变。获得性病变按照其来源又可细分为眼表上皮性、色素性、血管性、纤维性、神经性、组织细胞性、黏液样的、肌(原)性的、脂肪瘤的、淋巴样、白血病性、转移性和继发性肿瘤;色素性肿瘤包括:痣、种族性黑色素沉着、原发性获得性色素沉着、黑色素瘤和其他眼表新生物如黑色素沉着症和继发性色素沉着,最常见的非色素性肿瘤包括鳞状细胞癌和淋巴瘤;两者都有较为典型的临床特征;与结膜他处肿瘤比较,泪阜呈现不同的排列;痣和乳头状瘤最为常见,但大嗜酸粒细胞瘤和皮脂腺增生、腺瘤和癌也可发生。
这些肿瘤的临床鉴别是基于患者的病史和某些肿瘤典型的临床特征。对眼表肿瘤的认识和处理首先需要对结膜和角膜的解剖、肿瘤处理的一般原则有所了解。某些肿瘤特别的临床和组织学特征,还有,对每一种肿瘤的处理还基于作者数十年间处理数以百千计案例的临床经验。
结膜与角膜一起,构成眼球表面。它从上下睑缘起始覆盖眼睑后表面(睑结膜)转而进入穹隆部,反折到达眼球表面(球结膜部分),最后在角巩膜缘区与角膜相连续。泪阜位于上下泪点之间的内眦部分,它含有结膜和皮肤结构,诸如非角化复层鳞状上皮,覆盖在成纤维细胞、色素细胞、皮脂腺、毛囊和肌纤维上面。
结膜可以从上皮和基质结构两个方面引发新生物,在临床与组织学上和身体其他部分的黏膜组织发生的肿瘤相类似。角膜能发生上皮肿瘤,而基质肿瘤十分罕见;泪阜的组成比较特殊,即有黏膜和皮肤结构,所以有可能发生黏膜和皮肤肿瘤。
结膜成分包含上皮和基质。上皮由复层鳞状上皮和柱状上皮组成。角膜缘区为鳞状上皮区,而靠近穹隆部则为柱状上皮。基质由纤维血管结缔组织组成,穹隆部较厚,角膜缘区较薄。结膜特别的部分包括半月皱襞和泪阜。半月皱襞是一个垂直走向的结膜皱褶,位于球结膜的内侧,相当于某些动物的第三眼睑。
基于临床经验作出的结膜肿瘤诊断,术者会根据个人的经验按病灶的大小、受侵范围来决定事先计划好处理的程序和步骤。大体上包括以下几个方面:连续观察、切开性活检、切除性活检、冷冻治疗、化疗、放射治疗、改良性眼球摘除、眼眶内容摘除或以上几种治疗的联合。如果切除结膜的范围太大,则必须考虑予以对侧眼结膜或口腔黏膜修复创面,必要时也可以考虑羊膜移植。
1.观察
对于那些绝大多数怀疑为良性的肿瘤,观察总是列为首位的处理步骤。通常在首诊后对病灶的大小、颜色、侵犯范围画图或摄像记录,要求患者定期来门诊复查时追踪对比病情动态变化。诸如怀疑为皮样瘤、皮脂瘤、色素痣等病变,在手术切除以前,通常都会经历这么一个过程,实际上也是给患者考虑下一步处理的思想准备。绝大多数患者经过6~12个月的追踪观察,基本上能够确定肿瘤生长的趋向、有无恶变危险以及对周围组织受累的风险来决定手术与否。
2.切开性活检
对那些可疑的有症状的病变、或怀疑有可能恶变受侵范围相对广泛的新生物,例如鳞状细胞癌、原发性黑色素沉着症、黑色素瘤、皮脂腺癌侵犯结膜等可疑案例,因为诊断拿不准,一时无法决定最终处理方案,通常采取切开性活检,即切除一小部分病灶与正常组织过渡相邻的组织进行组织学检查,以确定其病理改变。进一步的处理方案取决于活检的结果。切开性活检对于那些不再打算彻底手术切除的案例,也是一种合适的措施,在确诊以后,或冷冻、或化疗、或放疗或其他局部药物治疗。这些病变包括淋巴样肿瘤、转移性肿瘤、范围广泛的乳头状瘤和某些已有大范围受累的鳞状细胞癌。
3.切除性活检
切除性活检最合适的案例是那些小到中等大小的肿瘤,不管是否有临床症状或恶变危险,只要术者能够确认,通过一次手术切除,就能彻底清除肿物,消除隐患。在此情况下,术者应该劝说患者下定决心实施手术切除,以切除性活检代替切开性活检,既节省时间和花费,更能避免因为切开性活检可能带来的肿瘤播散的潜在风险。例如有症状的皮样瘤、眼表骨性迷芽瘤、抗肾上腺皮质激素的化脓性肉芽肿、鳞状细胞癌和黑色素瘤。当这些病灶局限在结膜穹隆部以内,肿瘤通常都能被彻底切除,同时用结膜或口腔黏膜或羊膜实施结膜囊重建,缝线以可吸收缝线为好,如果考虑到有睑球粘连风险,则可同时加缝穹隆缝线或安置睑球粘连环防止术后粘连。
绝大多数结膜恶性肿瘤,诸如鳞状细胞癌和黑色素瘤,来自接近角膜缘的睑裂区。对于这种病灶,切除的技术有别于穹隆部肿瘤。角膜缘肿瘤有通过角膜上皮和巩膜进入前房或眼眶软组织的倾向。为此,在术中务必记住要同时切除一层角膜板层或薄层巩膜组织,以达到切除组织的边缘没有肿瘤组织的目的,确保手术野干净没有肿瘤组织残留。因为来自这些脆而易碎的肿瘤的细胞有可能在术中播散到邻近组织,所以术中动作轻盈。确保手术器械不触及肿瘤组织(不接触技术)至关重要。此外手术务必在手术显微镜下进行,在肿瘤被完整切除以前,要确保手术野干燥,使肿瘤细胞只和被切除组织在一起。这是一个既简单而又聪明的方法,避免用生理盐水冲洗或润湿手术野,直到肿物被完整切除,以减少肿瘤细胞在术中播散的风险。
为确保完整、干净利落地切除肿瘤组织,务必讲究手术中每一个动作的先后次序:在手术显微镜的观察下,先从肿瘤组织开外的角膜一侧入手,而非先从结膜切口入手,结膜创口通常总是在最后触及,这样才能确保切下一个完整的肿瘤组织,绝对避免对肿瘤组织分段或分次切除。如果肿瘤组织浅表,或仅仅局限在上皮层内,为了不侵害下面的前弹力膜和基质,可以用饱含无水乙醇的棉签先在准备切除的角膜区域接触40~45秒钟,然后用锐利刀片轻轻剥离,可以将角膜上皮连同其基底膜完整地从前弹力膜剥落。角膜切口要在肿瘤组织开外2mm,由中央向角膜缘区剥离扩展,结膜切除范围通常要在离开肿瘤边缘4~6mm;切开深度务必达到筋膜囊,直至巩膜暴露,然后电灼止血。下一步切口是巩膜,一般要求巩膜切口深度达到0.2mm范围达到与角膜缘衔接(图1)。采取如此切除技术,就能保证将肿瘤组织完整而干净利落地切除,术后手术床不会残留肿瘤组织。整个手术过程,手术器械未曾触及肿瘤组织本身。切除的标本立即平铺在一片消毒过的滤纸上,不要让肿瘤组织皱褶,旋即固定在甲醛溶液中送检。这个步骤能防止肿瘤组织在术中被折叠,更能评估切缘是否残留肿瘤细胞,对术后治疗乃至预后评估都很重要。在完成上述程序以后,术者务必记住,立刻更换所有手术器械,再完成伤口修复,以避免健康组织可能被肿瘤细胞污染。
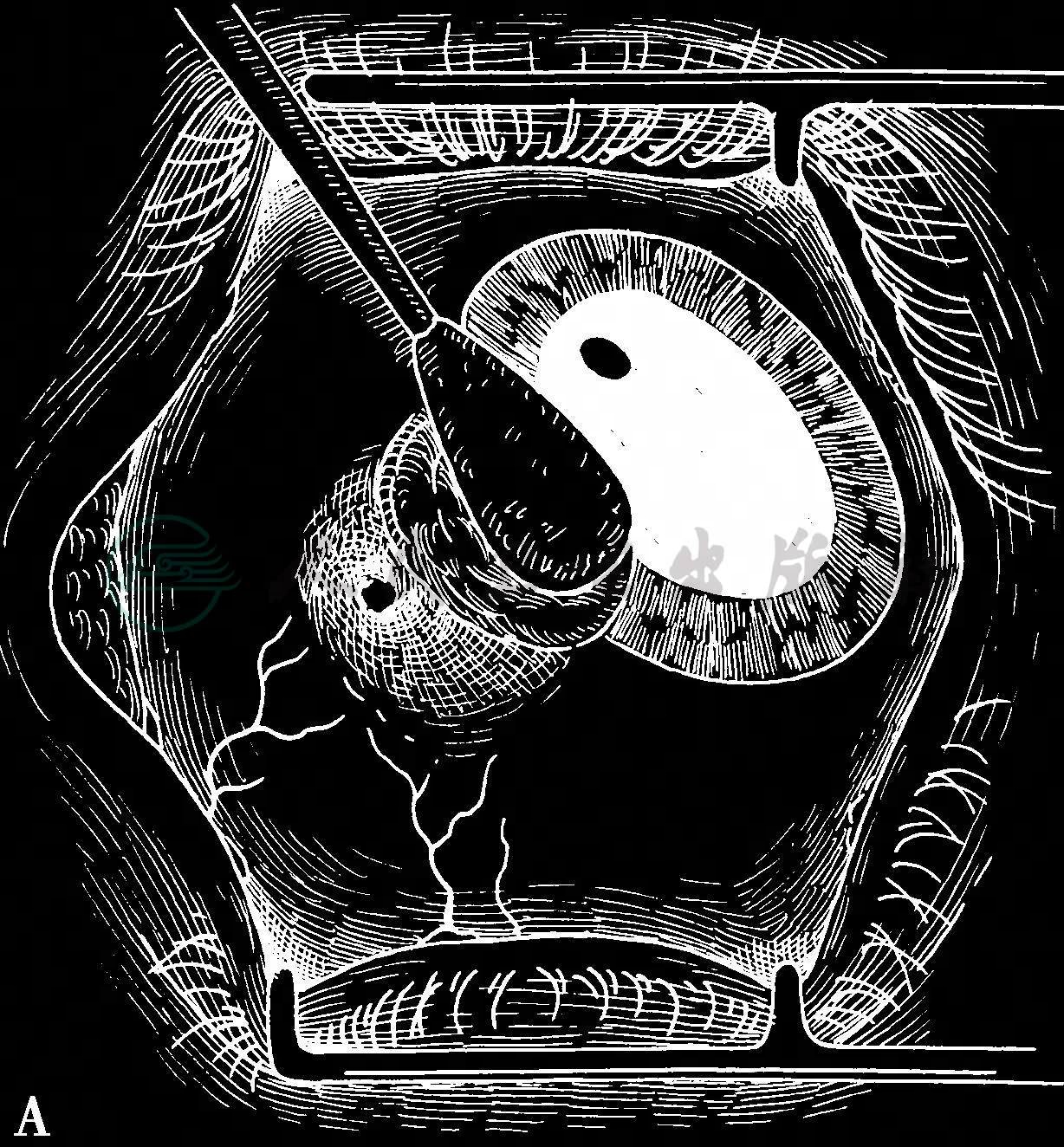
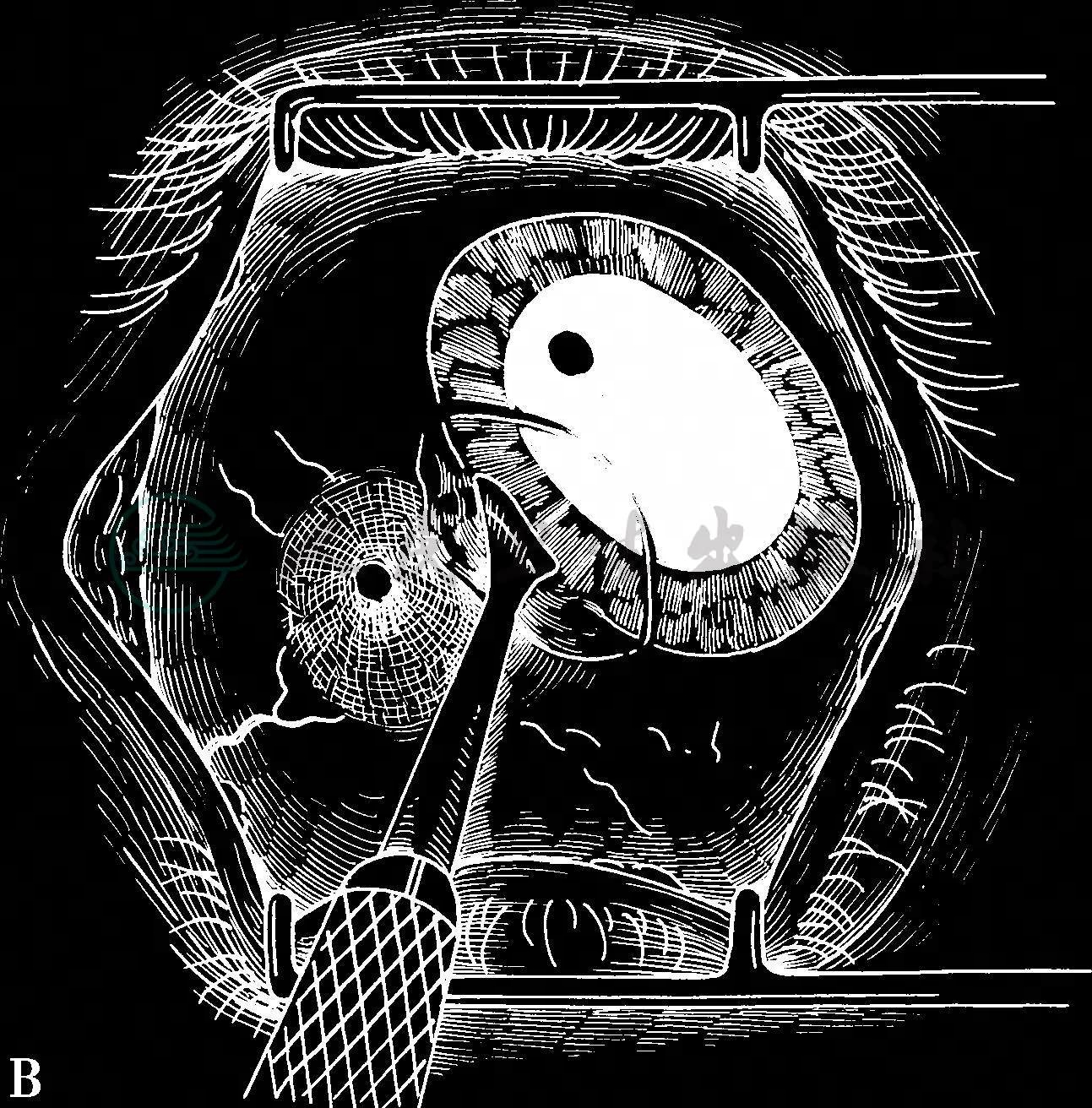
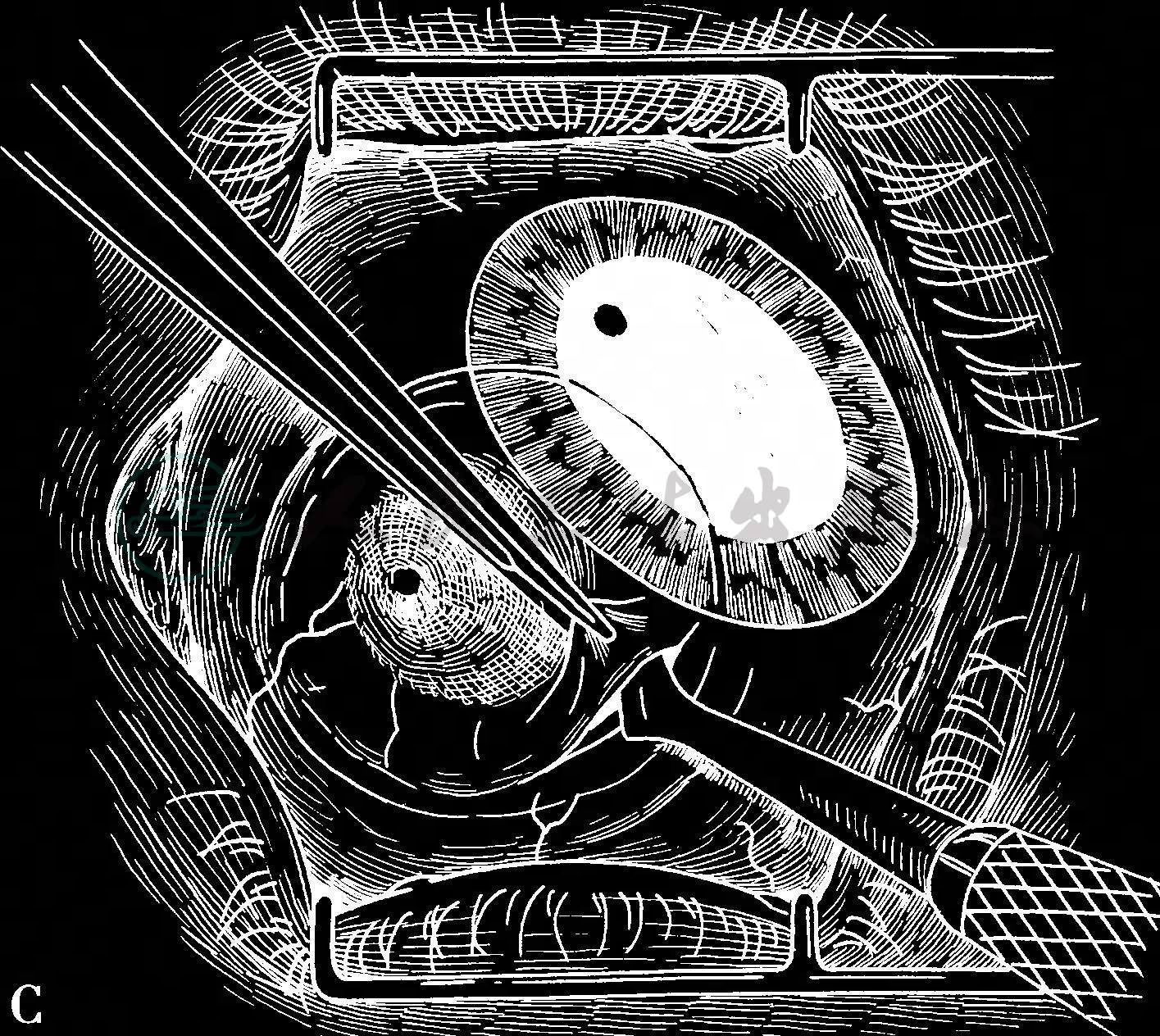
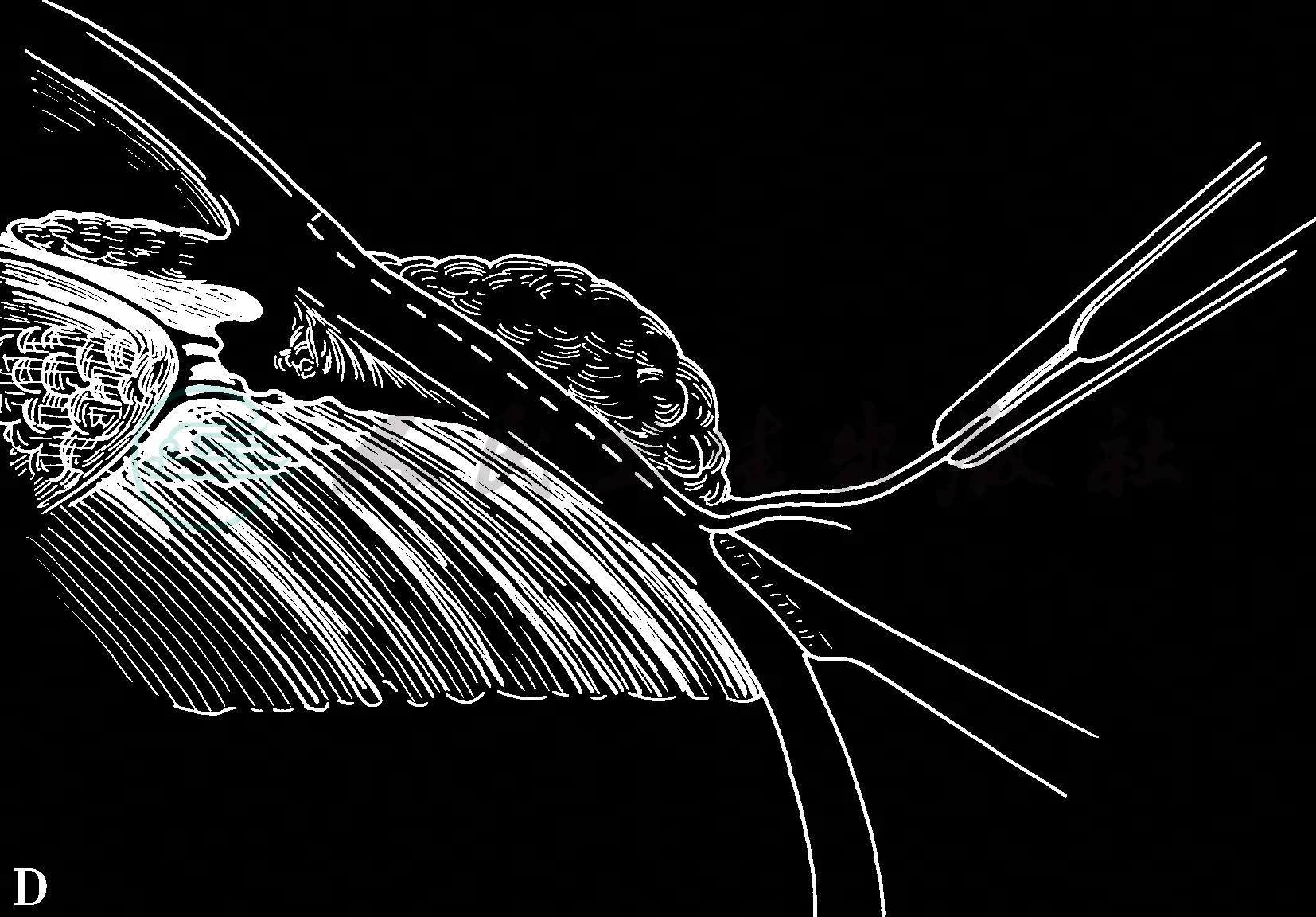


图1 应用非接触技术切除角膜缘部位的结膜恶性肿瘤
A.用饱含无水乙醇的棉拭子浸湿角膜上皮40~45秒钟,以控制完整的角膜上皮连同基底膜与其下的前弹力膜剥离 B.用锐性器械完整剥离角膜上皮 C.从肿瘤边缘开外4mm处切开结膜,找到游离的巩膜面,切除厚度达0.2mm的表层巩膜,潜行向角膜缘锐性剥离,确保创面绝对不留有肿瘤组织 D.沿没有肿瘤的边缘,作向心性锐性切割,连同一薄层表层巩膜和板层角膜,直达角膜缘 E.切除肿瘤以后在原位实施冷冻 F.可吸收缝线缝合结膜创面
肿瘤标本被切除以后,冷冻头开始冷冻保留的球结膜边缘。当冰球到达4~5mm大小时,立即用盐水冲洗消融,如是再重复一次,撤离冷冻头,移至附近结膜冷冻,直至肿瘤所有边缘结膜被冷冻一遍。角膜边缘没必要进行冷冻。肿瘤基底以无水乙醇和双极电灼一次,避免直接对巩膜实施冷冻。用更换的干净器械关闭结膜伤口,以间断7-0可吸收缝线为佳。尽量不要裸露巩膜,以免肉芽生长。术后局部抗生素、肾上腺皮质激素滴眼两周,然后随访3~6个月。
4.冷冻治疗
在处理结膜肿瘤时,冷冻可以作为活检性切除的补充治疗。对于这些病例,能够杜绝显微镜下肿瘤细胞残留,防止恶性肿瘤诸如鳞癌和黑色素瘤的复发;对那些原发性黑色素沉着症和侵入性皮脂腺癌,也可以用冷冻作为首选治疗;因为如果冷冻能达到杀灭癌细胞的终极目的,就没有必要再实施眶内容摘除。
5.化疗
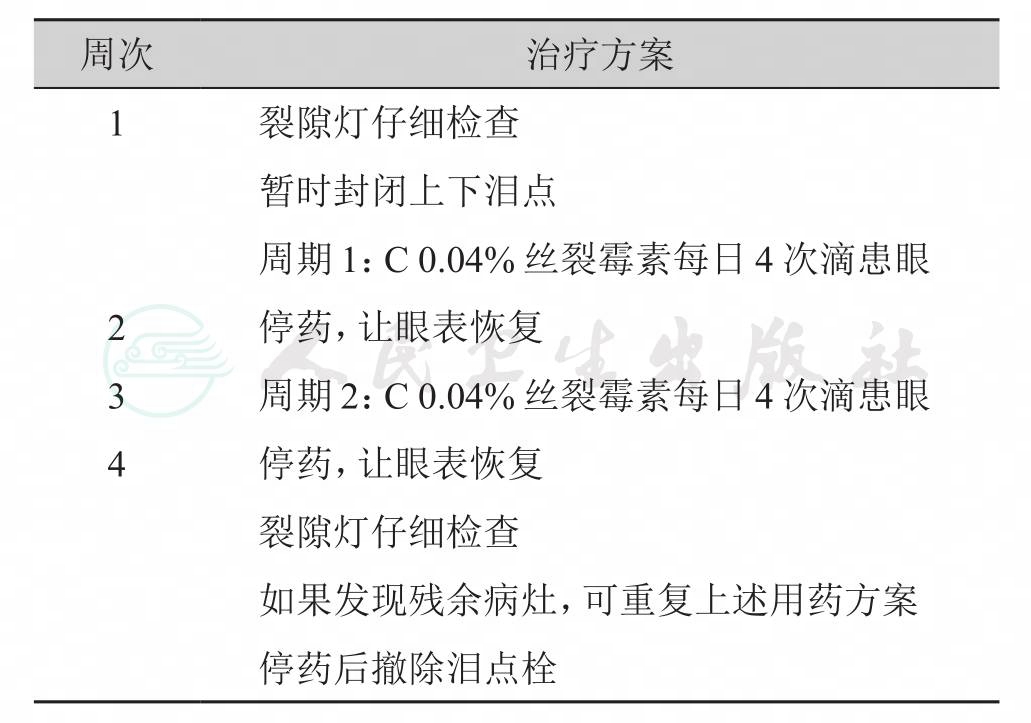
最近的临床观察称局部丝裂霉素C、5-氟尿嘧啶或干扰素滴眼剂能够有效治愈诸如鳞癌、原发性获得性黑色素沉着症和侵入性皮脂腺癌等恶性肿瘤。据称,丝裂霉素C、5-氟尿嘧啶对鳞癌最为有效,特别是术后复发病例更加值得一试。用药方法是第一周每日4次滴眼,然后停药1周允许眼表恢复(表1)。这个周期重复一次,大多数患者接受两周化疗。局部丝裂霉素C、5-氟尿嘧啶对原发性黑色素沉着症和侵入性皮脂腺癌等恶性肿瘤的疗效不如鳞癌。药物治疗毒性包括干眼、浅层点状角膜病变和泪点狭窄、角膜自溶、巩膜自溶,也可能引发白内障;局部干扰素能治愈鳞状上皮细胞癌,对眼表上皮毒性较小,但治疗时间长达数月之久才能显效。
表1 丝裂霉素C滴眼治疗结膜鳞癌和原发性获得性黑色素沉着症
6.放射治疗
有两种方式的放疗用来治疗结膜恶性肿瘤,即外照射放疗(external beam radiotherapy)和定制的敷贴放疗(custom-designed plaque radiotherapy)。外照射放疗总剂量为3000~4000厘戈瑞(cGy)用于治疗结膜淋巴瘤和面积太大难以局部切除的转移性癌。副作用包括干眼、点状角膜上皮病变和可能发生的白内障。定制的敷贴照射剂量为3000~4000cGy,用于治疗结膜淋巴瘤或转移癌;而对放疗欠敏感的黑色素瘤和鳞癌,剂量需增大到6000~8000cGy。一般而言,敷贴照射用来治疗弥漫性肿瘤无法切除又有多处复发灶的患者。有两种设计可以选择:一种是构象异构体贴敷技术,对门诊患者分6次照射,或者将其固定在表层巩膜上住院治疗,个别的案例可用低剂量2000cGy治疗诸如对肾上腺皮质激素抗药的化脓性肉芽肿,这些患者手术后往往复发。最佳方案最好由对放疗有经验的肿瘤科医师和眼科医师会诊后确定。
7.改良性眼球摘除
改良性眼球摘除是一种选择性的治疗方案,适用于结膜恶性肿瘤侵及角膜缘进入眼球发生继发性青光眼的病例。一般不多见,但偶尔见于鳞癌或黑色素瘤。罕见的结膜鳞癌黏膜表皮样变异的案例倾向于发生这种侵入性病变。在眼球摘除时,有必要切除受累的结膜以避免肿瘤细胞扩散。也就是说,结膜切口不是常规眼球摘除术中的角膜缘,而是要后退到受侵犯的角膜缘后至少3~4mm,确保肿瘤在角膜缘区与眼球保持粘连状态不被手术中的操作移位。摘除眼球以后,立即对切缘附近结膜实施两次冷冻治疗。此手术过程常常会影响术后结膜伤口的正常愈合,故必要时需要补做口腔黏膜或羊膜移植才能修复结膜囊放置义眼。
8.眼眶内容摘除
原发性结膜恶性肿瘤侵犯眼眶或结膜广泛受累者可能需要选择实施眼眶内容摘除。是否保留眼睑要看病变侵犯的程度。鉴于保留眼睑对术后美容影响很大,如果肿瘤没有侵犯眼睑前半层,则可以实施保留眼睑皮肤部分的眶内容摘除术。
9.黏膜移植
对于那些结膜广泛受累的恶性肿瘤,黏膜移植偶尔需要取代活体结膜。最好的供体材料包括对侧眼的结膜、口腔黏膜。需要在术中临时取材,用7-0可吸收缝线固定后连续缝合;也可以用羊膜铺垫在缺损区,四周用结膜覆盖羊膜片边缘再作间断固定,羊膜上皮面朝上。缝线以可吸收缝线为好。需要强调的是,肿瘤摘除中,动作越少越好;完成肿瘤切除后,立即更换干净手术器械再做黏膜移植手术。













