致病性自由生活阿米巴包括棘阿米巴科(Family Acanthamoebidae)的棘阿米巴属(Acanthamoeba.Spp)和双鞭毛阿米巴科(Family Dimastiamebidae)的耐格里属(Naegleria.Spp)。
致病性自由生活阿米巴为单细胞结构,广泛存在于自然环境,如淡水、海水、泥土、污物、腐败植物、空气及人畜粪便中,并可在温血宿主体内发育增殖,故又称为两栖型生物,属兼性寄生虫。
棘阿米巴属多见于受粪便污染的土壤或水源中,有滋养体期和包囊期。滋养体是棘阿米巴的活动与感染形式,为长椭圆形,直径为15~45μm。在适宜环境下表面伸出许多棘状突起,称为棘状伪足。棘阿米巴以伪足缓慢移动。通常依靠细菌等微生物为食物,以二分裂方式进行繁殖,繁殖周期平均约为10小时(6~24小时)。当环境条件不适宜时,滋养体变小,分泌生成厚的双层囊壁,形成包囊。包囊类圆形,直径为10~25μm,内壁光滑为多边形,外壁常呈皱缩状,内外相接处形成棘孔,是包囊代谢的通道。在病变组织内可查见包囊,但不易查到滋养体。包囊对外界环境的抵抗力极强,对一般抗菌药物、氯化物、化学消毒剂等均不敏感,在自然环境下甚至可以生存数年。棘阿米巴属没有鞭毛型。
目前已经发现的棘阿米巴属有22个种,其中至少有8个种(A.castellanii,A.culbertsoni,A.hatchetti,A.lugdunensis,A.polyphaga,A.quina,A.rhysodes,A.griffini)可导致人类的角膜炎,推测与其组织黏附性、繁殖速率及特异性酶活性有关。血清学调查发现,在一部分正常人血清中有抗棘阿米巴原虫的抗体存在。
耐格里属中福氏耐格里原虫多滋生于淡水中,也可引起人类角膜感染。活动的滋养体为长阿米巴形,7μm × 20μm大小,一端有较大的伪足。该原虫与棘阿米巴不同,其滋养体表面无棘状伪足。在不适宜的环境中滋养体可变为有两根,甚至两根以上鞭毛的鞭毛型,也可变成包囊。鞭毛型不分裂,也不形成包囊。福氏耐格里原虫的包囊较小,直径为9μm,囊壁光滑有孔。在适宜的条件下,鞭毛型和包囊均可转变为滋养体。
这两属阿米巴的胞核均为泡状核形,染色后可见明显的核仁,并且居中,与核膜间有明显的空隙区带,是病理诊断的形态特征。
虽然致病性自由生活阿米巴性角膜炎在感染性角膜炎中所占的比例不足百分之一,但是它已经成为严重的致盲性角膜病。第一例棘阿米巴性角膜炎报道于1973年,患者为美国南得克萨斯洲的一位59岁牧民,由于角膜外伤,并接触污染的水源而发病。在我国,金秀英等于1991年首次确诊并之后报道了首例棘阿米巴性角膜炎(图1),之后国内病例报道逐渐增多。Dua HS于1998年报道了福氏耐格里原虫性角膜炎。
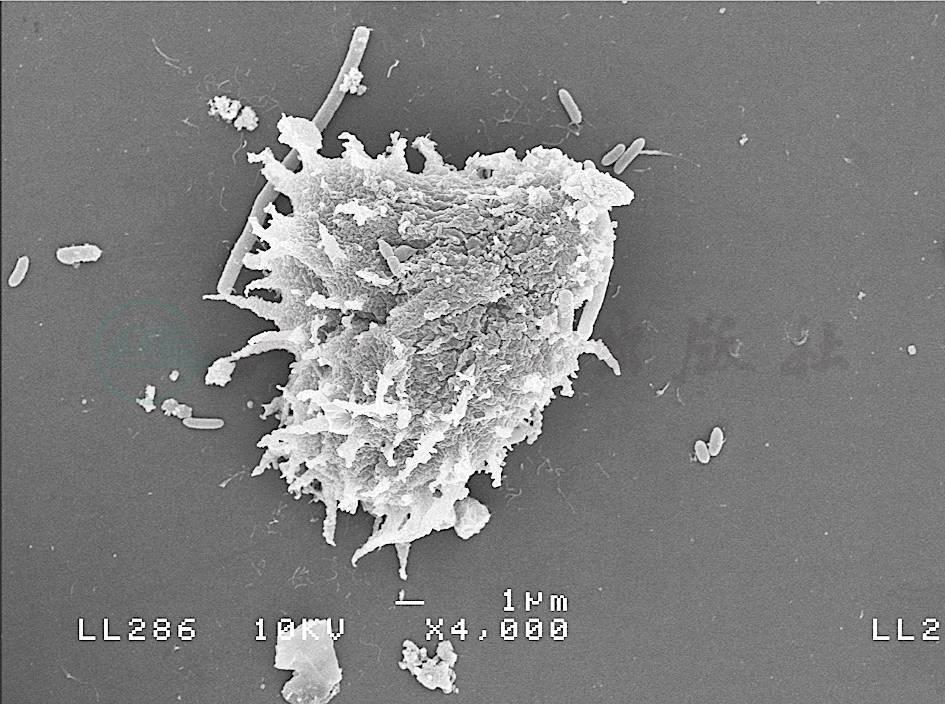
图1 扫描电镜下观察到的棘阿米巴滋养体
致病性自由生活阿米巴性角膜炎的发生与一定的危险因素有关,主要包括:佩戴角膜接触镜,污染的水源和角膜外伤等。在发达国家,71%~85%的患者与佩戴角膜接触镜有关,并且研究发现各种角膜接触镜均可成为棘阿米巴原虫潜在的携带体。北京市眼科研究所十年的统计结果显示,我国棘阿米巴性角膜炎有33%左右与角膜接触镜的佩戴有关。角膜外伤是另一重要危险因素,尽管有观点认为阿米巴原虫可以直接侵入正常角膜上皮细胞,导致角膜感染,但是实验证实,角膜上皮的破损是建立棘阿米巴角膜炎动物模型的必备条件。另外宿主对感染的敏感性,黏膜免疫功能的异常,以及眼局部防御功能的低下均与角膜阿米巴感染的发生有一定关系(图2)。
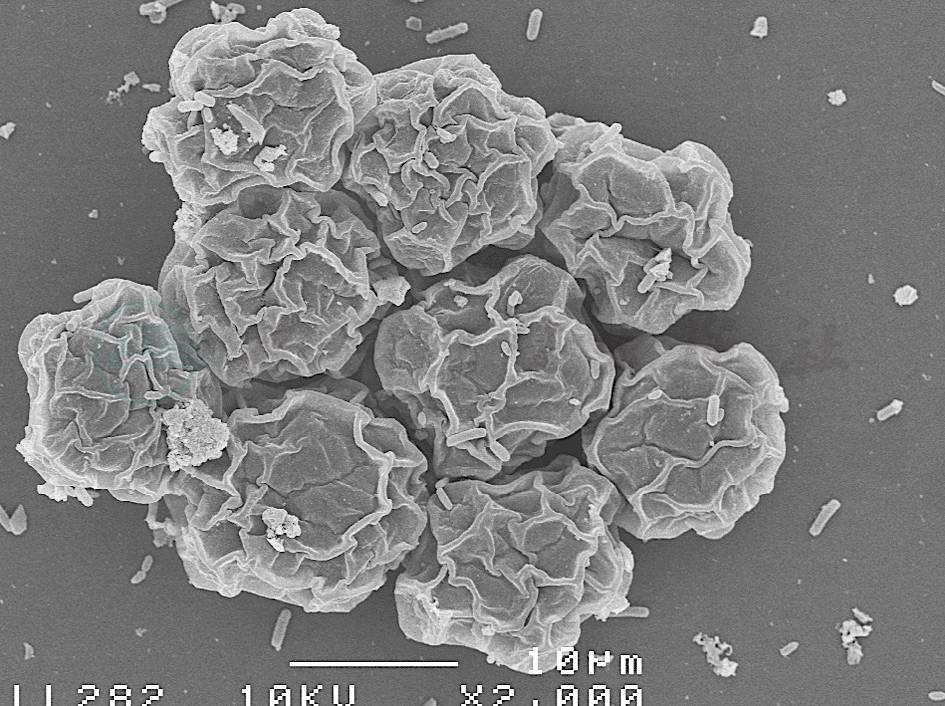
图2 扫描电镜下观察到的棘阿米巴包囊
致病性自由生活阿米巴原虫可不需要寄生在于宿主体内,在自然界即可存活,它以细菌、真菌及其他原虫为食物,有25%的滋养体内携带有细菌。在正常人的咽喉部,肠道也曾分离出棘阿米巴。致病性自由生活阿米巴原虫造成人类感染,为偶然接触感染或机会性感染。
1.阿米巴原虫的黏附与侵入
阿米巴原虫首先与角膜上皮细胞膜的脂多糖结合,黏附在角膜上皮表面,之后释放活性酶类,如神经氨酸酶,使角膜上皮细胞变薄,并且发生坏死,造成上皮屏障的破坏,原虫即可侵入角膜基质。最近研究发现,阿米巴原虫可以通过三种方式损伤角膜上皮细胞:①胞吞作用:类似吞噬细胞,直接吞噬部分细胞膜成分;②自发性胞泌作用:在没有激活过程存在的条件下,阿米巴原虫自发性释放溶解酶,导致上皮细胞膜损伤;③膜激活的胞泌作用:阿米巴原虫与角膜上皮接触后,其细胞膜表面的结合体与上皮细胞膜表面受体或配体相结合,激活酶释放过程,造成上皮细胞的损伤。
阿米巴原虫对角膜的侵及有两种类型,一种是局限在角膜上皮层及浅基质,不侵犯角膜深层基质,一般临床预后较好;另一种是很快便侵入角膜基质层,释放多种胶原酶,造成基质胶原的坏死,水肿和多形核白细胞的浸润,临床表现重,预后差。这种差别主要与原虫种株及宿主的免疫功能状态有关。
2.炎症与免疫反应
阿米巴原虫感染早期,组织内以巨噬细胞浸润为主,随着病情的发展,多形核白细胞成为主要的浸润细胞。在体外,相应的抗体与补体具有导致棘阿米巴原虫溶解的作用,当有巨噬细胞存在时,抗体的作用明显加强。研究发现巨噬细胞在免疫血清作用或受阿米巴原虫抗原刺激下,6小时内可将43%原虫溶解,当有γ干扰素存在时,溶解作用会增加一倍。
角膜刮片细胞学检查:从角膜溃疡区刮取的组织,可以直接进行涂片,95%甲醇固定,自然风干后,进行染色,在显微镜下观察包囊及滋养体。常用的染色方法有革兰氏染色,姬母萨染色,乳酚棉兰染色。角膜刮片可以用生理盐水,或氢氧化钾溶液作成湿片,观察包囊形态及滋养体的活动。
1.阿米巴原虫培养
从角膜溃疡区刮取的组织,可以直接进行阿米巴培养。常用无营养培养基,并在培养基中加入有活性或灭活的大肠杆菌,37摄氏度条件下,至少培养7天。要使包囊转化成滋养体将需要更长的培养时间。
2.角膜组织活检
当角膜溃疡达深基质层时,角膜组织的活检或微活检有助于临床诊断,尤其在多次刮片阴性,临床又高度怀疑阿米巴感染的患者。活检组织可以用于阿米巴培养、组织病理检查、免疫学检查以及超微结构的检查。常用的组织染色方法有环六亚甲基四胺银染色、碘酸希夫染色、铁苏木素染色及三染色法等。
3.化学及免疫学方法
对角膜刮片及角膜活检等组织,可以利用化学荧光染料染色如钙白染色或免疫荧光染色,在荧光显微镜观察。
4.分子生物学方法
阿米巴原虫的同功酶测定,多聚酶链反应及限制性内切酶方法,不仅有助于临床诊断而且可以帮助对阿米巴种株的分型。
1.药物治疗
(1)抗阿米巴药物
致病性自由生活阿米巴对多种治疗药物均有较高的耐药性。目前常用药物有:联脒类如丙脒、二溴丙脒、六脒;唑类如咪康唑、酮康唑、氟康唑、伊曲康唑;氨基糖苷类如新霉素和巴龙霉素;消毒杀菌剂类如氯己定、聚亚己基双胍。国内最常用的药物有0.02%氯己定滴眼液、0.5%新霉素滴眼液、0.4%甲硝唑滴眼液或0.4%替硝唑滴眼液、1%咪康唑滴眼液以及1%酮康唑滴眼液。全身用药有0.5%甲硝唑注射液、甲硝唑、酮康唑及伊曲康唑。
(2)抗炎药物
对于严重的眼部疼痛的患者,可给予非甾体类抗炎药,如吲哚美辛等。局部或全身正在应用肾上腺皮质激素的患者应尽快停用,虽然肾上腺皮质激素可以减轻炎症反应,但是它同时抑制机体免疫功能,有碍病原虫的清除,会促使病变加重。对于是否可以联合应用肾上腺皮质激素治疗阿米巴性角膜炎尚无定论。
角膜上皮病变阶段的患者应用0.02%氯己定滴眼液、0.5%新霉素滴眼液及0.4%甲硝唑滴眼液联合治疗,每小时滴眼一次,连续用48小时。之后次数逐渐减少,总疗程不应少于6个月。同时口服伊曲康唑100mg,每日两次,连续7~10天,或口服甲硝唑200mg,每日三次,连续7~10天。应用药物的同时,进行角膜病变上皮的刮除,既可以清除病变组织和病原虫,又有利于药物的渗透。
进展期的患者,除局部滴眼药外,需增加结膜下注射0.5%甲硝唑0.5~1.0ml,每日一次,连续3~7天,但应注意少数患者可发生结膜局灶性坏死,如发现应立即停用。角膜溃疡局部用5%碘酊或1%甲紫烧灼,每日一次。全身应用0.5%甲硝唑100ml静脉输液,每日一次,连续3~7天。
2.手术治疗
如果局部与全身治疗后,炎症不能有效控制、或角膜脓疡面积较大、或角膜溃疡已达到深基质层,并前房反应重,应在药物治疗的基础上,考虑手术治疗。
(1)局部冷冻治疗
-50℃~-130℃的低温可使滋养体灭活,但包囊仍可存活。冷冻治疗会加重炎症反应,导致组织的坏死,现已经很少应用。
(2)角膜移植
根据病变的程度可选择板层角膜移植或穿透性角膜移植。手术后局部仍应给予抗阿米巴药物治疗半年以上,防止复发。
针对致病性自由生活阿米巴性角膜炎的危险因素,应采取相应预防措施,尤其应加强对隐形眼镜佩戴者镜片护理知识的教育,严格避免睡眠时佩戴隐形眼镜,严格避免用自来水或自备液体清洗镜片尤为重要。













