英文名称 :benign paroxysmal positional vetigo
良性阵发性位置性眩晕(benign paroxysmal positional vetigo,BPPV)是当头位快速移动至某一特定的位置时激发的短暂阵发性眩晕与水平型或旋转型眼震。该眼震具有短暂性和疲劳性特点,属位置性眼震Ⅲ型。
由于本病是自限性疾病,绝大多数可以自愈因而被称为良性眩晕,迁延不愈者甚少。BPPV属综合征,是多种常见的前庭末梢器官疾病的一种临床表现,发生率约占所有眩晕病症的1/4。
BPPV除部分有明确的病因之外,多数病因尚不明确,可仅为一孤立的特发症状,亦可由其他因素引发。例如:①任何耳石病的诱发因素:迷路老化椭圆囊斑变性而致耳石脱落后沉积于半规管;亦有报道,当一些内耳疾病导致耳石膜分离而半规管功能正常时,可能引发BPPV,其中后半规管发病多于外及上半规管。②动脉硬化、脑供血不足而引起内耳供血不足,导致囊斑胶质膜变薄,耳石脱落沉积于半规管。③头部外伤或头部加速运动,甚至某些中耳手术刺激,如镫骨手术等也可因局部压力变化或镫骨足板嵌入前庭窗或耳石撕脱而致本病发生。④中耳乳突炎症、病毒性迷路炎、迷路瘘管或梅尼埃病缓解期均可因细胞碎片的凝集或两侧前庭反应不对称而引发本病。此外,国外还有研究报道在患BPPV的中老年女性中,骨质疏松症的发病率高达75%,而正常对照组仅为4%,可见骨质疏松症与BBPV之间可能存在某些特定的联系,其致病原因有待深入研究。BBPV也可缘于饮酒,颅内占位性病变和其他未明原因,BBPV具有一定的家族倾向性,而该病手法复位时所获短平快之疗效在一定程度上有助于分析病因。
Katsarkas提出根据病因可将BPPV分为原发性和继发性两类,调查发现2组在年龄和性别分布等方面均有着显著的区别,由此推测发病机理可能有所不同。
眩晕患者中,BPPV的占17%~22%,有学者认为占周围性前庭疾病的20%~40%,且认为比梅尼埃病发病率多一倍。女性多于男性,可有家族性。多发生于后半规管,其次为外半规管,发生于前半规管最少。
有关BPPV的发病机制学说已有数种,多数学者都赞同耳石脱落学说,该学说中较流行的有以下两种解释理论:一是嵴顶结石症学说,二是管石症学说。
(一)嵴顶结石症学说
1969年Schuknecht首次对BPPV的嵴顶结石理论提出了经典式解释,他在研究几例生前患BPPV患者的颞骨时,发现有位觉砂样物质沉积于后半规管的壶腹嵴终顶内,于是他认为正是这些变性脱落的耳石碎屑沉积到半规管壶腹嵴终顶使嵴顶比重超出了周围的内淋巴,正因如此,嵴顶对于重力牵引及直线加速度刺激变得极为敏感,头位变化即可导致位置反应增强,同时伴有朝向壶腹嵴受刺激方向的眼震。但Moriarty等认为嵴顶结石症学说(cupulolithiasis)并不确切,因为在正常颞骨解剖切片中也发现了半规管内类似于结石沉积的现象。
(二)管石症学说
1921年Barany首先明确描述了头位改变后产生的眩晕和眼震,并将其归结为耳石病。1952年Dix和Hal pike将该病命名为BPPV并详细阐述该病的症状和体征,提出了诱发试验。Hal于1979年根据重复刺激时产生的疲劳现象最先提出管石症概念,认为变性的耳石碎片并不是附着在半规管的壶腹嵴终顶内,而是漂浮于半规管的内淋巴中,碎片移动时推动内淋巴牵引壶腹嵴使其末梢受刺激而兴奋,引起眩晕发作。Epley1980年又做出进一步解说,Brandt和Steddin于1993年强调用管石症理论能够更好地解释BBPV的典型特性,他们认为正是由于密度高于内淋巴的耳石碎片自由漂浮于半规管腔内,当头部沿半规管平面移动时,耳石受角加速度和重力的作用而沉积于半规管较低的部位,并同时引起内淋巴流动及终顶的倾斜,壶腹嵴感觉毛细胞受到刺激引发眩晕和眼震。
嵴顶结石学说和管石症学说(canalithiasis)的主要区别在于耳石沉积的部位是粘附在嵴顶还是漂浮于半规管腔内,如半规管腔内有大量耳石微粒,则可能同时发生嵴顶结石症与半规管结石症。有关BPPV的各种学说中还有耳石移位活动学说、重力嵴顶学说、粘滞性增加学说和双侧前庭不对称学说等,但仍以嵴顶结石学说和管石学说最受关注。
最初人们认为BPPV仅涉及后半规管,但由于BPPV症状出现时常伴有眼震,眼震消失时症状也随之停止,眼震的严重程度与症状轻重程度相符,眼震为判断病变部位和性质提供了重要信息。近年根据眼震方向的变化认识到外半规管和上半规管也可同时或单独累及。BPPV最常见的是以下三种类型:①后半规管性良性位置性眩晕(PC‐BPPV);②外半规管性良性位置性眩晕(HC‐BPPV);③上半规管性良性位置性眩晕(SC‐BPPV)。三者之间后半规管发病率最高,约占28%;外半规管次之,占21%;上半规管发病率极低,仅为13%。
Herdman等对77例BPPV进行了连续观察,报道了不同的半规管被耳石累及的频率(表1)。
表1 77例BPPV各半规管受累情况(Herdman)

从半规管手术以及尸检中发现半规管内存在游离的碳酸钙盐结晶。但组织学上发现有耳石的患者中,仅45%曾在临床有过平衡障碍的经历,至今BPPV的病理机制仍未明确,研究还停留于死后病检及理论推测阶段。
患者就诊后除进行详细的病史采集及临床常规听力学检查之外,还应行下列必要的测试项目。
(一)位置诱发试验
1.Dix‐Hal pike 变位性位置试验
本试验也被称为Barany 试验或Nylen‐Barany 试验,是BPPV 诊断中最常用的检查方法之一。具体操作步骤如下:首先让患者坐于检查床上,检查者位于病人前方,双手把持其头部,向右转45°(图1,体位a),保持此头位不变,同时将体位迅速改变为仰卧位,头向后悬垂于床外,与水平面呈30°(图1,体位b),头位始终保持右转45°不变,注意观察眼震和眩晕情况。因考虑眩晕可能存在潜伏期,故检查时本体位需保持30秒。BPPV 患者常于患耳向下时诱发出眩晕和眼震,恢复坐位时会再出现眩晕和眼震,但眼震方向与前一诱发体位时相反。稍事休息后再重复该头位检查,用以观察有无疲劳现象。随后依同法检查对侧。

图1 Dix‐Hal pike 变位性眼震试验(a,b)
本检查体位可使后半规管处于垂直体位,上半规管也处于相对垂直的位置,PC‐BPPV 的眼震方向为朝向下方之耳的方向;SC‐BPPV 的眼震方向为向下旋转型眼震,因此Dix‐Hal pike变位性眼震试验更适合于上半规管和后半规管BPPV 的诊断与鉴别。
2.仰卧位侧头位试验
患者端坐于检查台上,继之由检查者辅助其迅速平卧,随后将头先后向左或右侧转90°,观察眩晕及眼震的情况(图2 a~c);其后再次从坐位变至仰卧垂头位,并重复上述侧头位试验(图2 a、d、e)。

图2 仰卧位侧头位试验
a.起始位:坐位;b.仰卧位,保持头正中位不变;c.仰卧位,头向右或左侧转动90°;d.重新从A 体位变为垂头仰卧位;e.垂头仰卧位,头向右侧或左侧转90°
典型的HC‐BPPV 在仰卧侧头试验时仅经历短暂几秒潜伏期,即迅速出现剧烈的旋转性眩晕和向地性眼震,持续时间在30秒以上,屡次重复本试验均无疲劳性。而典型的PC‐BPPV 行仰卧侧头位试验往往为阴性,但Dix‐Hal pike 试验却可发现PC‐BP PV 者经大约5~15秒潜伏期即出现短暂眩晕和垂直旋转型眼震,持续时间不足30秒,重复试验有疲劳性。由此可见,上述两种试验是BPPV 诊断和鉴别的关键诱发试验。
3.位置性眼震试验(本检查详见前庭功能检查章节的位置性眼震部分)。
(二)听力学测试
患者通常均无明显听力改变,但若BPPV 缘于某种耳病则可能伴有听力减退。
(三)眼震电图检查
多数为正常,如有内耳病史则可能呈现异常。
(四)经颅超声多谱勒(TCD)检查
椎基底动脉供血不足患者约1/3 以阵发性位置性眩晕为其主要表现,TCD 检查客观反映血管及血流情况,可作为一项必要的辅助检查。
(五)影像学检查
如怀疑颈椎病,可拍颈椎X片或MRI 以了解颈椎骨质增生及脊髓受压的程度。如发病前有中耳和镫骨手术史,则可加拍颞骨CT以利于诊断。
良性阵发性位置性眩晕是常见的前庭末梢器的机械性疾病,针对它的治疗方法有多种,Dix和Hal pike在1952年首先详细地描述了本病,并提出体位复位手法;1980年Brandt and Darof根据壶腹嵴顶结石提出单次手法复位法;1992年Epley根据管结石症理论提出单次手法复位法,时至今日本复位疗法仍为BPPV最有效的手法复位法之首;1994年Vannucchi提出HC‐BPPV的复位手法;1997年Herdman又介绍应用Epley手法治疗前半规管有效。随着BPPV的病因和病理生理机制的逐步明确,相关的治疗亦有了长足的进步,治疗方法日趋简便而有效。许多人认为本病应首选保守治疗,无效者再采取手术治疗。
(一)保守治疗
BPPV虽属自愈类疾病,但由于病程长短不一,部分可持续数月或数年,重者可长期丧失工作及生活自理能力,早期治疗和干预有助于早日康复。
1.心理治疗
由于多数患者因反复眩晕突发而产生严重的恐慌和焦虑情绪,心理因素在其间起到主导作用,治疗中耐心加以疏导,解释本病可治疗,预后好,使患者消除心理负担,积极地配合治疗,争取早日康复。
2.避免采取诱发眩晕的体位。
3.药物治疗
有学者提出,BPPV治疗时药物治疗不应作为首选的方式,但酌情选用抗眩晕药物可以降低前庭神经的兴奋性,从而达到尽快减轻眩晕,缓解恶心、呕吐等自主神经的症状。常用药物有①静脉内碳酸氢钠;②钙离子拮抗剂:如西比灵等;③抗胆碱能药物:脑益嗪等;④抗组织胺药;⑤多巴胺受体拮抗剂;⑥苯二氮卓类药物:敏使朗;⑦中药:眩晕宁冲剂等。
4.位置训练(position exercises)
Brandt‐Darof习服练习本训练方法较为简单易学,示范后患者可自行在家中练习。Soto‐Varela报道以此方法治疗BPPV35例,经1周和3个月治疗有效率分别为24%和62%。该结果证实,持续训练效果显著。操作方法:首先让患者迅速向患侧侧卧位,眩晕消失后再停留30秒。然后坐起再等待眩晕消失。患者应向对侧重复以上运动,停留30秒,坐起(图3)。整个治疗练习重复10~20遍。每天3次,连续2天无眩晕,治疗停止。
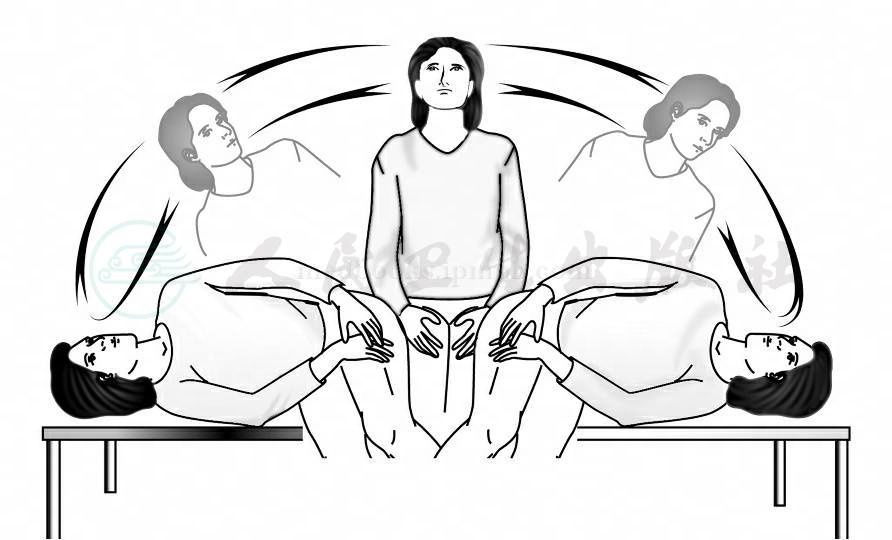
图3 Brandt‐Daroff习服练习
5.耳石复位治疗
①Epley手法
患者由坐位迅速变为平卧位,头稍伸出床沿做半悬垂位,向患侧转头45°,使患耳向下,然后转头90°使健耳向下,保持这个头位回到坐位,头转向正中并含胸低头。每个位置待眩晕消失再到下一位置(图4)。
②Semont手法
患者迅速从坐位转到侧卧位,头转向健侧45°,保持一段时间,然后起来到坐位,再向反方向做(图5)。
③Lempert翻滚复位法
本复位方法适用于HC‐BPPV。患者从仰卧位向健侧连续翻转3个90°(图6),头位转换过程要求迅速,变位后每一头位保持不变,直至眩晕消失后30秒~60秒。全部复位过程反复进行多次,至任意头位均无眩晕及眼震出现,即可认为耳石颗粒自外半规管内完全排出,其后再重复上述复位程序1~2次。
(二)手术治疗
手术治疗适用于顽固性BPPV病程在1年以上,保守治疗经久不愈,生活和工作受到严重影响的患者。前庭神经切断手术和迷路切除手术因影响听力和前庭功能,采用者较少。目前常用的治疗方式如下:

图4 Epley手法
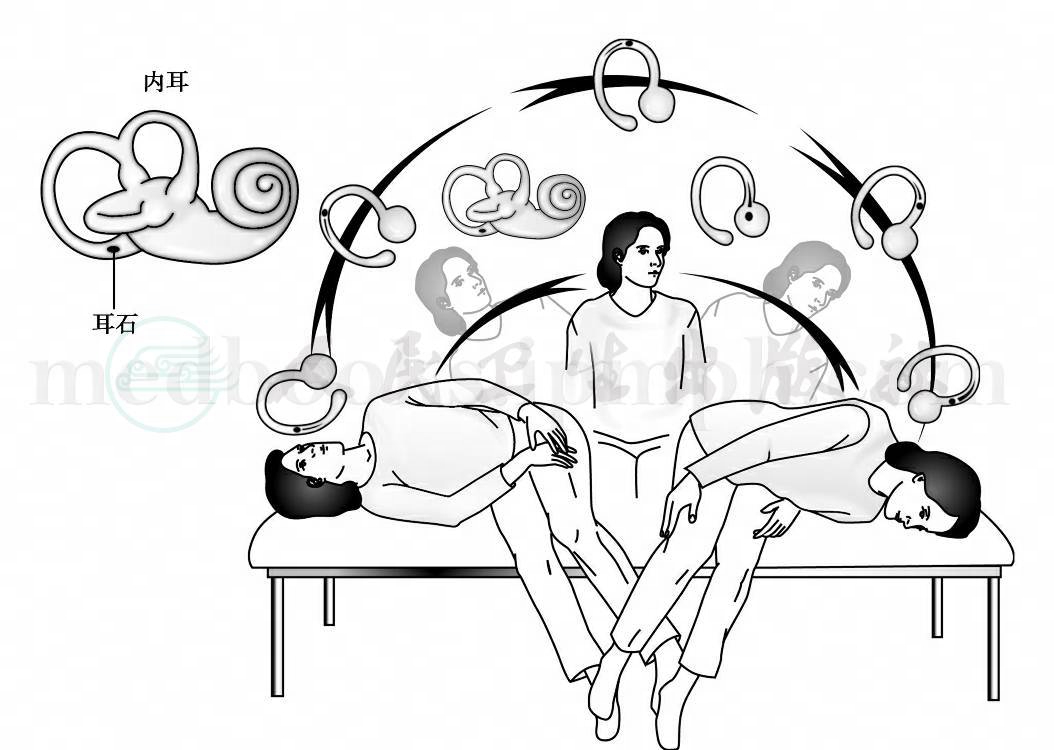
图5 Semont手法
1.利多卡因和链霉素鼓室内注射。
2.后壶腹神经切断术和前庭神经切断术。
3.PSG堵塞术。

图6 Lempert翻滚复位法(“╳”表示患耳)
注释:每次在0.5秒内迅速将头位转动90°,每种体位保持30秒~60秒直至眼震消失。a.起始位:仰卧;b.头向健耳侧转90°;c.保持头位不变,身体变为俯卧位;d.头向健耳侧转90°,面朝下;e.头向健耳侧转90°;f.端坐位













