英文名称 :otospongiosis
中文别名 :耳海绵化症
耳硬化症(otosclarosis)是内耳骨迷路之密质骨出现灶性疏松导致镫骨足板的活动受限为病理特征,临床上表现为传导性聋的一种中耳疾病。局限性骨质吸收后,代之以血管丰富的海绵状变性及骨质增生,又以此特征被命名为耳海绵症(otospongiosis),习惯上称作“耳硬化症”。临床耳硬化症发病率白种人高达0.5%,女性约为男性的2.5倍,发病年龄以中青年人偏多。
病因不明,可能与如下因素有关:
1.遗传性因素
部分患者有家族史,半数以上病例可以检测出异常基因。目前已知的耳硬化基因相关基因定位于15号染色体长臂的15q25-q26区带。
2.发育因素
在发育和骨化过程中,在前庭窗前边缘内生软骨层遗留有一裂缝,为窗前裂(Fissula ante-fenestram),正常人儿童时期窗前裂骨化封闭。而有一些人成年后,窗前裂周围的残余的胚胎期软骨残体又发生骨质再生,从而导致耳硬化症发生。
3.内分泌紊乱因素
女性发病率高,多于妊娠分娩后出现症状或者使病情加重,推测与雌性激素水平改变有关。
4.免疫因素
病理学研究发现,活动性硬化病灶中有黏多糖聚合改变、组织纤维及胶原纤维减少和断裂现象,提出了自体免疫疾病假说。
5.酶代谢紊乱
研究发现,酶代谢紊乱也是导致镫骨活动受限的原因。
耳囊骨迷路由骨外膜层、内生软骨层和骨内膜层构成。耳硬化症特征性病理改变为耳囊骨和听小骨的异常骨质吸收和硬化:①骨质局灶性吸收与破坏(溶解期):破骨细胞活性增加导致血管周围骨吸收形成纤维间隙,骨质反复发生局灶性破坏与吸收;②海绵样骨组织形成(成骨期):纤维间隙内的成骨细胞产生未成熟骨,骨髓间隙扩大,形成海绵状新骨;③骨质沉着与骨质硬化(重塑期):反复的骨吸收和新骨形成导致骨质沉着,形成致密骨质的硬化新骨。上述耳硬化症的病理期可同时或反复交替出现。耳硬化病灶70%~90%发生于窗前裂,波及镫骨环韧带及足板,因而导致传导性耳聋。约40%的病例在蜗窗或蜗管上有局限性病灶。
耳硬化症根据发生部位可分为镫骨性耳硬化症(stapedial otosclerosis)和耳蜗性或迷路性耳硬化症(cochlear or labyrinthine otosclerosis)。①镫骨性耳硬化症:局灶性起病,进展缓慢,病灶主要波及前庭窗龛、环韧带及镫骨,导致镫骨活动受限或固定,是临床上最常见耳硬化症类型;②耳蜗性或迷路性耳硬化症:病灶发生在蜗窗、蜗管、半规管及内听道骨壁,侵及骨内膜层,影响内耳基底膜的活动和内耳血液微循环,同时病灶可向外淋巴液释放细胞毒酶(cytotoxicenzyme)等有害物质,导致眩晕及感音性耳聋。由于硬化病灶可多发,镫骨性耳硬化症或迷路性耳硬化症可以同时发病。
1.耳镜检查
多数患者耳道较宽大。鼓膜完整,光泽正常,偶有病例见后上象限透见淡红色,此为鼓岬区活动病灶的充血征象,称为Schwartze征。
2.听功能检查
(1)音叉检查
Weber试验:偏向听力差侧;Rinne试验:阴性,骨导大于气导(B.C.>A.C.);Schwabach试验:骨导延长;Gelle试验:阴性。
(2)纯音听阈测定
单纯传导性聋或由于涉及耳蜗损伤造成伴不同程度的混合性聋。
早期:骨导正常,气导呈上升型曲线的典型传导性耳聋,气骨导差在30~45dB之间(图1)。
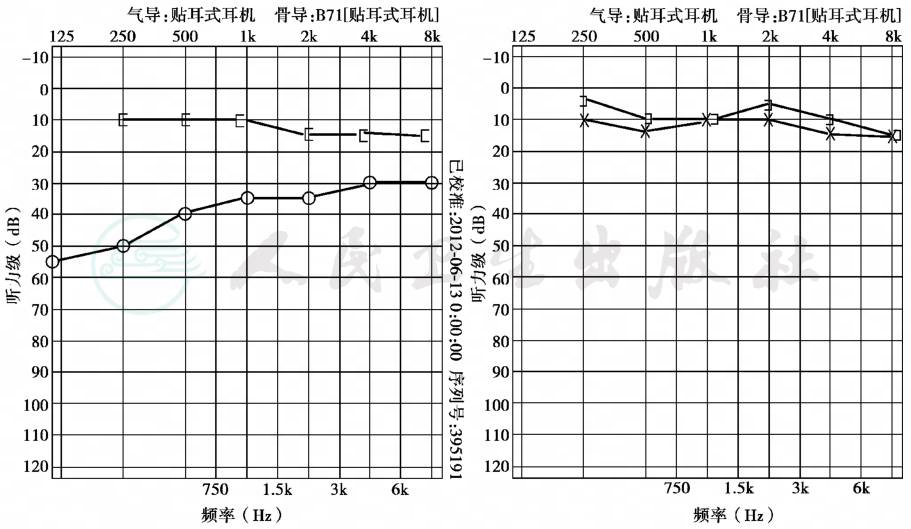
图1 右侧耳硬化症早期听力
传导性聋(左图)
中期:大部分频率骨导基本正常,而在0.5~2kHz有不同程度的下降,称为卡哈切迹(Carhart notch)。气导呈基本水平曲线。气骨导差>45dB(图2)。
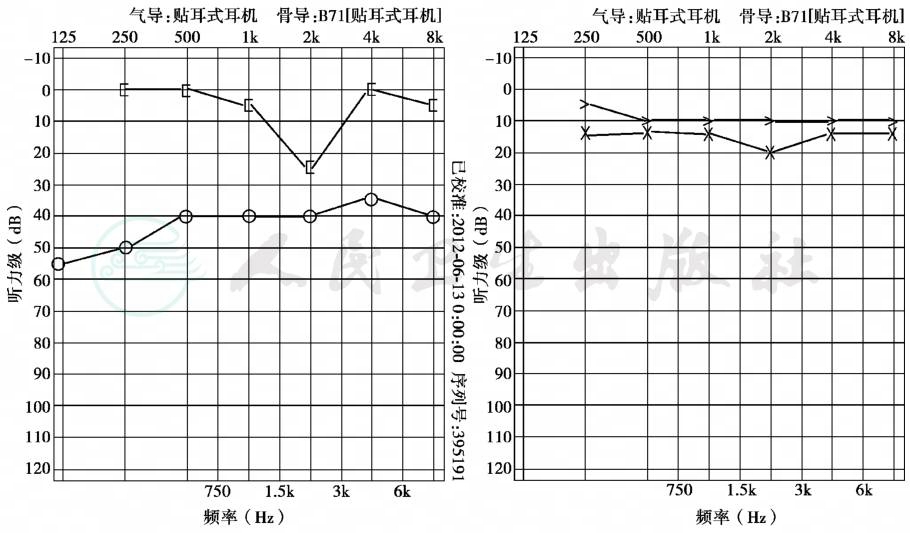
图2 右侧耳硬化症中期听力
传导性聋伴卡哈切迹(左图);左耳正常(右图)
晚期:气骨导均呈下降曲线,明显的气骨导差在低频依然可以存在,但多数在1kHz以上,气骨导差可能消失,呈现气骨导均呈下降(图3)。
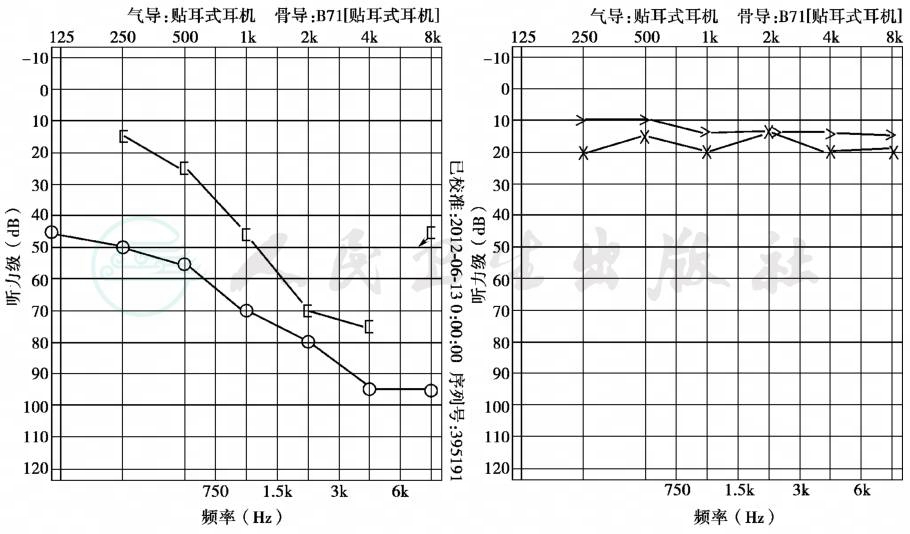
图3 右侧耳硬化症晚期听力
混合型耳聋(左图);左耳听力正常(右图)
3.鼓室功能检查
鼓室图:为A型或As型曲线,有鼓膜萎缩者可表现为AD型曲线。声顺值:正常。镫骨肌反射:后期镫骨固定,镫骨肌反射不能引出。咽鼓管功能:呈现正常鼓室压曲线。
4.影像检查
高分辨率螺旋薄层CT扫描:乳突气房良好,听小骨及内耳发育无畸形。高分辨率计算机断层扫描(HRCT)可定位耳硬化症的病灶:镫骨板局限增厚,前庭窗、蜗窗及半规管有异常改变,迷路骨密度不均匀等改变。
1.镫骨性耳硬化症分为三级
(1)耳海绵化局限于窗前小裂(一级)。
(2)耳海绵化波及到卵圆窗的前半部分和匙突(二级)。
(3)耳海绵化延伸至全部卵圆窗龛(三级)。
2.耳蜗性耳硬化症(分级)
(1)耳海绵化没有超过一个蜗圈的直径(一级)。
(2)耳海绵化波及超过耳蜗一圈但没有波及全部耳囊(二级)。
(3)耳海绵化波及全部耳囊(三级)。
耳蜗性耳硬化症可见双环征(图4)。
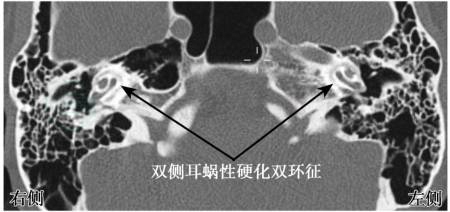
图4 耳蜗骨密度不均匀改变,双环征
(一)观察或保守治疗
1.早期听力下降不影响工作生活时,可以随访观察,不需要手术治疗。
2.有手术禁忌证,或者患者拒绝手术,可佩戴助听器。
3.迷路型耳硬化症往往合并感音神经性聋,建议配助听器。
4.药物治疗效果不确定,可试用口服氟化钠,2年后评估疗效,50%患者病情稳定,30%患者仍会进展加重,此项治疗不作为常规推荐,除非难以控制的耳蜗性耳硬化症。关于维生素D及补钙疗法,目前尚有争议。
(二)手术治疗
出现明显听力下降,气导听力损失45dB以上,或气骨导差距20dB以上的耳硬化患者,当影响日常交流或工作时可以考虑手术。年龄>55岁患者手术并发感音神经性聋风险增加,需告知患者。
常见有以下手术方式:包括镫骨撼动术及各种类型镫骨切除术。
1.镫骨撼动术(stapediolysis)
手术暴露砧镫关节及镫骨头部,使用撼动法,松动镫骨足板。但需要谨慎操作,有时会发生砧镫关节脱位或外淋巴液瘘,此术式已很少采用。
2.镫骨切除术(stapedectomy)
包括底板全切除术、底板部分切除式,由于镫骨切除损伤较大,目前被镫骨小窗技术替代。
3.镫骨足板开窗术
也称为镫骨小窗技术。
(1)底板开窗可使用手钻、电钻及激光打孔等方法进行。底板钻孔的小窗技术手术安全、术后反应轻,是目前最广泛采用的术式。
(2)人工镫骨主要有以下几种:①聚乙烯小柱;②不锈钢丝系脂肪栓;③骨小柱;④聚四氟乙烯或惰性轻金属(钛钢、钽丝等)活塞;⑤镫骨足弓再植入。使用最多的是钛质活塞(piston),也称为钛人工镫骨(图5)。
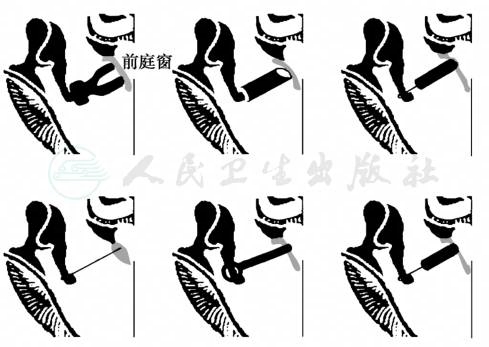
图5 各种类型人工镫骨植入示意图
目前,镫骨手术中在底板开小窗,用活塞法重建传音功能方法得到广泛应用。人工镫骨活塞直径为0.4~0.6mm,镫骨小窗的直径比活塞直径大0.2mm左右。人工镫骨小体进入前庭窗0.5mm最佳,不宜超过1mm。若过长可能损伤球囊并导致眩晕及感音神经性聋;若过短,则容易脱出。镫骨足板开窗的部位在足板中部偏后处,此处离球囊最远。
镫骨小窗技术人工镫骨手术定义为砧骨-镫骨小窗技术(incus-stapedotomy);如果人工镫骨装置固定于锤骨柄,称之为锤骨-镫骨小窗技术(malleo-stapedotomy)。
4.内耳开窗术(fenestration of inner ear)
又称外半规管开窗术,由于疗效欠佳,加之人工中耳(骨导式助听器)的推广应用,该手术方式已经舍弃。













