英文名称 :secretory otitis media
中文别名 :渗液性中耳炎;渗出性中耳炎;浆液性中耳炎;黏液性中耳炎;卡他性中耳炎;咽鼓管鼓室卡他;浆液-黏液性中耳炎;咽鼓管鼓室炎;鼓室积水;非化脓性中耳炎;黏液耳;胶耳
分泌性中耳炎(secretory otitis media)是以传导性聋及鼓室积液为主要特征的中耳非化脓性炎性疾病。冬春季多发,是儿童和成人常见的听力下降原因之一。中耳积液可为浆液性分泌液或渗出液,亦可为黏液。本病的命名除分泌性中耳炎外,以往还称其为非化脓性中耳炎、渗出性中耳炎、卡他性中耳炎、浆液性中耳炎、浆液黏液性中耳炎、中耳积液、胶耳(glue ear)等。本病可分为急性和慢性两种。急性分泌性中耳炎病程延续8周,若8周后未愈者即可称为慢性分泌性中耳炎;慢性分泌性中耳炎多由急性分泌性中耳炎迁延转化而来,亦可缓慢起病而没有急性中耳炎经历。
多为上呼吸道感染所致,亦可由头颈部肿瘤放疗后而产生,目前认为咽鼓管功能障碍、中耳局部感染和变态反应等为其主要病因。
1.咽鼓管功能障碍
(1)机械性阻塞:
如儿童腺样体肥大、肥厚性鼻炎、鼻咽部肿瘤或淋巴组织增生、长期的后鼻孔及鼻咽部填塞等。
(2)功能障碍:
司咽鼓管开闭的肌肉收缩无力,咽鼓管软骨弹性较差,咽鼓管软骨段的管壁容易发生塌陷,导致功能障碍。儿童咽鼓管短而宽,近于水平,易使鼻部和咽部的感染扩散至中耳,此为儿童分泌性中耳炎发病率高的解剖生理学基础之一。腭裂患者由于腭部肌肉无中线附着点,收缩功能不良,致使咽鼓管不能主动开放而易患此病。
咽鼓管黏膜的黏液纤毛传输系统功能障碍,包括表面张力受损和变态反应也是重要的致病因素之一。如头颈部肿瘤放疗后引起的分泌性中耳炎就是中耳和咽鼓管黏膜的黏液纤毛传输系统功能障碍所致。
2.中耳局部感染
过去曾认为分泌性中耳炎是无菌性炎症。现代研究发现,中耳积液中细菌培养阳性者高达1/3~1/2,其中主要致病菌为流感嗜血杆菌和肺炎链球菌。细菌学和组织学检查结果以及临床征象表明,分泌性中耳炎可能是中耳的一种轻型的或低毒性的细菌感染。细菌产出的内毒素在发病机制中、特别是在病程迁延为慢性的过程中可能起到一定作用。
3.变态反应
儿童免疫系统尚未完全发育成熟,这可能也是儿童分泌性中耳炎发病率较高的原因之一。中耳积液中有炎性介质前列腺素等的存在,积液中也曾检出过细菌的特异性抗体和免疫复合物,以及补体系统、溶酶体酶的出现等,提示慢性分泌性中耳炎可能属于一种由抗感染免疫介导的病理过程。
4.气压损伤
飞行、潜水的急速升降亦可引发此病,临床上称为气压性中耳炎。
任何原因导致的全身或局部免疫功能低下,如:老年人、儿童、劳累过度、烟酒过度均可诱发分泌性中耳炎的发生。
咽鼓管功能障碍时,外界空气不能进入中耳,中耳内原有的气体逐渐被黏膜吸收,腔内形成负压,引起中耳黏膜静脉扩张、淤血、血管壁通透性增强,鼓室内出现漏出液。如负压不能得到解除,中耳黏膜可发生一系列病理变化,主要表现为上皮增厚,上皮细胞化生,鼓室前部低矮的假复层柱状上皮变为增厚的纤毛上皮,鼓室后部的单层扁平上皮变为假复层柱状上皮,杯状细胞增多,分泌亢进,上皮下病理性腺体组织形成,固有层血管周围出现以淋巴细胞及浆细胞为主的圆形细胞浸润。疾病恢复期,腺体逐渐退化,分泌物减少,黏膜逐渐恢复正常。
中耳积液多为漏出液、渗出液和分泌液的混合液,因病程不同而以其中某种成分为主。一般认为病程早期为浆液性,后期为黏液性。中耳积液极为黏稠者称“胶耳”,呈灰白或棕黄色,含大量蛋白质,如糖蛋白及核蛋白。
1.鼓膜
急性者松弛部或全鼓膜充血内陷,表现为光锥缩短、变形或消失,锤骨柄向后上移位,锤骨短突明显外突。鼓室积液时鼓膜失去正常光泽,呈淡黄、橙红油亮或琥珀色。慢性者可呈灰蓝或乳白色,鼓膜紧张部有扩张的微血管。若液体未充满鼓室,可透过鼓膜见到液平面(图1A)。液面状如弧形发丝,称为发状线,凹面向上,头位变动时,其与地面平行的关系不变。透过鼓膜有时尚可见到气泡(图1B),咽鼓管吹张后气泡可增多。
2.鼓气耳镜检查
鼓膜活动受限。

图1 分泌性中耳炎鼓室积液征象
A.右分泌性中耳炎鼓室积液(鼓膜前上象限可见液平);B.左分泌性中耳炎鼓室积液(鼓膜前下象限可见积液和其中的气泡)。
3.听力检查
音叉试验及纯音听阈测试结果示传导性聋。听力损失程度不一,重者可达40dB HL左右。因积液量常有变化,故听阈可有一定波动。听力损失一般以低频为主,但由于中耳传声结构及两窗的阻抗变化,高频气导及骨导听力亦可下降,积液排出后听力即改善。声导抗图对诊断有重要价值,平坦型(B型)为分泌性中耳炎的典型曲线;负压型(C型)示咽鼓管功能不良,部分有鼓室积液。
4.CT扫描
可见中耳腔有不同程度密度增高影,CT值大多为40Hu以下。
先保守治疗3个月,严格掌握手术指征。病因治疗,改善中耳通气引流及清除中耳积液为本病的治疗原则。
1.非手术治疗
(1)抗生素:
急性期可根据病变严重程度选用合适的抗生素。
(2)保持鼻腔及咽鼓管通畅:
可用1%麻黄碱液和含有激素的抗生素滴鼻液交替滴鼻,每天3~4次,注意一定要采用仰卧头低位的滴鼻体位。
(3)促纤毛运动及排泄功能:
稀化黏素类药物有利于纤毛的排泄功能,降低咽鼓管黏膜的表面张力和咽鼓管开放的压力。
(4)糖皮质激素类药物:
地塞米松或泼尼松等口服,作辅助治疗。
(5)咽鼓管吹张:
慢性期可采用捏鼻鼓气法、波氏球法或导管法。
2.手术治疗
(1)鼓膜穿刺抽液
成人局麻,小儿全麻。以针尖斜面较短的7号针头,在无菌操作下从鼓膜前下象限刺入鼓室,抽吸积液(图2)。必要时可于1~2周后重复穿刺,亦可于抽液后注入糖皮质激素类药物。
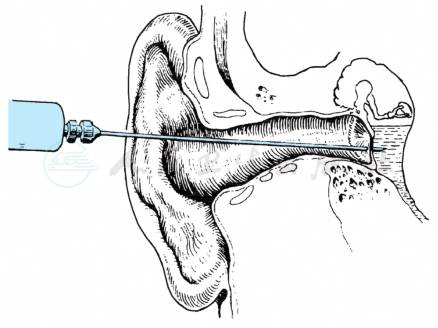
图2 鼓膜穿刺术位置示意图
(2)鼓膜切开术
液体较黏稠,鼓膜穿刺不能吸尽时应作鼓膜切开术(图3)。手术可于局麻(小儿全麻)下进行。用鼓膜切开刀在鼓膜前下象限作放射状或弧形切口,注意勿伤及鼓室内壁黏膜,同时吸净积液。
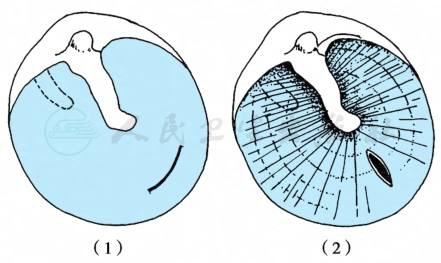
图3 鼓膜切开术示意图
(1)、(2):切开部位。
(3)鼓膜置管术和咽鼓管球囊扩张术
病情迁延不愈或反复发作者,中耳积液过于黏稠不易排出者,均可考虑作鼓室置管术,以改善通气引流,促使咽鼓管恢复功能。也可以考虑咽鼓管球囊扩张术促进咽鼓管功能恢复。
(4)长期反复不愈,CT值超过40Hu者
长期反复不愈,CT值超过40Hu者,应怀疑中耳乳突腔有肉芽组织等不可逆病变形成,应酌情行鼓室探查术做相应的处理。
(5)积极治疗鼻咽或鼻腔疾病
如腺样体切除术、鼻中隔矫正术、鼻息肉切除术等。扁桃体炎反复多次发作或过度肥大,且与分泌性中耳炎复发有关者,应作扁桃体切除术。
锻炼身体,防止感冒。进行卫生宣教,提高家长及教师对本病的认识,对10岁以下儿童可酌情行筛选性声导抗测试。积极治疗鼻、咽部疾病。













