英文名称 :hand infection
(一)局部损伤
各种原因造成手部开放性或闭合性损伤均为手部感染的最直接的原因。如手部皮肤擦伤、烫伤、异物伤;机器伤如利器割伤、电锯伤、电钻伤、挤压伤;严重损伤如爆炸伤、机器绞伤、贯通伤、皮肤套状撕脱伤、枪械伤;以及动物及人咬伤。根据病例资料统计,从1979~1989年10年间,人及动物咬伤后感染的病例从34%下降到2%,手部创伤从35%上升为98%,而近15年动物咬伤的数量又有上升的趋势,而感染病例的百分比随着病例数量的增加而上升。
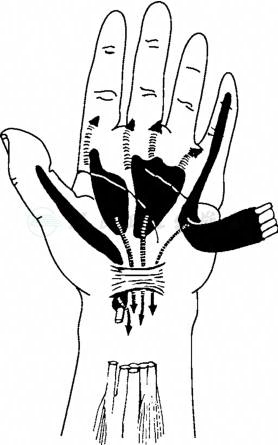
图1桡、尺滑囊及间隙感染扩散示意图(箭头所示)
引自:实用骨科学(第2版).第2版.ISBN:978-7-117-22817-6.主编:
(二)患者的全身情况
除去以上所叙述的局部原因,患者的全身情况对感染也会造成很大影响。如患者年龄,营养状况,生活状况及心理状况等。随着物质生活的日益丰富,饮食结构的变化,糖尿病的发病率和年轻化都有所增加,而糖尿病也成为感染的一大隐患,肾功能不全、血液系统疾病、动脉粥样硬化、免疫功能低下、某些药物依赖或吸毒等多种情况,均可导致或加重感染。
据Gross mark(1940)报告,手部感染中75%~80%是由金黄色葡萄球菌引起,青霉素是当时的首选药物。随着广谱抗生素的广泛应用,细菌对抗生素的敏感程度以及致病菌种类均发生了明显的变化。
Stromberg对1960—1980年的急性手部感染细菌学调查表明,1960年由革兰阳性细菌引起的占85%,其中由金黄色葡萄球菌引起的就占82%。到了1980年,由革兰阳性细菌引起的感染下降到50%,由金黄色葡萄球菌引起的感染为34%。而由革兰阳性和阴性细菌混合感染率由20世纪60年代的8%上升到80年代的39%。厌氧菌引起的感染率有上升的趋势,在1960年为0,1970年为2%,到1980年为14%。他的调查资料还表明,革兰阳性细菌对青霉素的敏感程度从60年代的65%下降到80年代的5%。Bell应用1947和1974年的不同时期,相近人种手部感染细菌的研究也表明,耐青霉素的金黄色葡萄球菌从0.5%上升到67%。Eaton(1970)的资料也表明,至70年代止,原对青霉素敏感的金黄色葡萄球菌约有66%已对青霉素产生耐药。Robson(1983)的资料表明,现在手外科感染的特点是细菌的混合感染。
根据炎症的发生及持续的时间,从病程上可分为急性、亚急性和慢性感染。发病在3周内的为急性感染;在2个月以内的为亚急性感染;超过2个月的称为慢性感染。
根据病变侵犯的解剖位置分为蜂窝织炎、淋巴管炎、皮下脓肿、甲沟类、坏疽(化脓性指头炎)、深部间隙感染、化脓性腱鞘炎、骨髓炎等。
根据细菌的种类不同可分为化脓性感染;特殊细菌感染,如气性坏疽、结核等,还可以是立克次体感染、真菌感染等。
(一)手部皮肤特点
手掌侧皮肤厚、韧,皮下与深层组织有致密的纤维结缔组织垂直相连,使掌侧皮肤移动范围小,而与深层骨、关节、腱鞘相连的纤维,又使一旦发生感染则向纵深发展,浸润骨、关节、腱鞘,造成化脓性腱鞘炎。而手背侧皮肤薄,皮下组织松弛,移动性较大,一旦发生感染,易于皮下扩散,形成蜂窝织炎,肿胀明显。
(二)手部的间隙
1.掌中间隙
掌中间隙位于手掌的尺侧,中、环、小指指深屈肌腱的深层,第3、4掌骨和骨间肌肌膜的浅层,桡侧为止于第3掌骨的纵向纤维隔,尺侧为止于第5掌骨纵向纤维隔和小鱼际肌。该间隙远端经蚓状肌管可通向第3~5指掌指关节背侧;近端于腕掌关节水平,经腕管可与前臂掌侧间隙相通。
2.鱼际间隙
鱼际间隙位于拇长屈肌腱和示指指深屈肌腱的深层,拇内收肌浅层,尺侧止于第3掌骨纵向纤维隔,桡侧为第1掌骨。远端通向第1指蹼;近端于腕掌关节水平,可通向前臂掌侧间隙(图2)。
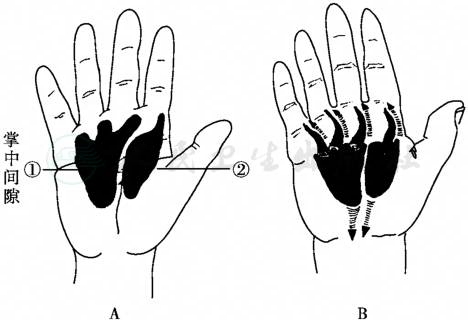
图2鱼际、掌中间隙示意图
①中间隙;②鱼际间隙及感染扩散示意图(箭头所示)
引自:实用骨科学(第2版).第2版.ISBN:978-7-117-22817-6.主编:
3.前臂掌侧间隙
位于前臂远端的指深屈肌腱的深层,旋前方肌,骨间膜和桡、尺骨的浅层(图3)。
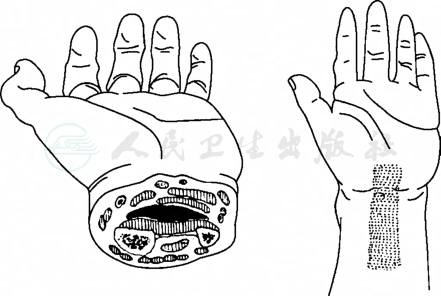
图3前臂掌侧间隙示意图
引自:实用骨科学(第2版).第2版.ISBN:978-7-117-22817-6.主编:
(三)手部滑液囊
1.桡侧滑囊
包裹手掌的拇长屈肌腱,近端位于肌腱肌腹结合部,远端常与拇长屈肌腱的滑膜鞘相通。
2.尺侧滑囊
位于手掌近端,包裹除拇指外的所有指屈浅、深肌腱,其中示指至环指的滑囊在手掌部形成盲端,不与示指至环指鞘管内的滑膜鞘相通,仅小指滑囊的远端与小指滑膜鞘管相交通。桡、尺侧滑囊在腕部常有小孔相通(图4)。
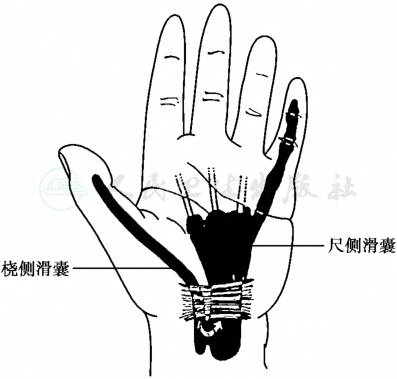
图4桡尺滑液囊示意图
引自:实用骨科学(第2版).第2版.ISBN:978-7-117-22817-6.主编:
感染一旦发生要经过炎症(细胞浸润)期、脓肿形成期和修复(炎症吸收)期三个病程。依细菌的毒力大小,全身状况好坏和抗生素应用是否得当,可以使整个病程的长短及严重程度有所改变,但都要经过这一病理变化过程(图5)。
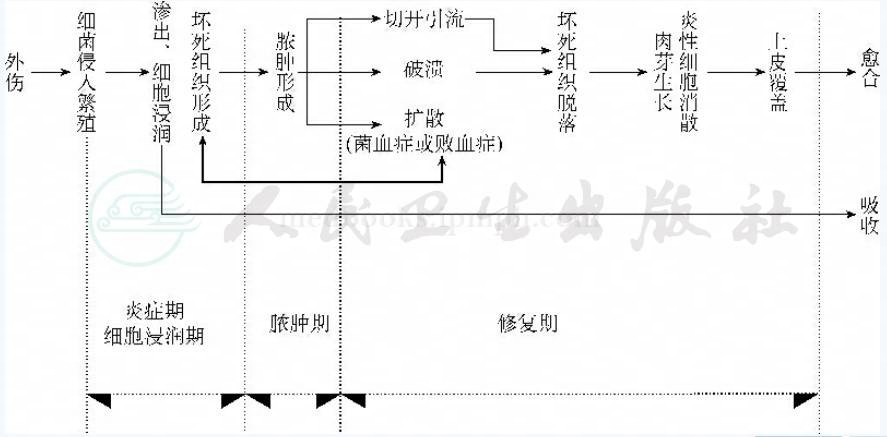
图5炎症的病理过程
引自:手外科学.第3版.ISBN:978-7-117-14574-9.主编:
感染分期的目的是便于实施不同的治疗手段。在炎性细胞浸润期,以全身应用抗生素,局部的制动和理疗等非手术疗法为主,治疗得当可使炎症减轻、消散。脓肿期则以切开引流为主要手段,单纯抗生素及理疗等方法均不能达到治愈脓肿的目的。感染进入到修复期,治疗原则以保持引流通畅,促进肉芽组织生长,使伤口由深变浅,最终达到愈合。应当强调,感染的不同时期应使用相应的治疗方法,避免过早地手术或大量而持久地滥用抗生素。否则,容易使感染扩散,或易使感染的菌种发生耐药等变化。由于最初引起感染的细菌受到有效抗生素的抑制,而其他不敏感的细菌迅速生长而使感染变得不易控制,成为多种细菌的混合感染。
手部感染的治疗应遵循外科感染的一般治疗原则,即消除感染的病因和毒性物质(脓液、坏死组织等),增强机体的抗感染能力和修复能力。
1.全身治疗
通过支持疗法以提高机体抵抗力;抗菌药物的应用在炎症早期浸润期,可使炎症消退。而一旦脓肿形成,抗菌药物即不能通过血液到达脓腔。但在手术切开引流的同时,尚需应用抗菌药物以控制残余的感染。
2.局部治疗
(1)炎症早期
局部治疗包括必要的外固定,将手维持在功能位。让其处于休息状态,减轻疼痛,以防止炎症扩散,防止畸形发生。局部外用药物及物理治疗可促使炎症消散或局限。
(2)脓肿形成
一旦形成脓肿,应立即手术切开引流。由于手部的解剖特点,在手术治疗方面有以下几点应特别注意:①腱鞘、滑囊感染和脓性指头炎等,炎症虽处在浸润期,但由于局部组织内压力增高,可引起剧烈疼痛,乃至组织出现缺血性坏死。因此,这类感染,即使脓肿尚未形成,亦应尽早切开减压,可迅速减轻症状,控制炎症扩散。②准确定位并按手外科原则正确选择手术切口,以避免在手指形成疼痛性瘢痕或因瘢痕挛缩影响手的功能。③手术应在止血带下进行,以便能清楚辨认手部的精细解剖结构,避免重要的血管、神经和肌腱损伤。④注意切口位置,保持引流通畅。引流物填塞不宜过紧,以免妨碍肉芽组织生长。⑤感染基本控制后,应尽早拆除固定,进行手部主动活动功能锻炼,以防手部关节僵硬。
1.功能锻炼
当炎症已得到控制,引流通畅,创面接近愈合即可去除外固定,及早进行伤口远、近端关节的主、被动功能锻炼。当伤口痊愈后,必要时行理疗、体疗等,使伤手尽快恢复功能。
2.再次手术的时机
如需在发生过感染的部位作修复手术,一般应在伤口愈合后6个月~1年。过早手术因瘢痕未软化,增加手术困难,还可引发感染复发。
手部感染的主要原因是外伤,做好劳动保护防止外伤的发生是预防的根本。一旦有外伤,即便是皮擦伤,轻微刺伤也应做适当的处理,清洁伤口后消毒包扎。并应告诉患者一旦有症状及时就诊,及早处理。













